Дефект фермента 11b-гидроксилазы приводит к увеличению количества 11-дезоксикортикостерона, обладающего высокой минералокортикоидной активностью, что вызывает задержку натрия и хлоридов. Таким образом, наряду с вирилизацией отмечается повышенное артериальное давление. При этой форме заболевания значительно увеличивается выделение с мочой 11-дезоксикортизола (соединение «S» Рейхштейна). Задержка соли при этом такая же, как при нарушении 17а-гидроксилирования, и обусловлена синтезом ДОК.
Врожденный адреногенитальный синдром — генетически обусловлена, выражается в недостаточности ферментных систем, обеспечивающих синтез глюкокортикоидов; вызывает повышенное выделение аденогипофизом АКТГ, который стимулирует кору надпочечников, секретирующую при этом заболевании в основном андрогены.
При врожденном адреногенитальном синдроме в результате действия рецессивного гена поражается один из ферментов. Ввиду наследственного характера заболевания нарушение процесса биосинтеза кортикостероидов начинается во внутриутробном периоде, и клиническая картина формируется в зависимости от генетического дефекта ферментной системы.
Эта форма заболевания тождественна синдрому Prader-Gartner, или «феминизирующей гиперплазии коры надпочечников», который описали Е. Hartemann и I. В. Gotton как особую форму врожденной гиперплазии коры надпочечников, в клинической картине которой у мужчин превалировали симптомы неполной маскулинизации.
Дефицит 17а-гидроксилазы вызывает нарушение синтеза половых гормонов (андрогенов и эстрогенов) и кортизола, что приводит к половому недоразвитию, гипертензии, гипокалиемическому алкалозу. При этой патологии секретируется большое количество кортикостерона и 11-дезоксикортикостерона, что вызывает гипертонию и гипокалиемический алкалоз.
Дефект фермента 11b-гидроксилазы приводит к увеличению количества 11-дезоксикортикостерона, обладающего высокой минералокортикоидной активностью, что вызывает задержку натрия и хлоридов. Таким образом, наряду с вирилизацией отмечается повышенное артериальное давление. При этой форме заболевания значительно увеличивается выделение с мочой 11-дезоксикортизола (соединение «S» Рейхштейна). Задержка соли при этом такая же, как при нарушении 17а-гидроксилирования, и обусловлена синтезом ДОК.
Описаны еще несколько форм, которые встречаются очень редко: форма с приступами гипогликемии и форма с периодическими этиохоланоловыми лихорадками.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Из-за ускорения процессов окостенения пациентки отличаются невысоким ростом, широкими плечами, узким тазом, короткими конечностями. Трубчатые кости массивные. Половое созревание начинается рано (до 7 лет) и протекает с развитием вторичных мужских половых признаков. Отмечается увеличение клитора, снижение тембра голоса, нарастание мышечной силы, формирование типичной для мужчин формы перстневидного хряща щитовидной железы. Грудь не растет, менархе отсутствует.
Причины
У пациентов с признаками вирилизирующего синдрома вместо активного гена CYP21-B в коротком плече 6-й аутосомы расположен функционально несостоятельный псевдоген CYP21-A. Структура этих участков ДНК-цепи во многом гомологична, что повышает вероятность конверсии генов в мейозе с перемещением участка нормального гена на псевдоген или делецию CYP21-B.
По-видимому, именно этими механизмами объясняется существование скрытых форм болезни, дебютирующих в пубертате или постпубертатном периоде. В таких случаях клинические признаки патологии становятся заметными после нагрузок, истощающих кору надпочечников: тяжелых болезней, травм, отравлений, радиационных воздействий, длительного периода интенсивной работы, психологически напряженных ситуаций и т. д.
При развитии сольтеряющей формы данного патологического состояния, клиническая картина включает такой симптомокомплекс:
Для удобства постановки диагноза, в медицинской практике адреногенитальный синдром условно классифицируется на несколько основных форм, среди которых выделяют:
Клиническая картина адреногенитального синдрома, включает перечень общих и частных проявлений, характерных для данного состояния у пациентов женского и мужского пола. В качестве общих проявлений данного патологического состояния, выделяют:
У пациентов мужского пола, данное патологическое состояние может сопровождаться рядом таких симптомов:
- Наблюдается избыточный рост волос в ушных раковинах.
- Происходит значительное увеличение размеров полового члена.
- Наблюдается избыточная пигментация перианальной области и мошонки.
- Возникают эпизоды эрекции в детском возрасте.
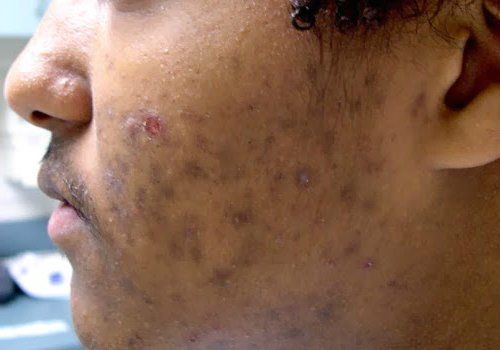
- На кожных покровах лицевой части формируется угревая сыпь.
Постпубертатная форма данного патологического состояния, сопровождается перечнем таких клинических проявлений:
- Позднее наступление менструаций.
- Малый размер молочных желез, которые представляют собой небольшие кожные складки с недоразвитыми сосками.
- Мужской тип телосложения, характеризующийся узким тазом и сравнительно широкими плечами.
- Расширение кожных пор в области лица, а также чрезмерная продукция секрета сальных желез.
- Избыточный рост волос по мужскому типу.
- Нерегулярный, скудный менструальный цикл, а также склонность к олигоменореи.
Вирильная форма адреногенитального синдрома сопровождается набором таких клинических признаков:
- Чрезмерный рост волос в подмышечных впадинах и на мошонке.
- У женщин форма и размер половых губ напоминает мошонку.
- Значительное увеличение размеров клитора, а также экстензия уретры.
В периоде новорожденности, внешний вид половых органов затрудняет определение пола ребёнка, так как наружные половые органы новорожденных девочек имеют мужские признаки.
При развитии сольтеряющей формы данного патологического состояния, клиническая картина включает такой симптомокомплекс:
- Новорожденный ребёнок очень медленно набирает массу тела.
- С момента появления ребенка на свет, у него отсутствует аппетит, наблюдается интенсивная многократная рвота, происходит напряжение мышц передней брюшной стенки, а также эпизоды срыгивания после каждого кормления.
- Развивается обезвоживание организма, при котором наблюдается стремительная потеря натрия и увеличение показателей калия в системном кровотоке.
В течение нескольких суток с момента рождения, дети с сольтеряющей формой адреногенитального синдрома перестают употреблять пищу, становятся вялыми, у них развивается коллаптоидное состояние, чреватое кардиогенным шоком или летальным исходом. При своевременном диагностировании адреногенитального синдрома и оказании необходимой помощи, имеются все шансы для нормализации общего состояния ребенка.
В процессе наблюдений удалось установить, что дисфункция коры надпочечников врожденного типа в детском возрасте провоцирует стремительный рос костной ткани. Для изучения её структуры и строения специалисты применяют способ инструментального обследования. Для этого проводится рентген, за счет снимков можно точно определить костный возраст больного. Если есть различные патологии, тогда состояние костной ткани и суставов по возрасту значительно опережает возраст пациента.
Медицинской практике известны три формы данного заболевания, каждая из которых имеет ряд особенностей и отличительных нюансов, именно поэтому их выделили в отдельные разновидности. Рассмотрим каждую более детально:
- Вирильная (неосложненная) форма. Она развивается при незначительном недостатке белка 21-гидроксилазы.
- Сольтеряющая форма. Эта врожденная дисфункция коры надпочечников отличается более глубокой нехваткой этого фермента.
- Гипертоническая форма. Является следствием недостатка 11б-гидролактазы, который является важным веществом.
Первая форма характеризуется достаточно специфическими проявлениями, например, наличие пенисообразного клитора, урогенитального синуса либо образованием крупных половых губ, напоминающих мошонку, у девочек. У представителей мужского пола происходит быстрое развитие не только как в физическом, но и половом плане. Следует отметить, что у девочек наблюдается гетеросексуальная форма развития, а у мальчиков – изосексуальная.
Сольтеряющая разновидности дисфункции диагностируется в детском возрасте. Помимо всех вышеперечисленных симптомов, дополнительно добавляются серьезные проблемы с функционированием коры надпочечников. У ребенка значительно ухудшается качество электролитного обмена, снижается аппетит, масса тела не только не увеличивается, но еще и может теряться. Нередко возникают симптомы гипотонии, а еще происходит дегидратация организма.

Если не удалось распознать симптомы на ранних стадиях развития недуга, тогда есть большая вероятности летального исхода, если присутствует коллапс. При возникновении первых проявлений патологического состояния следует обратиться в медицинское учреждение, где после ряда диагностических мероприятий лечащий врач подберет наиболее целесообразное и эффективное лечение.

Развитие мужчин с таким диагнозом происходит по всем нормам изосексуального типа. Даже в детском возрасте половой орган гипертрофируется, а яички обладают маленьким размером. При подростковом развитии нередко в яичках формируются опухоли. По этой причине многие мужчины с данной патологией являются полностью бесплодными. Дополнительно ко всем вышеперечисленным симптомам появляется еще и высокое артериальное давление, которое оставляет свой след на функционировании всех систем организма.
Во время проведения специальных исследований квалифицированные специалисты отмечают присутствие большого количества белка в урине, расширение границ сердца, видоизменение сосудов глазного дна.
В процессе наблюдений удалось установить, что дисфункция коры надпочечников врожденного типа в детском возрасте провоцирует стремительный рос костной ткани. Для изучения её структуры и строения специалисты применяют способ инструментального обследования. Для этого проводится рентген, за счет снимков можно точно определить костный возраст больного. Если есть различные патологии, тогда состояние костной ткани и суставов по возрасту значительно опережает возраст пациента.
Дисфункция коры надпочечников у женщин – это опасное и достаточно серьезное патологическое состояние, которое нуждается в своевременном и эффективном лечении. Прежде всего нужно провести тщательную диагностику, чтобы определить особенности заболевания. Надпочечники выполняют в организме важную функцию, поэтому всевозможные патологии с этими железами негативно сказываются на работе всех систем.
Патология основана на генетических нарушениях, поэтому в природе не существует трав и продуктов, способных синтезировать или подавлять гормоны. Для лечения надпочечниковой недостаточности при их дисфункции потребуется прием синтетических кортикостероидов.
Помимо изменения половых признаков для дисфункции коры надпочечников характерны специфические проявления:
Дисфункция надпочечников на вторичном уровне проходит без изменений окраса кожных покровов. Отсутствует понижение давления, пристрастие к соленой пище и диспепсическое расстройство. К основным симптомам относится слабое состояние и проявления гипогликемии через определенное время после употребления пищи.
При адекватном лечении у детей уменьшается мышечная гипертрофия, перераспределяется подкожножировая клетчатка, половое оволосение не прогрессирует. Если лечение начинают до закрытия ядер окостенения, то увеличивается темп роста. В случаях же поздней терапии эти дети так и остаются низкорослыми.
Доктор медицинских наук, профессор, Е. М. Родионова, РГМУ, Москва
Hадпочечники секретируют кортикостероиды, которые по биологическим свойствам можно разделить на 4 группы: глюкокортикоиды, минералокортикоиды, андрогены и эстрогены.
Синтез кортизола в надпочечниках плода под влиянием адренокортикотропного гормона (АКТГ) начинается рано, в связи с этим дефект ферментных систем приводит к вирилизации до рождения ребенка. Так как к этому сроку формирование внутренних половых органов заканчивается, вирилизация затрагивает наружные половые органы.
Из различных ферментных дефектов недостаточность 21-гидроксилазы встречается наиболее часто и протекает в виде двух клинических форм: вирильного и сольтеряющего синдромов.
Врожденная дисфункция коры надпочечников является наследственным заболеванием, характеризующимся нарушением синтеза кортикостероидов, в основном кортизола, в результате дефицита ферментных систем коры надпочечников с одновременной избыточной продукцией андрогенов в надпочечниках
У мальчиков с рождения отмечается увеличение полового члена, кожа мошонки морщинистая, выражена пигментация шва полового члена, кожи мошонки, передней линии живота, ареолы сосков.
Заболевание наследуется по аутосомно-рецессивному типу и проявляется в гомозиготном состоянии. Распространенность составляет в среднем 1:4000-5000, а гетерозиготное носительство — 1:35-40 человек
У новорожденных при этом синдроме резко выражены симптомы вирилизации, особенно у детей женского пола — полное заращение половой щели и появление мошоночноподобного образования. На 5–10-й день наступает быстрое ухудшение состояния, связанное с частой рвотой, жидким стулом. Развивается дегидратация, ребенок становится вялым, снижается масса тела. В сыворотке крови нарастает уровень кальция и снижается содержание натрия и хлора.
Гипертоническая форма дисфункции коры надпочечников, связанная с дефицитом 11b-гидроксилазы, встречается реже. В клинической картине, помимо признаков андрогенизации в раннем возрасте, характерно повышение артериального давления. При этой патологии отсутствует гиперплазия юкстагломерулярного аппарата почки и уровень ренина в плазме не повышен.
Дифференциальный диагноз врожденной дисфункции коры надпочечников у девочек первых лет жизни следует проводить с дисгенезией гонад, анорхизмом, истинным гермафродитизмом; у мальчиков — с преждевременным половым развитием различного генеза, в том числе с опухолью яичка, с андрогенпродуцирующей опухолью надпочечника (андростерома). Сольтеряющую форму у новорожденных дифференцируют с пилороспазмом и пилоростенозом.
У девочек старшего возраста при подозрении на врожденную дисфункцию коры надпочечников требуется исключить такие заболевания, как андрогенпродуцирующая опухоль яичника, стромальный текоматоз, поликистоз яичников.
Начальные дозы кортикостероидов должны быть в два раза выше физиологических.
При адекватном лечении у детей уменьшается мышечная гипертрофия, перераспределяется подкожножировая клетчатка, половое оволосение не прогрессирует. Если лечение начинают до закрытия ядер окостенения, то увеличивается темп роста. В случаях же поздней терапии эти дети так и остаются низкорослыми.
Гипертоническая форма заболевания лечится аналогично вирильной.
При присоединении интеркуррентных заболеваний дозу глюкокортикоидов увеличивают в 1,5–2 раза.
В случае развития острого криза недостаточности коры надпочечников показано внутривенное капельное введение жидкости (физиологический раствор и 5%-ный раствор глюкозы 100-200 мл/кг массы тела в сутки) в 4 приема, ДОКА 2–3 мг/кг массы тела в сутки. В последующие дни доза глюкокортикоидов быстро снижается и больной переводится на пероральный прием преднизолона.
Важное место в лечении врожденной дисфункции коры надпочечников занимает психотерапия, особенно в случае необходимости перемены пола ребенка.
Большинство девочек с этим заболеванием нуждается в проведении феминизирующей пластики наружных гениталий, удалении клитора и формировании малых половых губ после вскрытия урогенитального синуса. Коррекцию наружных гениталий рекомендуется проводить через год после назначения кортикостероидной терапии.
Наиболее распространенными формами врожденной гиперплазии коры надпочечников являются дефицит 21-гидроксилазы и дефицит 11бета-гидроксилазы. При этих формах предшественники, расположенные проксимально ферментному блоку, накапливаются и переводятся в андрогены надпочечников. Последующая избыточная секреция андрогенов вызывает различную степень вирилизации наружных половых органов у пострадавших женщин; в наружных половых органах мужчин отсутствуют видимые дефекты.
, MD, Perelman School of Medicine at The University of Pennsylvania
Наиболее распространенными формами врожденной гиперплазии коры надпочечников являются дефицит 21-гидроксилазы и дефицит 11бета-гидроксилазы. При этих формах предшественники, расположенные проксимально ферментному блоку, накапливаются и переводятся в андрогены надпочечников. Последующая избыточная секреция андрогенов вызывает различную степень вирилизации наружных половых органов у пострадавших женщин; в наружных половых органах мужчин отсутствуют видимые дефекты.
При некоторых менее распространенных формах с повреждением других ферментов, помимо 21-гидроксилазы и 11-бета-гидроксилазы, блокирование ферментов снижает синтез андрогенов (дегидроэпиандростерона [ДГЭА] или андростендиона). В результате вирилизация мужчин является недостаточной, но дефект никак не выражается у женщин.
У заболевания есть несколько типов и форм, но к счастью, самый часто встречающийся и распространенный тип поддается лечению.
Диагностика
Поскольку заболевание генетически обусловленное, то основной и единственный способ профилактики врожденных патологий – генетическая консультация при планировании беременности.
К сожалению, беременность не всегда бывает запланированной. Поэтому, если есть подозрение, что у будущего ребенка может быть ВДКН (например, заболевание есть у первого ребенка), нужно провести диагностику на ранних сроках беременности.
Пренатальная диагностика проводится на 9-10 неделях беременности, если у одного или обоих родителей, или у старшего ребенка точно есть ВДКН. Анализ заключается в биопсии ворсинок хориона. Ворсинки хориона – это выпячивания плаценты, которые содержат тот же хромосомный материал для исследования, что и будущий ребенок. Если результат анализа оказывается положительным, будущей маме могут назначить пренатальную терапию с применением гормонального препарата «Дексаметазон».
Неонатальный («пяточный») скрининг проводят всем новорожденным еще в роддоме. Если результат положительный, данные поступают в поликлинику по месту жительства и анализ придется повторить.
Если результат повторного анализа также положительный, ребенка обязательно должен осмотреть эндокринолог. При сомнительных результатах рекомендуется генетический тест — поиск частых мутаций в гене CYP21. Выявление двух мутаций позволяет поставить диагноз. При обнаружении одной мутации проводится полное секвенирование гена CYP21.
При подтверждении диагноза требуется госпитализация в отделение эндокринологии с опытом ведения новорожденных с ВДКН, чтобы сделать дополнительные анализы: исследование электролитов крови и определение активности ренина плазмы. По результатам назначается лечение.
Надпочечники – это парные железы, находящиеся на вершинах почек, они состоят из двух слоев: коркового и мозгового. При этом первый вырабатывает гормоны:
Общая информация про ВДКН
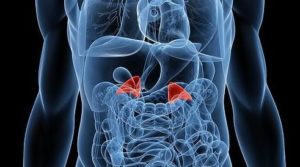 Надпочечники – это парные железы, находящиеся на вершинах почек, они состоят из двух слоев: коркового и мозгового. При этом первый вырабатывает гормоны:
Надпочечники – это парные железы, находящиеся на вершинах почек, они состоят из двух слоев: коркового и мозгового. При этом первый вырабатывает гормоны:
- верхний слой надпочечников производит альдостероны;
- средний – глюкокортикоиды;
- внутренний – половые гормоны.
Однако работа этой сложной системы может давать сбой, тогда говорят о наличии дисфункции коры надпочечников. Выделяют дисфункцию первичную, вызванную нарушением в строении органа, и вторичную, появляющуюся как следствие болезней гипофиза.
В данном случае нарушается структура транспортных белковых соединений, участвующих в синтезе гормона кортизола.
Проявляющаяся у взрослых дисфункция коры имеет отдельное название: болезнь Аддисона.
Развитие симптомов заболевания зависит от того, в какой стадии развития будет находиться зародыш в тот момент, когда на него начнут воздействовать андрогены. К этому времени пол ребенка сформирован, развиты половые органы. При рождении у детей с ВДКН гениталии зачастую имеют неправильное строение. Иногда даже не получается без специального обследование правильно определить пол новорожденного.
Диета для пациентов с ВДКН
Оптимизировать работу желез внутренней секреции помогает не только медикаментозная терапия. С помощью диеты можно убрать или снизить проявления неприятных симптомов. Нужно придерживаться следующих рекомендаций:
Желательно принимать калорийную пищу в первой половине дня. Нагружать желудок перед сном вредно. Людям с дисфункцией коры эндокринных желез – надпочечников противопоказаны излишние физические нагрузки.

Надпочечники являются железами эндокринной системы. Они играют важную роль в регулировании процессов внутри организма. Если человек узнает, что страдает врожденной патологией – дисфункцией коры надпочечников, он должен встать на учет у эндокринолога. Без своевременного лечения болезнь может привести не только к осложнениям, но и летальному исходу. Детям необходимо проходить обследование не менее двух раз в течение года.








