- Хронический тонзиллит (ангина): налетом покрыты гланды и миндалины.
- Нарушения в работе внутренних органов: язык покрывается белесым цветом.
- Стоматит или молочница: налету подвержена вся полость рта.
- Дифтерия: внешние симптомы схожи с теми, которые есть при ангине (побеление гланд и появление мягкой массы на миндалинах).
Часто люди начинают обращать внимание на сегменты белого налета в горле после замечания близкого человека о «белом языке» и при осмотре выявляют у себя пятна на миндалинах и стенках гортани. Нормальное горло (включая гланды и миндалины) должно иметь бледно-розовый цвет без вкраплений белого или творожистого налета на слизистых оболочках. При обнаружении отклонений и ощущении неприятных симптомов нужно заняться выяснением причины для последующего устранения недуга.
- Кашель с кровью
- Трудности с глотанием
- Свистящее дыхание
- Одышка
- Сильная боль в горле
- Отек лица, губ, языка
- Воспаление лимфоузлов
- Температура выше 38
- Посинение губ или пальцев
- Потеря сознания
17 причин белого налета на задней стенке горла
- Плохая гигиена полости рта. В данном случае налет представляет собой скопление мертвых клеток, внешне похожее на белую пленку.
- Вредные привычки (курение, употребление алкоголя).
- Обезвоживание или сухость во рту (если ты часто им дышишь).
- Ангина. При этом налет в горле у взрослого часто сопровождается температурой, болью, потерей аппетита. Становятся заметны небольшие пятна, иногда желтого оттенка. Возникает на начальном этапе заболевания. Ангина может быть как вирусной (тонзиллит), так и бактериальной (герпетической, стрептококковой, стафилококковой).
- Тонзиллит. Появляется, если ангина не была пролечена до конца.
- Фарингит. Возникает самостоятельно или как осложнение простудных заболеваний.
- Дифтерия. Во время нее у больного красное горло. Налет может отходить трудно, с кровянистыми выделениями.
- Скарлатина. Сопровождается высокой температурой, болью в горле.
- Бактериальная инфекция (например, стрептококк, стафилококк, сифилис). Симптом чаще возникает на тяжелых стадиях заболеваний.
- Лейкоплакия (предраковое поражение). Пятна образуются отмирающими клетками слизистой.
- Рак языка или полости рта.
- Красный плоский лишай. Часто сопровождается кружевообразным налетом.
- Молочница. Чаще появляется при ослабленном иммунитете. Также может быть вызвана частым приемом антибиотиков. Проявляется творожистыми комками, но может совершенно не беспокоить.
- Ожог языка или ротовой полости.
- Стоматит. У взрослых появляется без повышения температуры. У детей проходит сложнее, может сопровождаться лихорадкой.
- Травма от зубных протезов.
- Заболевания желудка.
Боль в горле – у 8% пациентов;
Редкие симптомы
Другие симптомы, которые могут проявляться не у всех, но все же указывают на возможное наличие коронавируса:
Боль в суставах – отмечается у 20-34% заболевших;
Боль в горле – у 8% пациентов;
Головная боль – у 9% больных;
Одышка – у 32-38% заразившихся (почти никогда не появляется пи простудных заболеваниях).
Одышка, как правило, появляется через 6-7 дней с момента заражения. Это очень серьезный признак, уже через день может появиться затруднительное дыхание, поэтому не стоит медлить с походом к врачу. Также стоит уделить внимание здоровью, если ощущается слабость и дискомфортные и болевые ощущения в грудной клетке.
К очень редким признакам вируса можно отнести кровохарканье. В результате исследований в Китае данный симптом был обнаружен у менее, чем у 1% заболевших. Также у 2% инфицированных наблюдались проблемы с желудочно-кишечным трактом (рвота, тошнота, диарея).
При ковиде почти никогда нет чихания и насморка, что является существенным отличием от других болезней.
Вот что рассказывают об этом симптоме сами переболевшие:
Читайте также
 Дерматологи: Новый симптом коронавируса похож на обморожение
Дерматологи: Новый симптом коронавируса похож на обморожение Коронавирус стал более заразным, но менее агрессивным. Вирусолог — о новых свойствах инфекции
Коронавирус стал более заразным, но менее агрессивным. Вирусолог — о новых свойствах инфекции Петербуржцам доступен предзаказ на ПЦР-тест на COVID-19 в «Гемотесте»
Петербуржцам доступен предзаказ на ПЦР-тест на COVID-19 в «Гемотесте»
Озноб, одышка, потеря обоняния и вкуса, слабость — самые распространенные симптомы COVID-19. Но многие заболевшие сталкиваются с необычными проявлениями — от временной слепоты до фиолетовых пальцев на ногах. Ковид способен точечно бить по разным системам организма, и в каждом случае болезнь протекает индивидуально. Как это происходит, переболевшие рассказывают в соцсетях.

Обо всех странных, необычных, редких симптомах переболевшие COVID-19 со всего мира делятся в специализированных группах в интернете. В одной из самых популярных — «Нетипичный коронавирус» в Фейсбуке — уже почти 18 тысяч участников. «Доктор Питер» изучил реальный опыт переболевших.Т
Тихая гипоксемия
Тихая, молчаливая или, как ее еще называют, «счастливая» гипоксия. Человек живет, как ни в чем не бывало — ни одышки, ни высокой температуры, только ощущение легкого недомогания, а сатурация уже 70, зафиксированы случаи, когда она падала до 50. Человек может прожить в таком состоянии, не чувствуя недостатка кислорода, 3-4 дня. Потом реанимация, интубация, высокий риск летального исхода.
Феномен тихой гипоксии ученые объясняют тем, что у некоторых может не накапливаться то же количество диоксида углерода, как у тех, кто испытывает проблемы с дыханием. А именно по уровню диоксида углерода в крови мозг понимает, что есть трудности с дыханием.
«Ковидные пятна», сыпь и зуд
Еще в апреле врачи отмечали, что у пациентов с подтвержденным COVID-19 появляются высыпания на руках и животе. «Мы видим у большинства поступивших к нам больных кожные проявления, о которых не так много писалось. Высыпания достаточно разнообразны», — говорил тогда главный врач больницы в Коммунарке Денис Проценко.
Обычно это красные пятна или точки на разных участках тела, похожие на крапивницу. Нередко высыпания сопровождаются зудом.
«Именно так у меня ковид протекал — в виде красных пятен. Пневмония была всего 10% поражения, зато ударил по коже», — рассказывает одна из переболевших.
«Мучилась, мазалась, загремела в больницу, — делится своим опытом другая пациентка. — Сыпь и зуд не снимались даже в стационаре. Врач сказал — просто жить и ждать, они пройдут, когда вирус закончит атаковать. Так и случилось: одним днем исчезла сыпь и пропал зуд, кожа довольно быстро очистилась».
Паралич
Первые свидетельства того, что коронавирус может проявляться параличом, появились еще в марте. У кого-то парализует лицевые мышцы или дыхательную систему, у кого-то паралич доходит до нижних конечностей. Потерю двигательных реакций врачи объясняют тем, что у некоторых пациентов антитела к коронавирусу начинают бороться против собственной ткани в оболочках нервов. Это приводит к воспалению периферийных нервов и последующему параличу.
А вот что пишут люди, описывая «парализующие симптомы» ковида:
«Ноги не ходят, левая сторона тела немеет».
«Ох, это мой муж проходил. Он чашку не мог держать месяц. Рука онемела».
«Сковывает мышцы лица. Бывает тяжесть в ногах, скованность в коленях. Но день ото дня — по-разному. Слабость сильная сейчас в руках — тяжело поднимать сковородки и кастрюли. Помогают умеренные физические упражнения (йога), ходьба, витамины В в уколах, обезболивающие».
«Парализовало полностью, включая лицо. Помогло время. Но было страшно, отнимались руки, ноги, на лице словно глиняная маска, ночью парализовало полностью, спать невозможно было. Мышцы сильно сводило, пальцы скрюченные были. Невролог сказала, что воспаление центральной нервной системы».
«Мне невролог сказала, что у нее много таких пациентов (это во Франции). Особенно первая волна в марте-апреле вызвала такую побочку, а потом вирус немного мутировал».
Ковид плохо пахнет
Исследователи выяснили, что коронавирус вмешивается в центральную нервную систему и поражает нейроны обонятельных луковиц. В результате чего в мозг поступает некорректная информация, когда человек начинает ощущать вкусы и запахи в извращенном варианте. Как правило, возвращается нормальное восприятие за несколько недель. Люди описывают целую палитру самых экзотических ароматов. Кто-то даже называет это «запахом ковида».
«У меня обоняние вернулось, но в носу стоит стойкий запах гноя, как при гайморите».
«А у меня обоняние не пропадало, но вот этот противный то ли вкус, то ли запах, в глотке периодически появлялся. То ли химический, то ли тухлый. При ухудшении состояния обычно».
«У мужа периодически возникают обонятельные галлюцинации. Появляется запах затхлости в помещении. Или как он говорит: «запах деда». Это спустя 3 месяца после болезни. А во время болезни 2 дня подряд он просто задыхался от запаха якобы сдохших крыс».
«У меня тоже обоняние не пропадало, наоборот, остро чувствовала все запахи, с 5 утра все что с улицы шло, чувствовала и просыпалась. И тошнота. Поэтому до последнего думала, что не ковид. А оказался он».
Резкое ухудшение зрения, конъюнктивит
«Ковид — это сплошной спецэффект», — говорят те, у кого вирус стал причиной резкого ухудшения зрения. «Фокус стал расплывчатым и в глазах черные ворсинки появились, до этого проблем не было с глазами и зрением», — описывают свои ощущения очевидцы.
«Мой муж переболел где-то за полгода очень тяжело. Так он спустя месяц почти совсем ослеп. Один глаз полностью, другой наполовину. Путем долгих поисков, он оказался в неврологии и только там они нашли, что у него ушел витамин В12. Нет совсем. Стали колоть В12 и кортизон. Один глаз восстановился полностью, другой на 30%».
Стоматит и увеличение лифмоузлов
Во время обострения почти любого вирусного заболевания лимфоузлы увеличиваются. Но вот увеличение челюстных и шейных узлов — одна из частых жалоб заболевших ковидом. Хотя об этом симптоме не упоминают в описании болезни.
Вот что рассказывают об этом симптоме сами переболевшие:
«На первой неделе болезни на шее больно было дотрагиваться и горло, как при фарингите. Была на капельницах 21 день. В конце 4-й недели все повторилось лимфоузлы + горло».
«В начале болезни один из симптомов — стоматит и увеличенные шейные лимфоузлы».
«Все происходило мгновенно: сегодня прекрасно, а завтра не могу повернуть шею, глотнуть — от боли звезды в глазах! Через день — даже следов нет никаких. Вот сегодня как раз второй день после очередной фазы воспаления — все чисто!».
«Пожар» в легких
Ощущения жжения по всему телу — у одних в руках, у других в легких, в районе солнечного сплетения, отмечает большинство постковидников. Для некоторых это был единственный симптом в начале болезни. Свои ощущения люди сравнивают с «приливом кипятка», говоря, что по артериям словно «течет горячий воск». Однозначного объяснения этому симптому нет. Пациентам остается делиться опытом друг с другом, гадая о причинах странного жжения.
«У меня было ощущение, что дышу очень горячим воздухом, это было в остром периоде, в марте-апреле».
«Очень сильное жжение было, спать ночами не могла. Терапевт сказал пить лекарство от изжоги, но это была не изжога. Два дня назад была у пульмонолога, сказал, что это воспаление альвеол в бронхах».
«У нас с мужем в марте были эти симптомы (у мужа подтверждённый ковид, у меня нет), жжение и давление в груди, как синяк, — нам объясняли, что это воспаление в мышечных тканях грудной клетки. Но это гипотеза, конечно же».
Острая боль в животе, диарея
Коронавирус часто сопровождается нарушением пищеварения. Бывает, боль в животе, диарея или, наоборот, запор какое-то время остаются единственными симптомами, вводя человека в заблуждение, который думает, что чем-то отравился или разыгралась язва желудка.
Об этом рассказывают и сами переболевшие ковидом:
«У меня ковид начался с живота и диареи. Температура повысилась через неделю».
«Началось все с температуры, рвоты, поноса, ужас какой-то, сутки лежала, боялась шевелиться, всё плыло и кружилось. Врач пришёл, ничего не понял, ковид не ковид, сказал, ещё два дня, и на КТ вам надо, если температура не спадёт. Оказалось, что 36% легких повреждено».
- энцефалит или воспаление мозга;
- менингит или воспаление оболочек головного и спинного мозга.
Болезнь Стилла
Болезнь Стилла является редким заболеванием, которое в основном поражает людей в возрасте от 16 до 35 лет. Это форма воспалительного артрита, которая вызывает широкий спектр симптомов, которые могут включать в себя:
- розовая сыпь, которая может приходить и уходить;
- боль в горле;
- боль и отек суставов;
- лихорадка;
- боль в мышцах.
Лечение болезни Стилла:
- нестероидные противовоспалительные препараты (НПВП);
- кортикостероиды, такие как преднизон;
- иммунодепрессанты, такие как метотрексат.
По этиологии острые ангины делятся на 3 типа:
По этиологии острые ангины делятся на 3 типа:
Клинические симптомы ангин.
Заболевание начинается остро. Жалуются на озноб, боли при глотании, саднение, першение в горле, повышается температура.
Регионарные лимфатические узлы увеличиваются в размерах и становятся болезненными на ощупь. Степень выраженности клинических симптомов зависит от степени тяжести ангины.
По клиническим формам острые ангины бывают:
- катаральные,
- фолликулярные,
- лакунарные,
- флегмонозные,
Катаральная Ангина.
При этом происходит преимущественно поверхностное поражение миндалин. Температура тела до 37,0. Интоксикация умеренная.
Обьективно: гиперемия мягкого и твёрдого нёба, задней стенки глотки, умереное увеличение миндалин.
Катаральная форма может перейти в другую форму ангины (лакунарную или фолликулярную).
Лакунарная и фолликулярная ангины протекают с более выраженной симптоматикой.
Температура тела повышается до 39-40 «С, более выражены явления интоксикации (общая слабость, головная боль, боли в мышцах, суставах, во всем теле). Общий анализ крови выявляет лейкоцитоз, увеличение СОЭ до 40-50 мм/ч. В моче иногда обнаруживают следы белка, эритроциты.
Лакунарная Ангина.
Происходит поражение миндалин в области лакун с гнойным налётом на свободную поверхность нёбных миндалин.
Желтовато-белый фибринозно-гнойный налет не выходит за пределы миндалин, легко удаляется, не оставляя кровоточащего дефекта.
Фолликулярная ангина.
При этом поражается преимущественно фолликулярный аппарат миндалин.
Обьективно: миндалины гипертрофированы, резко отёчны, видны нагноившиеся фолликулы в виде беловато-желтоватых образований величиной с булавочную головку (картина «звёздного неба»). Нагноившиеся фолликулы вскрываются, образуя гнойный налёт, не распространяющийся за пределы миндалин.
Дифференциальный диагноз следует проводить с дифтерией, корью, гриппом, острым катаром верхних дыхательных путей, в том числе острым фарингитом, инфекционным мононуклеозом, с острыми заболеваниями крови.
Осложнения.
Перитонзиллит, паратонзиллярный абсцесс, гнойный лимфаденит регионарных лимфатических узлов, синуситы, отиты, тонзиллогенный медиастинит, флегмона шеи, ревматизм, холецистит, орхит, менингит, нефрит.
Лечение Ангины.
Постельный режим в первые сутки.
Пища мягкая, щадящая, обильное питье (молоко с мёдом, чай с лимоном).
Хронический Тонзиллит.
Итак, белое пятно в горле, что это может быть? Для диагностики важны сопутствующие симптомы. Зачастую причиной настораживающих пятен становится проникшая в ткани миндалин стрептококковая инфекция, провоцирующая развитие тонзиллита.
С болью в горле хотя бы раз в жизни сталкивался каждый. Почувствовав недомогание, человек пытается рассмотреть причину появления дискомфорта самостоятельно и обнаруживает белое пятно в горле. Оставлять без внимания такой симптом нельзя, ведь белое пятнышко в горле может указывать на начало опасного заболевания. Давайте разберемся, что может стать причиной появления пятен, и какие действия нужно предпринимать при их обнаружении.
2 style=»text-align: center;»> Причины появления белых пятен в горле
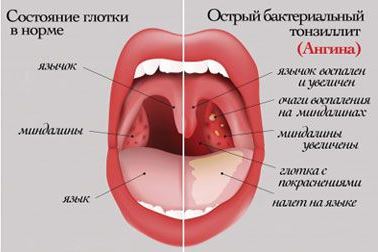
У здорового человека слизистая глотки должна быть розовой, без пятен и воспаления.
Итак, белое пятно в горле, что это может быть? Для диагностики важны сопутствующие симптомы. Зачастую причиной настораживающих пятен становится проникшая в ткани миндалин стрептококковая инфекция, провоцирующая развитие тонзиллита.
Белые пятна в горле у ребенка, особенно у малышей младше года, могут быть симптомом кандидозного стоматита, больше известного как молочница. Дело в том, что у грудничков гланды еще не развиты и не способны полноценно функционировать, поэтому ангина у малышей до года диагностируется крайне редко.
В случае, когда никаких других симптомов, кроме белых пятен, не возникает, можно принять новообразования за «камни миндалин» – тонзиллолиты.
3 style=»text-align: center;»> Ангина как причина белых пятен в горле

Симптомы ангины сложно спутать с другим заболеванием.
Обнаружив на горле белые пятна, не стоит пытаться лечить их самостоятельно. Если пятна образовались из-за ангины, избавиться от них удастся только с помощью антибиотиков. Но назначить их может только врач, в зависимости от возбудителя заболевания.
Существует несколько видов болезни. Белыми пятнами на миндалинах проявляются два из них: фолликулярная и лакунарная ангина. Заподозрить развитие гнойной ангины может и сам пациент, так как симптоматика заболевания выражена ярко:
Белые пятна могут быть первыми признаками гнойной ангины. Как правило, болезнь имеет быстро нарастающее течение. Практически в 80% случаев возбудителем ангины является стрептококк, в 10% – стафилококк.
4 style=»text-align: center;»>Лечение ангины
Заметив в горле белое пятно, как на фото, обратитесь к врачу. Ангину важно лечить сразу же после появления первых признаков, так как заболевание имеет опасные осложнения.
Рекомендуем узнать, почему может появляться боль в небе во рту.
Причины появления белых прыщиков на языке и методы избавления от них вы можете узнать тут.
Для лечения врач назначает курс антибиотиков, чаще всего это представители пенициллинового ряда. При их непереносимости или безрезультатности лечения назначают препараты-макролиды или цефалоспорины.
Важно: для правильного подбора лечения требуется мазок из горла на вид возбудителя и его чувствительность к антибиотику.
Горло обрабатывают антисептическими растворами, спреями, рассасывают пастилки с обезболивающим эффектом. Хороший эффект дают полоскания горла, но они должны быть регулярными, не менее 6 раз в день. Для полосканий можно использовать содовый раствор, травяные отвары.
Важно: болезнь нельзя переносить на ногах. Больному нужно соблюдать постельный режим, пить много теплой жидкости для устранения симптомов интоксикации организма.
Так как инфекция передается воздушно-капельным и бытовым путем, больного человека нужно изолировать от окружающих, выделить ему личные столовые и гигиенические принадлежности.

Болезнь нельзя переносить на ногах!
Белые пятна, обнаруженные на задней стенке горла, могут быть первым признаком кандидозного стоматита. При прогрессировании заболевания пятна, напоминающие творожистый налет, могут покрывать верхнее небо, десны, поверхность языка, внутреннюю сторону щек.
Заболевание вызывает грибок рода Кандида. Это условно-патогенный микроорганизм, по медицинским данным, его обнаруживают на слизистых у каждого второго здорового человека. Заболевание развивается при воздействии на организм неблагоприятных факторов, к примеру, при недостатке витаминов, стрессе, снижении иммунитета, некачественной гигиене полости рта. Белые пятна на горле могут быть обнаружены как у взрослого, так и у ребенка, – болезнь может развиться в любом возрасте.
Кандидоз полости рта можно распознать по следующим признакам:
- слизистая рта, под воздействием веществ, выделяемых грибками, отекает и краснеет;
- на слизистой появляется чувство сухости, жжения и зуда;
- при размножении грибка на слизистой образуются очаги, покрытые белым налетом;
- налет превращается в белые бляшки, которые могут располагаться на любых участках слизистой ротовой полости;
- налет можно легко счистить, но слизистая под ним будет воспаленной, возможно даже образование кровоточащих язв.

Новорожденный может заразиться грибковой инфекции от мамы в процессе родов.
Так как болезнь вызывает грибок, основу терапии составляет прием противогрибковых препаратов. Параллельно с ними назначаются лекарственные средства, способствующие заживлению поврежденной слизистой, обезболиванию и снятию воспаления. При этом для лечения детей и взрослых применяются разные препараты:
- лечение новорожденных проводится с применением противогрибковых растворов (содовый раствор, Кандид);
- для детей постарше могут назначаться противогрибковые мази;
- взрослым пациентам назначаются таблетированные формы лекарственных средств.
Для ускорения выздоровления больному назначаются витамины группы В, аскорбиновая кислота, препараты железа, рекомендуется диета.
Узнайте, заразны ли красные точки на губах.
При каком заболевании могут появляться красные точки на языке, расскажем тут.

Белые пятна в горле у ребенка должны стать поводом для обращения к врачу!
На образование тонзиллолитов будут указывать белые пятна в горле без температуры и других тревожных симптомов. «Камни миндалин» практически не доставляют человеку дискомфорта. В некоторых случаях может появляться незначительная боль в горле и чувство присутствия инородного предмета (при внушительных размерах пробок). Зная, из чего состоят тонзиллолиты, не удивительно, что они имеют неприятный запах. При этом дыхание у человека с пробками миндалин будет несвежим.
4 style=»text-align: center;»>Как избавиться от тонзиллолитов?
Если белые пятна являются тонзиллолитами и человек не ощущает особого дискомфорта от их наличия, лечение пробок может не проводиться. Камни со временем могут самостоятельно выпасть из углублений миндалин. При развитии болезненных и других неприятных ощущений удаление тонзиллолитов проводится с применением аппарата Тонзиллор. Прибор имеет несколько режимов работы:
- тонзиллолиты могут быть вымыты потоком антисептического раствора из лакун миндалин;
- при ультразвуковом воздействии аппарата на гланды ускоряется процесс регенерации тканей, и уничтожаются патогенные микроорганизмы;
- камни могут быть удалены с лакун при помощи вакуума, создаваемого аппаратом.
Пытаться самостоятельно удалить тонзиллолиты не стоит. Существует высокая вероятность травмирования миндалины, что только усугубит ситуацию. Если камни мешают, лучше обратиться к врачу.
Самолечение и отсутствие профилактических мер может привести к появлению серьезных осложнений.
Хронические воспалительные заболевания глотки
Рассматриваются такие часто встречаемые заболевания, как хронический фарингит, хронический тонзиллит и другие.
Хронический фарингит — хроническое воспаление слизистой оболочки глотки. Развивается при неправильном лечении острого воспаления и неустраненных этиологических факторах.
В большинстве случаев хронический фарингит развивается вследствие длительного раздражения слизистой оболочки. Повышают риск повторного появления хронического фарингита такие факторы, как неблагоприятные экологические условия, различные воспаления и другие.
Иногда вызывается инфекционными заболеваниями, заболеваниями желудочно-кишечного тракта гормональными и эндокринными нарушениями, употреблением алкоголя и чересчур горячей или холодной пищи. Также причиной появления хронического фарингита могут быть хронические инфекционные заболевания.
Хронический тонзиллит — это воспаление небных миндалин, которое носит хронический характер. У него бывают периоды улучшения и обострения.
Часто это заболевание проявляется невысокой затяжной температурой тела, а также приводит к нарушению функций нервной вегетативной системы. Может сопровождаться различными осложнениями: снижение защитных сил организма, воспаление легких и другие.
Самолечение и отсутствие профилактических мер может привести к появлению серьезных осложнений.
Появление хронического ларингита является следствием длительных воспалительных процессов или повторяющегося острого ларингита. Риск заболевания хроническим ларингитом повышается при курении, перенапряжение голоса и употреблении алкогольных напитков. Часто развивается у преподавателей.
Фарингомикоз – заболевание слизистой оболочки глотки. Вызывается условно патогенными грибками. Очень распространенное заболевание, составляет до 40 % от общего числа инфекционных заболеваний глотки.
Болезни подвержены все слои населения: взрослые и дети, мужчины и женщины. Часто этому заболеванию сопутствуют грибковые поражения других органов ротовой полости.
Да, это еще один признак коронавируса – на теле появляется сыпь, как от аллергии. В моем случае она появилась на ступнях, коленях и руках. Доктор объяснил, что это запоздалая реакция, такое бывает даже после выздоровления, и не надо беспокоиться. Сыпь прошла наутро и больше не возвращалась».
Миалгия или мышечные боли — нечастый, но очень яркий симптом болезни, вызываемый интоксикацией или повышением чувствительности нервных окончаний. Порой у пациентов эти боли могут вызывать настоящий шок. Так, жительница Екатеринбурга рассказала о своих ощущениях: «Такого со мной не случалось за всю жизнь, и я запаниковала. Я не могла спать, сидеть, лежать — тело выкручивало в любых положениях. Это было едва выносимо».
«Анализ накапливающихся в литературе клинических наблюдений, а также собственный опыт наших соотечественников, страдающих COVID-19, позволяет прийти к выводу о том, что поражения кожи могут быть первыми признаками начала коронавирусной инфекции», — говорится в методических указаниях Минздрава.
При этом некоторые перенесшие ковид рассказывают, что у них высыпания появились уже ближе к концу заболевания. Вот что рассказал блогер Илья Варламов:
«День 9. Проснулся от того, что чешется нога. Ну чешется и чешется. Мерзкие комары пробрались ко мне в комнату и покусали. На ступне было несколько еле различимых укусов. К обеду стало понятно, что это не комары, а коронавирусная сыпь.
Да, это еще один признак коронавируса – на теле появляется сыпь, как от аллергии. В моем случае она появилась на ступнях, коленях и руках. Доктор объяснил, что это запоздалая реакция, такое бывает даже после выздоровления, и не надо беспокоиться. Сыпь прошла наутро и больше не возвращалась».
Иван Скороходов говорит, что в реальной диагностике помощи от кожных высыпаний ждать не приходится:
«Это может быть при любой вирусной инфекции, которая поражает человека системно. Являются ли они для коронавируса теми самыми высыпаниями, которые мы и будем рассматривать как диагностический признак коронавируса? Да нет, конечно. Это нужно для понимания клинической картины, чтобы врач не искал какое-то еще заболевание».
Воспаление горла — полиэтиологический недуг. Существует множество факторов, способных спровоцировать появление данной проблемы. Ее причинами являются инфекционные агенты, различные раздражители, травмы. Воспаление горла может протекать в форме ларингита, фарингита, тонзиллита. Патологический процесс является проявлением опасных заболеваний — дифтерии и коклюша.
Этиология
Причины воспаления горла подразделяют на две группы – инфекционные и неинфекционные. Бактериальные и вирусные инфекции чаще всего провоцируют развитие патологии. Существует множество патогенных биологических агентов, способных оседать на слизистой оболочке гортаноглотки и вызывать воспалительный процесс.
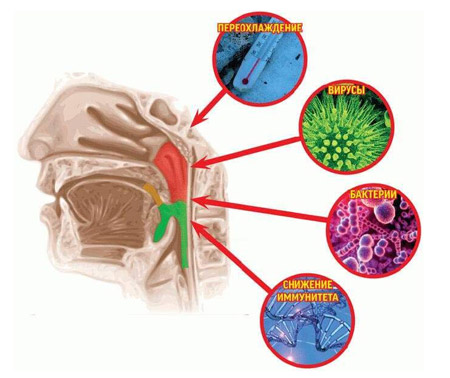 Микроорганизмы, являющиеся причиной воспаленного горла:
Микроорганизмы, являющиеся причиной воспаленного горла:
- Бактерии – золотистый стафилококк, гемолитические стрептококки, пневмококки,
- Внутриклеточные паразиты – микоплазмы и хламидии,
- Вирусы — Эпштейна-Барр, цитомегаловирус, герпеса, папилломы человека, ротавирусы и аденовирусы,
- Трибки — Кандиды.
Микробы проникают в организм человека преимущественно воздушно-капельным путем. В более редких случаях возможно заражение фекально-оральным или контактным способами.
Инфекционные заболевания, при которых воспаляется горло:
 Фарингит — воспаление задней стенки горла, небных дужек и лимфоидной ткани, постепенно распространяющееся на более глубокие слои, ткани мягкого неба и регионарные лимфоузлы;
Фарингит — воспаление задней стенки горла, небных дужек и лимфоидной ткани, постепенно распространяющееся на более глубокие слои, ткани мягкого неба и регионарные лимфоузлы;- Острый тонзиллит или ангина — поражение компонентов лимфатического глоточного кольца, чаще всего небных миндалин;
- Ларингит — воспалительный процесс в слизистой оболочке гортани и голосовых связок;
- Заглоточный абсцесс — гнойное расплавление рыхлой клетчатки с образованием полости и поражением лимфатических узлов заглоточного пространства;
- Эпиглоттит — бактериальное воспаление надгортанника и окружающих мягких тканей, в том числе горла;
- Бронхит и пневмония — воспалительные изменения в бронхах и легких, развивающиеся экспансивно и вовлекающие в патологический процесс горло;
- Скарлатина – острое инфекционное заболевание, которое сопровождается воспалением горла, интоксикацией организма, сыпью по всему телу;
- Дифтерия — инфекционная патология, характеризующаяся воспалением слизистых оболочек ротоглотки, гортани, трахеи и бронхов.
Неинфекционные заболевания, проявляющиеся воспалительным явлениями в горле:
- Онкологические образования глотки или гортани,
- Травмы и ожоги горла,
- Заболевания сердца и легких, приводящие к застойным явлениям,
- Негнойный тиреоидит,
- Лейкоз,
- Гиповитаминозы,
- Шейный остеохондроз,
- Врожденные структурные аномалии гортаноглотки,
- Рефлюкс-эзофагит.
Факторы, способствующие развитию патологии:
Воздействие неблагоприятных факторов на фоне ослабленного иммунитета приводит к активному размножению бактерий или иных микробов, живущих в организме человека. Снижение общей резистентности организма происходит в результате нерациональной антибиотикотерапии, длительной гормонотерапии, стресса, частых ОРВИ, постоянного переохлаждения и злоупотребления алкоголем.
Если при Ковид-19 болит горло, рекомендуется немедленно приступить к лечению, иначе воспаление будет распространяться на здоровые ткани слизистой, вызывая сильный дискомфорт. Наиболее полезным при повышенной сухости, воспалительных процессах и жжении будет регулярное полоскание. Рекомендуется использовать:
Что использовать для лечения?
Врачи предупреждают – коронавирус может сочетаться с обычной простудой. В таком случае болезненные ощущения и першение в горле могут выступать единым проявлением двух заболеваний.
Если при Ковид-19 болит горло, рекомендуется немедленно приступить к лечению, иначе воспаление будет распространяться на здоровые ткани слизистой, вызывая сильный дискомфорт. Наиболее полезным при повышенной сухости, воспалительных процессах и жжении будет регулярное полоскание. Рекомендуется использовать:
- растительные отвары;
- фурацилин;
- содовый раствор.
Обязательно пить много жидкости, которая избавит от сухости. Предпочтение отдавать обычной воде – другие напитки, особенно с повышенным содержанием сахара способны перегрузить пищеварительную систему, что приведет к ослаблению организма перед вирусной инфекцией. Употреблять рекомендуется только теплую жидкость.
Использовать при коронавирусе любые препараты, снимающие болезненные ощущения в области носоглотки, без разрешения врача категорически запрещено. Сочетание таких лекарств со средствами от температуры или кашля может завершиться осложнениями и серьезными побочными эффектами.
Боль в горле при Ковид-19 – не обязательный признак, но если появился этот симптом, небрежно относиться к нему не стоит. Рекомендуется немедленно сообщить об этом врачу, выяснить, какие препараты разрешено использовать для устранения дискомфорта. Самолечение не приветствуется – даже малейшая ошибка может угрожать стремительным развитием коронавируса, появлением осложнений, ухудшением общего состояния здоровья.








