Панкреонекроз может стать причиной острой недостаточности функционирования почек. Такое осложнение встречается довольно часто и протекает тяжело. Вероятность успешного излечения на фоне ОПН существенно понижается. Организм генерирует слишком мало урины, наблюдается интоксикация продуктами обменных реакций. Вероятность летального исхода на фоне ОПН растет приблизительно вдвое.
- 1 Декабря, 2019
- Гастроэнтерология
- Наталья Балагурова
Причины, симптомы и диагностика панкреонекроза – актуальные вопросы для современной медицины, поскольку заболевание на первых этапах протекает совершенно незаметно, а на поздней стадии может стать причиной смерти пациента. Панкреонекрозом принято именовать развивающееся на фоне острого воспалительного процесса в поджелудочной железе осложнение. Органические ткани органа поражаются некротическими процессами и постепенно отмирают.
К другим причинам относят:
Почему возникает заболевание
В основе патологии лежит преждевременная выработка поджелудочной железой ферментов, которые в норме находятся в неактивном состоянии. Это трипсин, фосфолипаза и липаза. Они негативно влияют на состояние сосудов, приводят к повреждению клеток и окислительному процессу в организме. Железа под воздействием этих ферментов начинает перерабатывать саму себя. Возникает внутренний воспалительный очаг, который разрастается, и приводит к общей интоксикации организма.
Что же является спусковым моментом? Почему вдруг «спящие» вещества начинают вырабатываться и разрушать поджелудочную железу? Главная причина — негативное воздействие токсичных веществ, например, алкоголя.
К другим причинам относят:
- Функциональные и воспалительные болезни желчного пузыря и желчных протоков.
- Травмы железы, а также ее повреждения в процессе операций.
- Сосудистые патологии.
- Патологии эндокринной системы.
- Инфекционные заболевания, которые влияют на поджелудочную железу и ее деятельность.
Также к нарушениям выработки ферментов приводит систематическое переедание, частое употребление жирной пищи. Ожирение и алкоголь держат пальму первенства среди всех возможных причин развития болезни.
Выжившим после операции, лечения, восстановившимся, прошедшим курс реабилитации, как правило, назначается группа инвалидности. Таким людям всю оставшуюся жизнь необходимо находиться под постоянным пристальным контролем специалистов, соблюдать режим питания, диету, полностью забыть об алкоголе, других вредных привычках (курении, переедании, нездоровом рационе питания), противопоказаны нервные, эмоциональные, чрезмерные физические нагрузки.
Заболевание – некроз поджелудочной железы
Это патология, ведущая к деформации органа и вместе с этим начинающимся процессом отмирания здоровых клеток поджелудочной. Толчком к развитию патологии служат ряд отрицательных факторов, имеющих свое влияние на человека.
Панкреонекроз довольно часто встречается у молодых людей, еще чаще у представительниц женского пола. Он, по сути, является осложнением от перенесенного острого панкреатита, не долеченного или, как следствие, позднего обращения больного к специалистам.
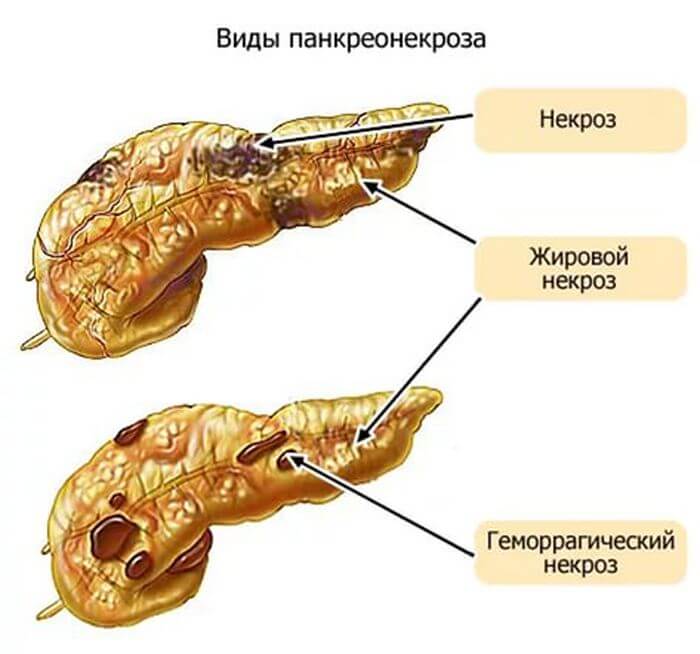
Панкреонекроз считается серьезным, тяжелым заболеванием брюшной полости, т. к. оказывает свое пагубное влияние не только на железу, но и на соседние органы пищеварительного тракта. Что такое некроз, как формируется эта болезнь, какое назначают лечение? Выше было сказано, что поджелудочная железа образует пищеварительные ферменты, они через протоки выводятся в двенадцатиперстную кишку для дальнейшего процесса переваривания.
Ежели, по каким-либо причинам, происходит закупорка этих проходов (а этом может быть из-за наличия камней желчного пузыря, из-за злоупотребления алкоголя, жирной пищей и т. д.), орган не в силах вытолкнуть панкреатический сок наружу, и он начинает скапливаться внутри и «поедать», разрушать себя. Данный процесс и получил название панкреонекроза. Различают некроз хвоста или головки поджелудочной железы. Это указывает на то, в какой части органа наблюдаются изменения, поражение.
Заболевание имеет острое начало, обычно пациенты четко связывают появление первых симптомов с погрешностями в диете и приемом алкоголя. Около 70% больных поступают в стационар в состоянии сильного алкогольного опьянения, что говорит об очень быстром развитии патологических изменений в поджелудочной железе.
Заболевание имеет острое начало, обычно пациенты четко связывают появление первых симптомов с погрешностями в диете и приемом алкоголя. Около 70% больных поступают в стационар в состоянии сильного алкогольного опьянения, что говорит об очень быстром развитии патологических изменений в поджелудочной железе.
Первым симптомом обычно выступает острая опоясывающая боль, иррадиирующая в левую половину живота и поясницы, левое плечо. Безболевых форм панкреонекроза не бывает. Между выраженностью болевого синдрома и тяжестью некроза поджелудочной железы существует прямая зависимость. Распространение деструктивных изменений на нервные окончания приводит к постепенному уменьшению болевого синдрома, в сочетании с сохраняющейся интоксикацией это является плохим прогностическим признаком.
Через некоторое время после появления боли развивается неукротимая рвота, не связанная с приемом пищи и не приносящая облегчения. В рвотных массах содержится желчь, сгустки крови. Из-за рвоты развивается дегидратация, проявляющаяся сухостью кожи и слизистых, язык обложен, постепенно снижается темп диуреза. Развивается метеоризм кишечника, перистальтика ослаблена, отмечается задержка газов и стула. Интоксикация и дегидратация сопровождаются лихорадкой.
Токсемия, колебания уровня глюкозы в крови, гиперферментемия приводят к поражению головного мозга и развитию энцефалопатии, которая выражается спутанностью сознания, возбуждением, дезориентацией, вплоть до развития комы (примерно у трети пациентов).
Прогрессирование воспалительного процесса приводит к значительному увеличению поджелудочной железы в размерах, формированию инфильтрата в брюшной полости. Уже к пятым суткам от начала заболевания инфильтрат можно не только пропальпировать, но и увидеть невооруженным глазом. В проекции поджелудочной железы появляется гиперестезия кожи.
Развивается болезнь несколькими стадиями. Стадия токсемии продолжается около недели и характеризуется возрастанием симптоматики. Период активного медикаментозного лечения. Следующим этапом являются гнойные осложнения. В этот период воспаление поджелудочной железы приводит к увеличению ее объема и развитию гнойных тканей. К третьей фазе относятся необратимые гнойные изменения в забрюшинной клетчатке.
От уровня квалификации доктора, качества лечения и своевременного обращения зависит шанс на выздоровление. Чтобы вас не коснулась эта проблема стоит своевременно предотвратить источники ее возникновения. Основными причинами выступают:
- Нарушения механизмов защиты поджелудочной железы;
- Перенесенные вирусные и инфекционные болезни;
- Осложнения в послеоперационный период;
- Обтурация протока желчи;
- Желчекаменная болезнь;
- Тупая травма живота;
- Язва желудка.
В результате перечисленных реакций, поджелудочная железа увеличивается в размерах, в результате отёка, и формирование в её ткани, чётко выраженных очагов некроза (разрушенные, умершие клетки). Некроз сначала имеет асептический (без присутствия инфекции) характер, позже при присоединении инфекции, развивается гнойный некроз, и формирование гнойных очагов, которые разрешаются только хирургическим путём. Развитие гнойного некроза в поджелудочной железе, клинически проявляется в виде симптомов интоксикации.
Причины острого панкреатита
- Может увеличиваться число лейкоцитов ( > 9*10 9 );
- Увеличение скорости оседания эритроцитов (>15мм/ч);
- Гематокрит 5,5 ммоль/л;
- Снижение общего белка 7 ммоль/л;
- Повышение мочевины > 8 ммоль/л (повышается в случае распространения патологического процесса на левую почку).
- Ионограмма, указывает на признаки обезвоживания в результате неукротимой рвоты:
- Снижение уровня кальция
- Компьютерная томография: является информативным методом, выявляет участки некроза поджелудочной железы.
Консервативная терапия применяется крайне редко, так как выживаемость после такого вида лечения крайне низка. Медикаментозную терапию применяют в качестве вспомогательного метода лечения к основному – оперативному.
Лечение
Консервативная терапия применяется крайне редко, так как выживаемость после такого вида лечения крайне низка. Медикаментозную терапию применяют в качестве вспомогательного метода лечения к основному – оперативному.
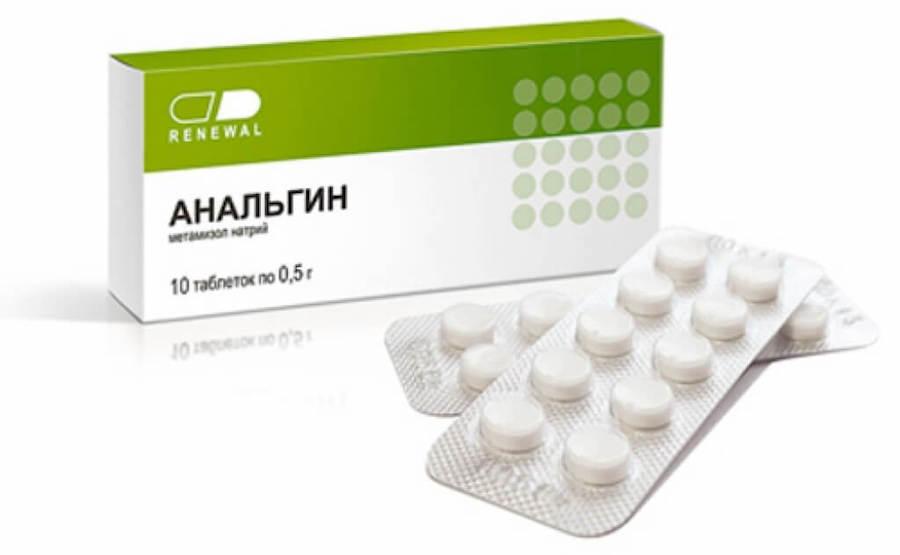
Для купирования болей применяются болеутоляющие средства в виде наркотических (промедол) и ненаркотических (анальгин, баралгин и др.) анальгетиков.
Для снижения секреторной активности поджелудочной железы и создания для неё «функционального покоя» показаны антисекреторные препараты.
Главный залог успешного лечения, особенно стерильного панкреонекроза, адекватная антибиотикотерапия. Антибиотики подбираются индивидуально с учётом переносимости препарата, возраста и пола больного, его веса. Предпочтение отдают антибиотикам широкого спектра действия последних поколений либо комбинации антибактериальных средств, которые перекрывают весь спектр патогенных микроорганизмов.
Хирургическое лечение. Проводится по показаниям в качестве основного метода лечения и в случае безуспешности консервативной терапии. В ходе операции хирург удаляет часть поражённого органа или весь орган целиком, в зависимости от распространённости некроза.
Важно! Операция – это крайняя мера лечения, которая проводится исключительно для спасения жизни пациента.
Уже на пятый день от начала патологического состояния инфильтрат можно будет не просто пропальпировать, но и определить без каких-либо приспособлений. В проекции органа проявится гиперестезия кожного покрова.
Варианты диагностики
Образование панкреонекроза подразумевают усугубленное состояние больного, а потому необходимо будет поместить пациента в отделение интенсивной терапии.
Именно там обеспечивается максимально частая идентификация ферментной активности не только в крови, но и в моче.
Нежелательным проявлением в плане будущего прогноза следует считать прогрессирующее увеличение амилазы или внезапный скачок такого показателя.
Обзорная рентгенография органов брюшины позволяет установить какие-либо косвенные проявления воспаления. Использование контрастного компонента может дать возможность визуально определить фистулы органа. Говоря о диагностике, обращают внимание на то, что:
- ультрасонография указывает на присутствие конкрементов в протоках, выводящих желчь, любые изменения структурного строения железы, наличие некроза в брюшине;
- более подробно определяются изменения за счет применения МРТ поджелудочной железы, МРПХГ, КТ;
- изучать состояние протоков поджелудочной, идентифицировать факторы развития застоя позволит ретроградная холангиопанкреатография.
В наиболее сложных ситуациях обеспечивается проведение диагностической лапароскопии. Дифференциальная диагностика проводится в связи с кишечной непроходимостью, острыми воспалительными патологиями аппендикса (аппендицит), воспалением желчного пузыря, желчными коликами и другими состояниями. Таким образом, именно адекватная и полноценная диагностика позволяет ответить на вопрос, что такое панкреонекроз.
Только последовательное, своевременное и качественное выполнение всех перечисленных действий способно дать точный результат. Врач не может пренебречь ни одним из этапов обследования, иначе картина заболевания не будет достоверна.
Диагностика
Диагностировать развитие заболевания можно, оценив анамнез пациента, выслушав его жалобы, осмотрев и организовав комплекс дополнительных обследований.
При панкреонекрозе необходимо провести лабораторную диагностику, состоящую из общего анализа крови (на сахар, кальцитонин, уровень лейкоцитов, СОЭ, гемокрит, зернистость нейтрофилов), анализа мочи (на уровень трипсина), анализа роста АСТ и АЛТ (печеночных ферментов).
Затем необходимо перейти к инструментальной диагностике, включающей:
Только последовательное, своевременное и качественное выполнение всех перечисленных действий способно дать точный результат. Врач не может пренебречь ни одним из этапов обследования, иначе картина заболевания не будет достоверна.
- ограниченной (с небольшим, средним или значительным очагом);
- распространенный (поражающий полностью одну структурную часть, всю железу или диффузно рассеянный внутри ткани).
Симптомы и признаки
Интенсивность и варианты проявлений во многом зависят от размера поражения. Зона поражения может быть:
- ограниченной (с небольшим, средним или значительным очагом);
- распространенный (поражающий полностью одну структурную часть, всю железу или диффузно рассеянный внутри ткани).
Также течение панкреонекроза различается по присутствию инфекционных агентов:
- инфекционный;
- стерильный.
Развитие болезни происходит в несколько стадий:
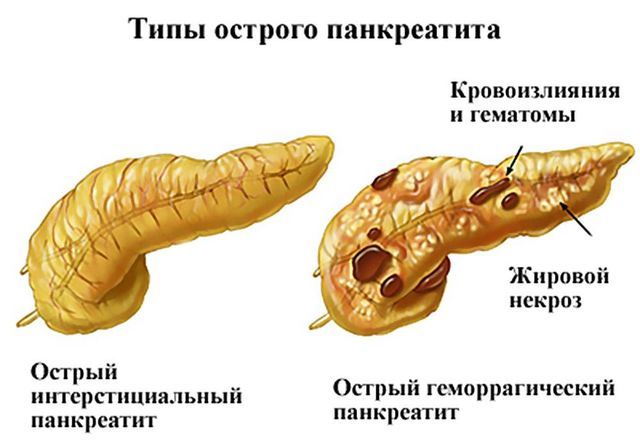
Симптом, без которого данная патология практически никогда не происходит, — боль. Болевые ощущения локализуются в левом боку или подреберье с левой стороны. Интенсивность болезненных ощущений выражена сильно и объясняется вовлечением нервных волокон в воспалительный процесс. При нарастании симптомов боль может стать опоясывающей и отдавать в поясничную область спины, плечевой пояс или грудину.
Другие характерные признаки:
Некоторые проявления можно заметить при визуальном осмотре. Такими признаками геморрагического панкреонекроза являются:
Симптомы усугубляются при возникновении осложнений. При выраженной реакции организма на стрессовое состояние может возникнуть полиорганная недостаточность. Вследствие внутренних кровотечений уменьшается объем крови, циркулирующей по организму. Поражения могут затронуть печень, дать осложнения на легкие, вызвать гнойные образования в клетчатке поджелудочной железы и забрюшинной области.
После этого вероятно развитие абсцессов в брюшной полости и появление гнойного перитонита. Высока возможность состояния коллапса или комы.
Несмотря на то, что панкреонекроз развивается вне зависимости от пола и возраста больного, для некоторых шанс возникновения некроза выше, чем у других. В группу риска входят:
Как лечат панкреонекроз
Главное в лечении заболевания – немедленное оказание помощи с экстренной госпитализацией. Существует консервативная и хирургическая тактики, оба направления составляют единый лечебный комплекс.
Консервативная терапия
Этот вид лечения заключается в:
Это лечение предполагает снижение нагрузки на внутренние органы и направлено на стабилизацию состояния больного.
Хирургическое лечение
Именно операция является самым действенным методом устранения панкреонекроза. В ходе хирургических манипуляций удаляются некротизированные ткани, останавливается внутреннее кровотечение, делается дренаж забрюшинного пространства. Дренирование применяют при инфекционном типе заболевания. Если пациент поступил в критическом состоянии, операцию обычно переносят на некоторое время, чтобы стабилизировать состояние пациента.
Важно! Если у больного наблюдается тотальный или субтотальный некроз, хирургическое вмешательство показано незамедлительно.
Во время операции иногда удаляют смежные с поджелудочной железой органы, затронутые в процессе некроза. Также бывает удаление самого органа целиком – панкреатэктомия, или удаление части – резекция. Прогноз после операции неоднозначный. Если заболевание выявлено слишком поздно, шансов спасти больного даже при полном удалении поджелудочной железы немного.
Реабилитация
Восстанавливается ли человек после тяжелого хирургического вмешательства, во многом зависит от правильного ухода в послеоперационный период. Жизнь после характеризуется утратой активности на несколько месяцев, а в тяжелых случаях человек может даже получить инвалидность.
В период реабилитации и на всю дальнейшую жизнь для пациента разрабатывается специальная диета, исключающая сдобу, свежие овощи, газировки, специи, алкоголь и т. д. Разрешенное меню состоит из отварных овощей, круп, бульонов, нежирного мяса.
Важно контролировать показатель глюкозы, отвечающий за внешнюю и внутреннюю секреторную недостаточность. В случае, если некротический процесс затронул значительное количество эндокринных клеток поджелудочной железы, человеку необходимо все время принимать инсулин.
Правильный подход к реабилитации поможет пациенту быстрее встать на ноги после тяжелого заболевания. Последствия пережитого, несомненно, останутся на всю жизнь. Однако люди после этого полноценно живут благодаря комплексному лечению и постоянным обследованиям. Это поможет избежать риска рецидивов.








