- Во время приступов боли возможно повышение уровня амилазы в плазме крови, лейкоцитов крови и С-реактивного белка
- При подозрении на хронический панкреатит обязательно определение фекальной эластазы-1
- УЗИ показывает уменьшение размеров органа, деформацию контуров, кистозные образования и кальцификаты
- В качестве уточняющего метода возможна магнитно-резонансная томография (МРХПГ)
Другая, не менее важная составляющая панкреатического сока – бикарбонат. Именно он нейтрализует соляную кислоту желудка и не даёт ей разрушить ферменты.
Кроме панкреатического сока, поджелудочная железа вырабатывает гормоны инсулин и глюкагон, регулирующие уровень сахара в крови. Логично, что при воспалительном процессе – как остром, так и хроническом – повышается вероятность развития сахарного диабета.
Здоровая поджелудочная железа производит 1-2 литра панкреатического сока в сутки. Этого более чем достаточно, чтобы переварить весь объём пищи. На самом деле, человек вообще не почувствует, если объём ферментов снизится на 10-20%, потому что поджелудочная вырабатывает их с запасом. Симптомы нехватки панкреатического сока появляются, когда их производство падает на 80-90%. И даже в этом случае поджелудочная железа может сильно не болеть. Как проявляют себя нарушения работы железы, мы писали здесь.
Поджелудочная железа не всегда болит. Поэтому главный показатель плохой работы органа — это.
Действие Микразима ® аналогично действию натуральных ферментов — амилазы, протеазы и липазы. Точно так же, как и они, препарат расщепляет и переваривает белки, жиры и углеводы, попадающие в ЖКТ человека. После того как ферменты выполнили свою задачу, их излишек без остатка выводится из организма, не проникая в кровоток.
Панкреатит: виды, причины и симптомы заболевания
В медицине панкреатит определяется как воспалительное заболевание поджелудочной железы — одного из важнейших человеческих органов, отвечающего за выработку пищеварительного сока и играющего одну из ключевых ролей во всем процессе переваривания и усваивания пищи. Согласно классификации выделяется несколько основных форм панкреатита:
Для острого и хронического панкреатита в стадии обострения характерны три общих симптома: резкая и сильная боль в верхней части живота, опоясывающая тело или отдающая в спину, обильная рвота, не приносящая облегчения, и напряжение мышц верхней части живота, выявляемое на обследовании.
Чем может быть спровоцировано обострение хронического панкреатита и сколько оно длится
Хронический панкреатит — заболевание коварное, человек может спокойно жить и не ощущать симптомов достаточно долго. Но что же играет роль «спускового крючка» в переходе заболевания в фазу обострения? Те же самые причины, которые вызывают развитие самого заболевания.
Первым и главным сигналом о начале приступа является появление острой боли в области эпигастрия, иногда иррадиирущей в спину или область сердца, — этот симптом характерен для 80–90% всех пациентов [5] . После приема пищи болевые ощущения обычно усиливаются, снизить их можно, приняв положение сидя или наклонившись вперед. Иногда боль невозможно устранить приемом обезболивающих, а при нарастании ее интенсивности возможны даже болевой шок и потеря сознания.
Боли при обострении панкреатита могут появляться через час-два после приема жирной или острой пищи. Бывает, что приступ панкреатита начинается и позже — спустя 6–12 часов. Еще бóльшая «отсрочка» нередко наблюдается после злоупотребления алкоголем — она может достигать двух или даже трех суток. Во врачебной практике отмечались случаи начала приступа в ближайшие минуты в результате употребления холодных шипучих напитков. В отдельных случаях боль вообще не имеет очевидной связи с приемом пищи.
По мере обострения хронического панкреатита у пациента возникает специфическая горечь в полости рта, белесоватый налет на языке, снижение аппетита, тошнота, рвота, не улучшающая самочувствие больного. Точно ответить на вопрос «Сколько длится приступ панкреатита?» сложно — от часа до нескольких суток, а сам период обострения панкреатита с регулярно повторяющимися приступами — от недели и более.
Самостоятельно лечить обострение нельзя: по статистике, примерно 15–20% больных погибают от осложнений, возникших именно во время приступа [6] . При его начале нужно немедленно вызвать бригаду скорой медицинской помощи, а до ее приезда рекомендуется выполнить несколько простых рекомендаций, позволяющих немного облегчить состояние больного.
Первая помощь при приступе
Формула первой помощи проста — «холод, голод и покой». Больному при приступе необходимо как можно скорее обеспечить все три ее составляющие:
- полностью исключить прием любой пищи и жидкостей (кроме чистой прохладной воды), чтобы снять нагрузку с поджелудочной железы — этот запрет будет действовать до того момента, пока состояние человека не придет в норму;
- уложить больного в постель на спину, при рвоте допустимо принять положение на боку с прижатыми к животу коленями;
- приложить холодный компресс к области поджелудочной.
В ходе лечения выраженную боль снимают при помощи анальгетиков и спазмолитиков, последние также необходимы для восстановления нормального оттока панкреатического сока. При обнаружении инфекции или при операции назначаются антибактериальные препараты. Для снижения активности поджелудочной возможно назначение антагонистов соматотропина. По показаниям проводится откачивание желудочного содержимого и интенсивная дезинтоксикационная терапия.
В период обострения панкреатита применение ферментных препаратов противопоказано.
Для корректировки изменений в организме больного применяется соответствующее симптоматическое лечение, которое может включать препараты, поддерживающие работу сердца, нормализующие артериальное давление и другие.
Если у пациента развивается омертвение тканей поджелудочной железы — панкреонекроз, — проводится операция по их удалению.
Что можно сделать после обострения
После снятия приступа панкреатита лечение должно быть направлено в первую очередь на поддержку функции поджелудочной железы и ее способности полноценно переваривать поступающую в организм пищу. Поджелудочная железа не способна самовосстанавливаться, а значит, работать без поддержки при хроническом панкреатите она не может. Именно поэтому одним из главных направлений лечения в период ремиссии является ферментная терапия — та самая, которая не разрешается при обострении болезни.
Заместительная ферментная терапия не способна восстановить поджелудочную железу, но может взять на себя часть ее функций. Соответствующие ферментные препараты назначаются длительно, иногда пожизненно — с их помощью организм человека полноценно получает все необходимые ему питательные вещества из пищи.
Но это не единственная функция ферментосодержащих препаратов: доказана их способность купировать сам болевой синдром и минимизировать секреторную функцию поджелудочной железы, обеспечивая ей функциональный покой. Эта способность реализуется за счет механизма обратного торможения выработки ферментов.
Кроме ферментной терапии, больному назначается специальная диета, также снижающая нагрузку на пораженный орган. Рекомендуется отказаться от животных жиров, кислой, жареной, соленой, копченой пищи, крепких бульонов и супов на их основе. И, конечно, под полный запрет попадают алкоголь и курение.
Снятие приступов при хроническом панкреатите и особенно последующая профилактика панкреатической недостаточности требуют от врача и пациента долгой и слаженной совместной работы. Самолечение в этом случае легко может привести к серьезным осложнениям, чреватым угрозой для жизни.
Капсулы с микрогранулами при панкреатической недостаточности
Для терапии панкреатической недостаточности в период ремиссии после обострения панкреатита можно принимать препараты в форме микрогранул — самой доступной для организма лекарственной формы. Примером такого препарата является Микразим ® , в состав которого входит натуральный панкреатин животного происхождения. Препарат выпускается в дозировке 10 000 и 25 000 единиц, терапевтическая доза для пациента подбирается врачом индивидуально.
Действие Микразима ® аналогично действию натуральных ферментов — амилазы, протеазы и липазы. Точно так же, как и они, препарат расщепляет и переваривает белки, жиры и углеводы, попадающие в ЖКТ человека. После того как ферменты выполнили свою задачу, их излишек без остатка выводится из организма, не проникая в кровоток.
Микразим ® показан прежде всего при хроническом панкреатите в стадии ремиссии. Но, кроме этого, его можно успешно использовать для лечения ферментной недостаточности иного происхождения — вызванной удалением поджелудочной железы, муковисцидозом, лучевой терапией, а также некоторыми другими состояниями и патологиями. Возможен прием препарата и здоровыми людьми — для снятия нагрузки на поджелудочную после нарушения режима питания.
Противопоказаниями являются острый панкреатит, хронический панкреатит в стадии обострения, индивидуальная непереносимость компонентов.
* Полиферментный лекарственный препарат Микразим ® включен в перечень ЖНВЛП. Регистрационный номер препарата (дозировка 10 000 и 25 000 единиц) в Государственном реестре лекарственных средств — ЛС-000995 от 18 октября 2011 года, переоформлен бессрочно 26 сентября 2019 года [7] .
Мед — универсальное средство, которое есть всегда под рукой дома. Этот сладкий продукт хорошо снимает воспаление, его можно добавлять чай и несмотря на свое содержание сахара, мед положительно влияет на работу поджелудочной железы.
Медикаментозное лечение
Для того чтобы знать как снять боль в поджелудочной, конечно лучше обратится к врачу, но бывают такие случаи, что люди просто не хотят этого делать, а пробуют лечить себя сами (исключение составляет острые формы, тогда врач обязателен). Больные, имеющие диагноз панкреатит, имеют в своей домашней аптечке достаточное количество медикаментов.
Для того чтобы устранить болевой синдром используют препараты следующих групп:
- Обезболивающие — Парацетамол, Диклофенак, Баралгин.
- Спазмолитики — Дротаверин, Спазмолгон.
- Ферменты — Креон, Панкреатин.
- Для поддержания нормального кислотно-щелочного баланса — Омепразол.
Любой обезболивающий препарат способен быстро снять дискомфорт и резкие неприятные ощущения. В период действия препарата можно также использовать подручные средства. А именно взять пластиковую бутылку, наполнить ее холодной водой и положить пациенту на живот. Это поможет снять спазмы и хорошо обезболить.
При переходе патологии в стадию хронического заболевания, у пациента начинают проявляться дополнительные симптоматические признаки в виде:
Экстренная помощь в условиях дома
Итак, как снять боль в поджелудочной железе, если она воспалилась и резко заболела дома?
При обостренном проявлении панкреатита в домашних условиях больному сразу необходимо сесть, немного наклонив туловище по направлению к коленям. Данная поза либо поза эмбриона поможет снять боль при панкреатите на некоторый промежуток времени, при условии полного покоя.

При обострении текущего панкреатита в домашних условиях необходимо полностью исключить употребление любых продуктов питания на ближайшие 2-3 дня, но обеспечить регулярное порционное поступление жидкости в организм больного. В качестве питья рекомендуется минеральная вода без газов либо некрепкий чайный напиток. Многие специалисты рекомендуют пить по одной четверти стакана каждые полчаса.
После того, как поджелудочная перестанет болеть и приступ будет снят, состояние пациента начнет нормализовываться, поэтому можно будет начинать вводить в рацион питания употребление легкой пищи в виде различных каш, приготовленных на воде, вареных овощей, нежирных сортов мяса и рыбы. Для приготовления блюд при панкреатите рекомендуется использовать метод готовки на пару, в духовке либо путем отваривания.
Использование в пищу продуктов с высоким уровнем жирности, а также блюд, приготовленных путем обжаривания и копчения, с высоким содержанием острых специй и соли необходимо полностью исключить из рациона, как и употребление спиртосодержащих напитков.
Когда приступ боли локализован под левыми ребрами – это означает, что воспаление началось в хвосте поджелудочной железы.
Как правильно питаться после приступа?
 В первые дни после приступа врачи настоятельно рекомендуют больному голодовку. В этот день, после основного лечения вам пропишут капельницы с глюкозой и витаминами, именно они обогатят ваш организм полезными веществами.
В первые дни после приступа врачи настоятельно рекомендуют больному голодовку. В этот день, после основного лечения вам пропишут капельницы с глюкозой и витаминами, именно они обогатят ваш организм полезными веществами.
На третий день придерживайтесь белковой и углеводородной диеты. Можно включить в свой рацион питания супы, каши.
Главное, употребляемая пища должна быть несоленой, и ни в коем случае не класть приправ.
На четвертые сутки можно включить в рацион немного нежирного творога или иного кисломолочного продукта. Некоторые врачи разрешают на 4-й день съесть белую рыбу, но только приготовленную на пару.
Говядину, курицу можно включить в свой рацион только после 6-го дня. Но всё равно на завтрак лучше обойтись творожными продуктами.
Начиная с 10-го дня вы можете перейти на обычный рацион. Хотим вас предупредить – не стоит сразу употреблять жирную пищу, ведь это может негативно сказаться на поджелудке.
Главный гастроэнтеролог РФ: «ПАНКРЕАТИТ не проходит?! Простой способ лечения уже исцелил сотни пациентов в домашних условиях! Чтобы навсегда вылечить поджелудочную нужно…» Читать далее »
- Болевой дискомфорт под левым подреберьем указывает на воспаление хвостовой части поджелудочной, а также позвонками – 4-м грудным и 1-м поясничным.
- Если болит правый бок под ребром, посреди 6-го и 11-го позвонков, это свидетельствует о воспалении головки органа.
- Воспаление тела говорит о возникновении болезненности в районе эпигастрия.
Лечение в домашних условиях
Далее принимаются ферментные препараты поджелудочной железы.
- Панкреатин.
- Мезим.
- Гимекромон.
- Аллохол.
- Креон.
- Дигестал.
Эти медикаменты помогут несколько облегчить самочувствие, поскольку они также оказывают легкое обезболивающее действие.
При ощущении сильной боли под левым ребром пейте Но-шпу. Препарат устранит спазмы, расширит каналы в органе. А также принимают:
- Спазмол;
- Спазмалгон;
- Папаверин.
Из лекарств, чтобы ослабить секрецию желудка выделяют:
- Омепразол;
- Ранитидин;
- Фамотидин.
Вещества, способные тормозить производство ферментов поджелудочной железы:
- Инипрол;
- Антагозан;
- Контрикал.
Если присутствует рефлекс рвоты, примите Мотилиум. При этом благодаря рвоте воспаление органа на время способно уменьшить болевой синдром.
Бывает, что при приступах развиваются проблемы с дыханием, становится тяжело дышать. Тогда следует периодически задерживать дыхание, что приводит к редкому колебанию грудины. Это позволит облегчить сильную боль.
Рекомендовано принимать негазированную минеральную воду – Ессентуки, Боржоми. Когда обостряется панкреатит, рекомендовано употреблять до 1,5 литра такой воды, с постепенным снижением дозы.
При болезни поджелудочной железы в первых сутках требуется отказаться от приема продуктов. Со второго дня допустимо добавить в питание несдобные сухари.
Употреблять их разрешено в безграничном количестве, пить черный чай. Потом разрешено переходить на низкокалорийные продукты. Нужно убрать из питания следующие продукты, поскольку эта еда способна спровоцировать возникновение нового воспаления:
- жирные сорта мяса и рыбы;
- соленья, копчености;
- жареные блюда;
- специи;
- кондитерская продукция;
- крепко заваренные чай, кофе;
- сладости;
- спиртное.

Придерживайтесь легкого диетического питания при панкреатите. Кушать часто, без перееданий. Блюда должны быть теплыми.
Из допустимых продуктов питания при воспалении выделяют:
- мясо, рыбу в качестве суфле либо котлет на пару;
- каши;
- омлет;
- отварные овощи;
- творог;
- кисломолочная продукция;
- компоты из фруктов с ягодами;
- запеченные яблоки.
Избавление от воспаления осуществляется путем утоляющих боль средств до абсолютного его исчезновения. В этот период на протяжении 3-7 суток больному требуется строгая диета при заболевании поджелудочной железы.
Считается, что если был приступ панкреатита, то заболевание переходит в хроническую форму, и в любой момент может случиться обострение. Поэтому больному необходимо изменить свой образ жизни, а особенно привычки в питании. Чтобы не болела поджелудочная железа, прежде всего нужно отказаться от курения и употребления алкогольных напитков. Важно не принимать никаких лекарств без назначения врача, а все патологии органов ЖКТ лечить вовремя.
Снятие несильных болей
Если же болевые ощущения несильные, состояние больного удовлетворительное, у него нет температуры, сильной рвоты и диареи, можно проводить лечение в домашних условиях. При этом также нужно использовать три основных принципа терапии: холод, голод и покой. Также больной может принимать препараты, которые ему были назначены врачом, и применять народные методы.
Уменьшить боль можно с помощью грелки, наполненной льдом. Ее прикладывают каждый час на 15 минут. Эффективным считается и народный метод – компресс из простокваши. Ткань, пропитанную этим напитком, прикладывают на область проекции железы, покрывают пленкой и укутывают теплым шарфом.
Снимать болевые ощущения разрешено лекарствами, которые назначил лечащий врач. Из обезболивающих средств это чаще всего спазмолитики, например, Но-Шпа. Такие лекарства хорошо помогают снять спазмы желчных протоков, которые часто сопровождают хронический панкреатит. Применяются также анальгетики или НПВП. Но увлекаться такими препаратами не стоит, если боль не уменьшается через 1-2 дня или усиливается, лучше обратиться к врачу.
Для того чтобы снизить агрессивное воздействие панкреатического сока на слизистую, применяют антисекреторные препараты, антациды, средства, обволакивающие слизистую. Это могут быть Омепразол, Гастал, Альмагель, Фосфалюгель и другие. Рекомендуется принимать также препараты, для снятия сопутствующих симптомов. Чаще всего назначают Церукал или Домперидон при тошноте и рвоте, Смекту или Хилак Форте при диарее, Эспумизан при метеоризме, Энтеросгель для снятия интоксикации.
Обязательными лекарствами при любой форме патологий поджелудочной железы являются ферментные средства. Их начинают принимать после стихания приступа, когда больной начинает есть. Чаще всего назначаются Панкреатин, Панзинорм, Креон или Фестал. Эти средства помогают снять нагрузку с железы, а также улучшают пищеварение.
Часто для лечения поджелудочной железы в домашних условиях применяются народные методы:
-
Самое распространенное средство, которое все врачи рекомендуют применять даже при обострении – это отвар шиповника. Он снимает воспаление и позволяет уменьшить болевые ощущения. Делается он из 2 столовых ложек измельченных ягод и 500 мл воды. Принимать по половине стакана перед едой.
Картофельный сок – это эффективное и безопасное средство, снимающее боли и улучшающее пищеварение. Для его приготовления нужно хорошо вымыть 1 картофелину, потереть ее на мелкой терке вместе с кожурой и выдавить сок. Выпить его нужно сразу.
Кисель из семян льна не только снимает боли. Это средство уменьшает воспалительный процесс и защищает слизистую от раздражения агрессивным пищеварительным соком. Нужно 1 столовую ложку семян варить на медленном огне в стакане воды, потом настоять и процедить. Пить кисель нужно по половине стакана 3-4 раза в день за полчаса до приема пищи.
Овес очень полезен при любых патологиях поджелудочной железы, печени и желчного пузыря. А его отвар помогает обезболить эти органы при приступе. Лучше всего для этого использовать ферментированные или даже пророщенные овсяные зерна. Их замачивают на 1-2 дня, потом промывают и высушивают. Потом зерна нужно перемолоть в порошок. Чайную ложку такой муки нужно залить стаканом воды и варить на водяной бане полчаса. Выпить полученный кисель утром натощак.
Эффективен также водный настой прополиса. Он обладает обезболивающим, противовоспалительным и антибактериальным действием. Нужно 10 граммов прополиса измельчить и залить 100 мл охлажденной кипяченой воды. Настаивать сутки, потом принимать по 2 столовые ложки перед едой.
5. Чтобы уменьшить болевой синдром в животе, приложите к передней стенке холодную грелку или лед, замотанный в пакет. Можно набрать пластиковую бутылку холодной водой и приложить.
Как снять приступ панкреатита во время его обострения?
Первая помощь при панкреатите является очень важным звеном в комплексной терапии, т.к. помогает предотвратить развитие ряда осложнений болезни и улучшить прогноз на быстрейшее выздоровление и восстановление здоровья пациента.
Алгоритм доврачебной помощи включает в себя следующий порядок действий:
1. Первым делом вызывайте скорую помощь, т.к. именно у медицинских работников есть ряд медикаментов, которые помогут быстро снять обострение панкреатита.
2. Посадите больного в удобное кресло или стул таким образом, чтобы туловище было слегка наклонено вперед.
3. Обеспечьте покой больному, чтобы человек максимально ограничился в телодвижении – это направлено на недопущение «разбалтывания» поджелудочных ферментов и других веществ в органах пищеварения.
4. Обеспечьте свободный доступ к воздуху, расстегните плотно-прилегающую к телу одежду, проветрите помещение. В момент боли человек начинает дышать более поверхностно, поэтому необходима максимальное количество кислорода для каждого вдоха. Полезно периодически задерживать дыхание на короткий промежуток времени.
5. Чтобы уменьшить болевой синдром в животе, приложите к передней стенке холодную грелку или лед, замотанный в пакет. Можно набрать пластиковую бутылку холодной водой и приложить.
6. Дать выпить больному спазмолитическое средство, которое поможет снять болевой синдром – «Дротаверин гидрохлорид», «Но-Шпа», «Папаверин» (2 мл внутримышечно), «Баралгин» (5 мл внутримышечно).
7. В случае сильной рвоты можно принять противорвотное средство – «Метоклопрамид», «Домперидон».
8. Сильная диарея, особенно с рвотой приводят к обезвоживанию организма, что может ухудшить состояние больного. Для предотвращения обезвоживания в сутки нужно выпивать до 1,2-1,5 л чистой воды, и 1 раз в сутки для поддержания водного баланса раствор «Регидрон».
Другие причины боли в поджелудочной железе могут представлять собой:
Функции поджелудочной железы в организме человека
Особенности органа, принимающего участие в пищеварении, заключаются в том, что он состоит из двух функциональных частей:
- Экзокринной (внешней) — вырабатывает панкреатический сок, содержащий пищеварительные ферменты.
- Эндокринной (внутренней) — синтезирует гормоны для регулирования обменных процессов в организме (углеводного, жирового, белкового).
- Любые нарушения функций поджелудочной представляют угрозу для всего организма. Если начало болеть в области, где расположена железа, нужно немедленно обратиться за врачебной помощью.
Следующим шагом в домашних условиях может быть прием обезболивающих средств. Лучше принять Но-шпу (Дротаверин). Препарат снимет спазм и расширит протоки поджелудочной, давая возможность выхода ферментам в кишечник.
Причины возникновения болевых ощущений
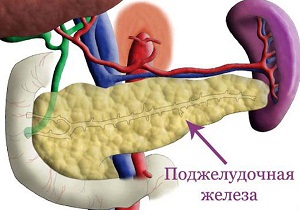
Под влиянием определенных факторов клетки органа начинают разрушаться. Со временем это вызывает боли с левой стороны чуть ниже желудка (локализация поджелудочной).
Причинами боли могут быть:
Самой распространенной болезнью поджелудочной железы является панкреатит.
Другие болезни, вызывающие боль:
- раковые опухоли,
- сахарный диабет,
- полипы,
- кисты поджелудочной железы.
Узнайте инструкцию по применению уколов Окситоцин и о механизме воздействия гормонального препарата.
Как лечить острый панкреатит поджелудочной железы? Эффективные варианты терапии собраны в этой статье.
Основной принцип лечебной диеты заключается в комплексном и сбалансированном подборе продуктов, которые мягко воздействуют на систему пищеварения.
Народные рецепты
Остановить воспалительный процесс на ранней стадии развития недуга можно с помощью проверенных средств народной медицины. В комплексной терапии патологий поджелудочной железы применяются:
Рассмотренные рецепты позволяют ускорить регенерацию поврежденных тканей больного органа, улучшить аппетит и уменьшить болевые ощущения. Однако применять подобные методы можно только после консультации со специалистом и тщательного обследования.
Для профилактики возникновения заболевания необходимо придерживаться здорового питания, не злоупотреблять алкоголем и грамотно подбирать лекарственные препараты. Если же появились тревожные симптомы и болит поджелудочная железа, лечение в домашних условиях, диету и применение народных рецептов следует начинать после консультации со специалистом и постановки диагноза.








