Панкреатит — это заболевание, при котором диета играет основную роль. При строгом соблюдении рекомендаций врача и правильном питании можно жить полноценной жизнью.
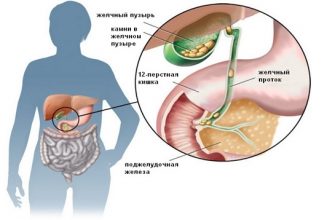
 Панкреатит — это достаточно распространенное заболевание. Отличительной чертой этого заболевания является острая боль в области желудка, а также нарушение качественной работы поджелудочной.
Панкреатит — это достаточно распространенное заболевание. Отличительной чертой этого заболевания является острая боль в области желудка, а также нарушение качественной работы поджелудочной.
Для лечения данного недуга была разработана специальная диета (лечебная). Она содержит только специальное подобранное меню и разрешенные продукты питания. Именно они не нанесут никакого вреда пораженному организму. Как выглядит примерное меню на неделю?
Один-два огурца режут тонкими кольцами. Мелко рубят укроп. Заправляют сметаной, йогуртом или растительным маслом.
Салаты для больных панкреатитом
При заболевании поджелудочной железы питание должно быть щадящим. В связи с этим к салатам выдвигаются следующие требования:
- в них не кладут лук, шпинат, редис, репу, болгарский перец;
- овощи отваривают или запекают в фольге без масла;
- овощи сочетают с мясом и рыбой;
- заправляют оливковым или подсолнечным маслом, сметаной 15%, натуральным йогуртом;
- майонез, хрен, горчица и уксус под запретом;
- заправляют очень малым количеством сметаны или растительного масла;
- салаты не готовят впрок, съедать их нужно сразу же.

Из выше изложенного можно подытожить, какие салаты можно есть при панкреатите поджелудочной железы. Это простые блюда из свежих огурцов и помидоров, фруктовые, салаты наподобие греческого, винегреты и прочие.
Внимание! Все известные праздничные салаты с определенными поправками могут выступить в качестве диетических.
Диета Стол номер 5 при панкреатите определяется состоянием больного и зависит от его тяжести, в связи с этим имеет 2 варианта.
Общие правила
Панкреатит — заболевание поджелудочной железы воспалительного характера. Причины поражения ее многообразны: обструкция (закупорка) панкреатического протока, токсическое отравление, воздействие лекарственных препаратов, сосудистые нарушения, инфекционные и паразитарные заболевания, травмы.
Различают острый и хронический панкреатит. В основе острых панкреатитов — ферментативное поражение поджелудочной железы. Часто возникает при приеме лекарственных препаратов (метилдопа, Азатиоприн, 5-аминосалицилаты, тетрациклины, Фуросемид, Циметидин, Метронидазол). В половине случаев причиной его является ЖКБ, а 25% связаны со злоупотреблением алкоголем.
Симптомы и лечение болезни зависят от степени поражения железы и интоксикации. Легкая степень (серозный отек) характеризуется умеренными болями, однократной рвотой, тошнотой и, в целом, удовлетворительным состоянием больного.
Среднюю степень интоксикации (мелкоочаговый некроз железы) характеризуют упорные боли в эпигастрии, повторная рвота, бледность кожных покровов, подъем температуры.
Тяжелая степень (распространенный некроз железы) проявляется мучительной рвотой, жестокими болями и тяжелым общим состоянием. Нередко появляется желтуха и симптомы перитонита.
Лечение решает следующие задачи:
- борьба с шоком и токсемией;
- ликвидация боли и спазма;
- подавление активности ферментов железы (голод, ингибиторы протонной помпы, аспирация желудочного содержимого).
Пациентам с тяжелой формой требуется инфузионная терапия, непрерывное кормление с помощью зондов (смеси для энтерального питания).
Хронический панкреатит — это длительно текущее, прогрессирующее заболевание и каждый эпизод обострения вызывает замещение ткани железы фиброзной тканью. В следствие этого развивается экзокринная и эндокринная недостаточность органа. Признаками экзокринной недостаточности являются стеаторея и проявления недостаточности питания (дефицит веса, нарушения кальциевого обмена).

Разрешенные продукты в первую неделю диеты при панкреатите
Базовая Диета 5 при панкреатите несколько видоизменяется и называется Диета 5П. При остром и обострении хронического заболевания она имеет ряд особенностей, и ведущими принципами диетотерапии при панкреатите являются:
Диета Стол номер 5 при панкреатите определяется состоянием больного и зависит от его тяжести, в связи с этим имеет 2 варианта.
Первый вариант — показан при остром панкреатите и резком обострении хронического. Питание этого стола создает максимальный покой поджелудочной железе и способствует устранению болевого синдрома. Эта максимально щадящая диета назначается после голодных дней с третьего дня заболевания, но поскольку она не соответствует физиологическим нормам питания и потребностям человека назначается на 3-7 дней. Характеризуется низкокалорийным питанием с содержанием белков — 60-70 г, жиров — 50 г и углеводов — 200-250 г.

Разрешенные при панкреатите овощи
Рекомендуются частые приемы пищи (до 8 раз) и малыми порциями (от 100 до 300 г). Все продукты отвариваются и имеют полужидкую консистенцию, а к 5-6 дню больному разрешают употреблять уже полувязкую пищу.
Поскольку жидкая и углеводная пища являются наименьшим стимуляторами панкреатической и желудочной секреции, то после голода начинают прием пищи именно с углеводной:
- слизистые супы на основе разных круп (пшенная, кукурузная крупы исключаются) или на овощных отварах;
- протертые жидкие каши на воде;
- некрепкий чай с сахаром;
- кисели, желе и муссы из фруктового сока на ксилите;
- овощные пюре без масла (картофельное, морковное, тыквенное, кабачковое) и паровые овощные пудинги;
- протертые компоты из сухофруктов;
- белый, вчерашний хлеб, сухое печенье и сухари.
Через 1-2 дня после углеводной пищи разрешается вводить белковые продукты:
- суп-крем из вываренного мяса;
- 1-2 яйца в виде парового омлета, сваренные всмятку и в виде белкового омлета;
- суфле, паровые котлеты, кнели из говядины, курицы, рыбы, индейки (перед приготовлением мясо освобождают от жира, сухожилий, рыбу и курицу от кожи);
- творожная паста и суфле, паровые творожные пудинги из пресного творога (лучше кальцинированный);
- сливочное масло — в готовые блюда, растительное еще не вводится в рацион.
Основные характеристики
- Повышено содержание белка по сравнению с первым вариантом, а также количество жира и простых углеводов. Тем не менее, общее количество жиров не более 80 г, причем они вводятся постепенно с третьего для пребывания больного на этом варианте диеты.
- При ухудшении переваривания белковой пищи возможно уменьшение количества белков на время и увеличение углеводов.
- Блюда преимущественно отварные и паровые не только в протертом, но и измельченном виде, переход от протертых блюд к измельченным также проводится постепенно.
- Ограничено количество соли (6-8 г).
- Исключены экстрактивные вещества и грубая клетчатка. Для большего снижения экстрактивных веществ мясо варят небольшими кусочками (по 100 г), сливая первую воду после 10 минутной варки. Мясо используют как полуфабрикат для рубленых блюд, пудингов, суфле.
- Не допускаются горячие и чрезмерно холодные блюда.
- Дробное питание (5-6 раз в сутки) небольшими порциями.
- Запрещены обильные приемы пищи.

Разрешенные при панкреатите фрукты и ягоды
При наличии запоров основная панкреатическая диета изменяется — увеличивается количество овощей и фруктов, уменьшается содержание углеводов (в основном легкоусвояемых для избегания брожения и вздутия).
Тенденция хронического панкреатита к прогрессирующему течению, наличие периодических болей и диспепсического синдрома влечет необходимость постоянного соблюдения диеты. Большое значение имеет прекращение употребления алкоголя.
При проблемах с поджелудочной железой любая сдобная выпечка не рекомендуется, так же как и торты. Поэтому десерт подают в виде:
Вторые блюда
Это горячие белковые блюда с гарниром в середине и конце дня. Готовят их на пару или отваривают. Самый невредный соус для таких блюд – бешамель (смесь муки и молока или сливок, прогретая до вязкости).
В таблице представлены рецепты простых и питательных блюд.
лук репчатый 0,25 шт.;
хлеб пшеничный – 2 к.;
мякоть хлеба отделить от корок, замочить в 20 мл молока;
смешать фарш и хлеб, хорошо вымесить, немного посолить;
приготовить на пару;
картошку отварить, слить воду, растолочь;
можно готовить тушением, но получившийся сок в диетическом питании не использовать;
мясной фарш – 100 г;
рис отварной рассыпчатый – 1 стакан;
смешать фарш, рис, рубленое яйцо;
выложить начинку на кабачок;
картофель – 1 шт;
почищенный сырой картофель натереть на мелкой терке;
смешать рыбный фарш, яйцо и картофель, посолить;
сформировать котлеты, приготовить на пару;
цветная капуста – 1 шт.;
капуста цветная – 1 шт;
капусту разобрать на соцветия, баклажан почистить, порезать;
морковь почистить, натереть на крупной терке;
овощи сложить вместе, залить подсоленой водой, довести до кипения, отвар слить;
рис отварной – 0,5 стакана;
творог – 0,5 стакана;
На гарнир по рецепту можно использовать отварную рассыпчатую гречу, макаронные изделия, отварной картофель, пюре из моркови и других овощей или их смеси.

Что можно приготовить:
Общие сведения
Меню при панкреатите на неделю заключается не только в правильно подобранных продуктах, но необходимо придерживаться и принципов диетотерапии.
 Если у больного ярко выраженная клиническая картина, а также присутствуют аутолитические процессы, то в этом случае необходимо придерживаться голода. Как правило, при таком течении болезни питание осуществляется только парентеральным путем.
Если у больного ярко выраженная клиническая картина, а также присутствуют аутолитические процессы, то в этом случае необходимо придерживаться голода. Как правило, при таком течении болезни питание осуществляется только парентеральным путем.
Как только состояние больного нормализируется, то необходимо перейти на полноценное питание. При воспалении поджелудочной железы необходимо включить в свой рацион питания белок.

При стабильном состоянии можно включить в рацион питания новые продукты, но вводить осторожно. При возникновении обострений, отменить блюдо или продукт и обратиться к доктору.
Рекомендации от Еленой Малышевой в спецвыпуске «Жить здорово!», как побороть пакреатит при помощи исцеляющих воздействии природных средств.
Диетические супы занимают ведущую роль в лечении панкреатита. Их приготовление и состав должны строго соответствовать требованиям диеты 5п.
Диета № 5п для поджелудочной железы
Какие продукты разрешены, когда назначена диета №5п:
Какие продукты категорически запрещены, когда назначена диета №5п:
- мясные и рыбные бульоны;
- любой алкоголь;
- крепкий чай и кофе;
- любая колбасная продукция;
- копченые продукты;
- хлебобулочные изделия и свежий хлеб;
- кефир, йогурты;
- продукты, раздражающие слизистую желудка и кишечника (кислые и острые);
- квашеная капуста и овощи;
- шоколад, пирожные, торты;
- запрещается любая жареная пища;
- бобовые;
- жиры животного происхождения.

Диета при болезни поджелудочной железы исключает продукты, которые могут спровоцировать кислотообразование в желудке и выделения большого количества ферментов. Необходимо четко соблюдать суточный калораж (до 1700 ккал при остром панкреатите и до 2700 ккал при хроническом).
Как правило, врачи настоятельно рекомендуют придерживаться диеты 5п в течение 6–12 месяцев, или даже на протяжении всей жизни.
Диетические продукты должны быть только свежими и хорошего качества. Поэтому при панкреатите и холецистите необходимо пересмотреть режим питания и его качественный состав.
Чтобы сохранить полноценное питание нужно научиться правильно и вкусно готовить диетические продукты, ниже приведены возможные рецепты блюд при панкреатите и холецистите.
Рецепты диетических блюд для больных с острым и хроническим панкреатитом:
Четверг
Варианты диет питания
Необходимо отметить, что существует два варианта диетического питания. Первая диета назначается при остром панкреатите, а также при обострении хронического течения болезни.
Первый вариант
Первый вариант диетического питания заключается в том, чтобы создать максимальный покой воспаленной железе, а также устранить болевой признак.
Такое диетическое питание называется щадящее, поэтому назначается после голодных дней. Приступить к первому варианту можно с 3 дня после голодания.
Основная цель питания состоит в том, чтобы включить в свой рацион низкокалорийные продукты. Больному необходимо употреблять продукты, в которых содержится не менее 70 грамм белков, не более 50 грамм жиров и примерно 20-250 грамм углеводов.
Принимать пищу небольшими порциями по 100-300 грамм 7-8 раз в день. Салаты необходимо готовить только из вареных продуктов. Если симптомы панкреатит не проявляются, то можно употреблять на 5 день полувязкую пищу.
Что можно приготовить:
- Можно приготовить слизистый суп из разнообразных круп. Например: пшеничная.
- Разрешается употреблять протертые жидкие каши, которые приготовленные на воде.
- Что касается питья, то можно пить некрепкий чай, кисель или фруктовый сок на ксилите.
- В домашних условиях можно приготовить овощное пюре, но не использовать масло. Можно готовить из: картофеля, кабачков или моркови.
- Врачи при остром течении болезни разрешают употреблять паровые овощные пудинги.
Перечисленные выше варианты блюд относятся к углеводородной пище. На второй или третий день можно вводить белковые продукты.
Например:
- Из вываренного мяса можно приготовить суп-крем.
- Паровой омлет или белковый.
- Паровые котлеты.
- Блюда из нежирных сортов мяса (приготовленных на пару). Например: курица, говядина.
- Рыба на пару.
- Суфле или паста, приготовленная из творога.
- Творожный пудинг.
В готовое блюдо разрешается положить немного сливочного масла. Как только болевые признаки и острые симптомы пройдут, можно расширить диетического питания. Теперь можно приступить ко второму варианту, называется 5П по Певзнеру.
Основные характеристики второго диетического варианта
 Меню на неделю должно состоять уже из повышенного содержания белка, жира и углеводов.
Меню на неделю должно состоять уже из повышенного содержания белка, жира и углеводов.
Важно! Жиров во втором варианте не должно превышать 80 грамм. Вводить жирные продукты постепенно, чтобы сильно не перегружать воспаленную поджелудочную железу.
Если в момент питания у больного ухудшается состояние, то необходимо немного уменьшить продукты, которые богаты на белок. Поэтому необходимо увеличить в этом случае продукты с большим количеством углеводов.
Диета при панкреатите второго варианта состоит из отварных и паровых блюд. Можно готовить из протертых продуктов или из измельченных.
Основные требования:
- Исключить из рациона питания продукты с грубой клетчаткой.
- Варить мясо небольшими кусочками, примерно по 100-150 г. Как только мясо прокипит 10 минут, слить воду и залить новую.
- Не стоит при остром и хроническом панкреатите кушать холодные блюда.
- Ограничить употребление соли. Разрешается не более 6 грамм в день.
- Исключить обильный прием пищи.
Второй вариант диет питания дробный, но в этом случае можно кушать 5-6 раз в день.
 Если при таком питании возникает запор, то больному необходимо включить в питание больше овощей и фруктов, а также уменьшить продукты с большим содержанием углеводов. Питание при запоре должно быть легкое, чтобы предотвратить брожение.
Если при таком питании возникает запор, то больному необходимо включить в питание больше овощей и фруктов, а также уменьшить продукты с большим содержанием углеводов. Питание при запоре должно быть легкое, чтобы предотвратить брожение.
Примерное меню:
Главный гастроэнтеролог РФ: «ПАНКРЕАТИТ не проходит?! Простой способ лечения уже исцелил сотни пациентов в домашних условиях! Чтобы навсегда вылечить поджелудочную нужно…» Читать далее »
Как вы видите, что примерное меню второго варианта состоит из большого списка продуктов. Но если возникают болевые признаки и ухудшается общее состояние, то необходимо немедленно обратиться к доктору.
При составлении блюд можно включить фантазию или воспользоваться рекомендациями профессиональных кулинаров.
Что рекомендуется употреблять при панкреатите во время праздника?

Чтобы не произошло обострения болезни обязательным условием является строгое соблюдение требований диетического питания даже в праздничные дни.
Диетическое питания за новогодним столом например может состоять из полезных и разнообразных блюд.
При составлении блюд можно включить фантазию или воспользоваться рекомендациями профессиональных кулинаров.
Меню для застолья пациента с хроническим панкреатитом может содержать следующие блюда:
Для изготовления закусок можно использовать галеты или ломтики подсушенного белого хлеба.
В качестве десерта прекрасно подойдут зефир или пастила. Вкусным дополнением к столу будут запеченные яблоки сладких сортов, также можно стол украсить при помощи пюре из фруктов и ягод. Идеальным дополнением может являться фруктовое суфле или желе.
В качестве напитков идеальными будут компот, фреш или морс, приготовленные в домашних условиях.
При подготовке праздничного меню следует соблюдать определенные правила. Соблюдение этих правил и требований предупредит обострение болезни.
При панкреатите необходимо соблюдать строжайшую диету, но так хочется поесть и вкусно, и с пользой для организма, в этом помогут рецепты при панкреатите. Питание — это очень важная составляющая жизни любого человека, поскольку она не только насыщает наш организм полезными витаминами и минералами, но и способна оказывать лечебные свойства.

Во время обострения панкреатита и холецистита в первые 3 дня больные должны придерживаться голодной диеты, то есть не употреблять никакую пищу, а пить только минеральную воду и отвар шиповника. Такая диета в первые 3 дня способствует снижению воспаления поджелудочной железы.
С 4 дня по 6 можно немного разнообразить рацион и добавить в пищу сухарики, диетические супы и протертые каши.
Через неделю в диету при панкреатите добавляется творог и масло, пюре. Отличным решением для разнообразия диеты станет приготовление овощных супов при панкреатите.
На следующий день можно употреблять в пищу нежирное мясо и паровые продукты.
В период выздоровления или же в период после обострения больному рекомендуют соблюдать диету при панкреатите и холецистите.
Современная диетология призвана увеличить эффективность мероприятий, устранить побочное действие на ткани поджелудочной железы медикаментов, нормализовать все функции организма и помочь ему бороться с проблемой, возникшей в тканях поджелудочной железы. Диетологи разработали для употребления при панкреатите рецепты диетических блюд, которые рекомендуется употреблять в пищу постоянно. Блюда оказывают благоприятное действие на работу поджелудочной железы.
пищу необходимо измельчать или даже протирать;
Что нельзя есть
Самое главное, на чем основана диета при панкреатите — это снижение нагрузки на органы пищеварения. Поэтому основным ее принципом должен стать правильный подбор продуктов. Больному необходимо сразу исключить из рациона многие из них, так как они могут вызвать обострение.
Что же нельзя есть при любой форме панкреатита:
мясные и рыбные бульоны;
субпродукты, сало, свинину, баранину, утку;
колбасные изделия, копчености;
соусы, острые приправы и специи;
жирные молочные продукты;
маринады, соления, консервы;
щавель, редьку, шпинат, редис, чеснок, лук;
кофе, какао и шоколад;
сдобную выпечку, свежий хлеб.
Важно учитывать, что зеленый салат содержит вредный для пораженного органа витамин С или аскорбиновую кислоту. Для снижения его количества салатные листья можно вымачивать в кипятке. Только после такой обработки их можно употреблять.
Фруктово-овощной салат
Салаты на основе овощей и фруктов помогают сделать свое меню богатым и разнообразным. Одним из простых вариантов такого блюда является салат на основе моркови и яблок. Для этого корнеплод рекомендуется сварить. Сладкие яблоки можно почистить от кожуры и измельчить на терке. Для заправки идеально подойдет йогурт, который следует смешать с ложкой сахара.

Очень полезен салат на основе персиков и бананов. Также в состав входит тыква, приготовленная на пару. Все компоненты нарезают небольшими кубиками и заправляют йогуртом. Также для этой цели можно использовать нежирные сливки. Этот салат прекрасно заменяет завтрак либо полдник.
С помощью салатов при панкреатите можно сделать рацион очень разнообразным. Они содержат немало полезных компонентов. При этом важно помнить о чувстве меры, поскольку повышенные нагрузки на поджелудочную способны спровоцировать рецидив недуга. Потому перед включением в меню новых блюд рекомендуется проконсультироваться с врачом.
О том, как приготовить не только вкусный, но и полезный яблочно-банановый салат с йогуртом, рассказывается в видео