Дополнить медикаментозную терапию можно следующими средствами:
- Синдром Иценко-Кушинга формируется из-за повышенного продуцирования гормона кортизона. Первопричиной также способно выступать длительное лечение глюкокортикостероидами.
- Заболеванию наиболее подвержены женщины.
- Симптомы патологии нечёткие, могут сопровождать другие болезни. Диагноз подтверждается путём проведения специальных скрининговых тестов.
- Лечение синдрома Иценко-Кушинга подбирается индивидуально.
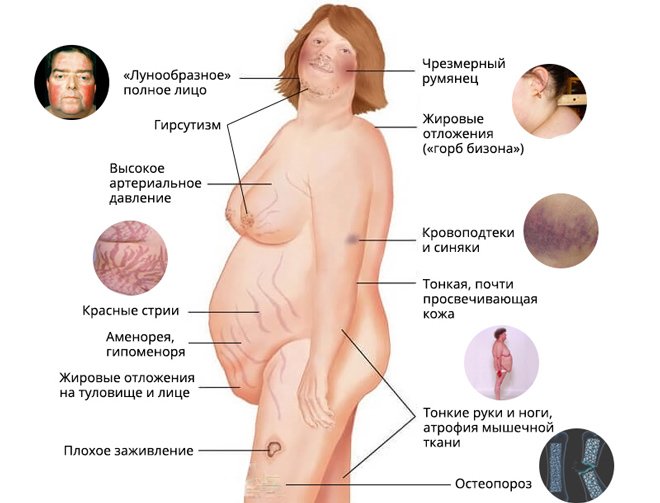
Итак, основные симптомы этого заболевания являются следующими:
Патогенез
У людей с болезнью Иценко-Кушинга размеры гипофиза увеличены – развивается аденома или опухоль. Если болезнь развивается, со временем надпочечники также увеличиваются.
Чрезмерная выработка кортизола приводит к тем патологическим изменениям, которые характерны для этого заболевания. Если кортизола в организме продуцируется слишком много, это приводит к катаболическому влиянию на белковые структуры и матрицы тканей и структур. Речь идет о костной и мышечной ткани (оказывается влияние на миокард, а также гладкие мышцы), внутренние органы. Постепенно появляются выраженные атрофические и дистрофические изменения.
В таком состоянии в организме нарушен и углеводный обмен. Так как происходит стойкая стимуляция глюконеогенеза и гликогенолиза в печени и мышцах, развивается гипергликемия (стероидный диабет).
Гиперкортицизм приводит к изменениям жирового обмена. В одних местах тела происходит чрезмерное накопление жировых отложений, а в других – жировая клетчатка атрофируется. Объясняется этот тем, что разные жировые участки имеют разную чувствительность к глюкокортикоидам.
Еще одна важная составляющая патогенеза синдрома Кушинга – это электролитные расстройства (гипернатриемия, гипокалиемия). Их развитие связано с воздействием чрезмерного количества альдостерона на почки. Такие электролитные нарушения приводят к развитию артериальной гипертензии и кардиомиопатии, что, в свою очередь, ведет к сердечной недостаточности и аритмии.
Глюкокортикоиды негативно воздействуют на иммунный статус, что приводит к склонности к инфекциям.
Гиперкортицизм может развиваться и в процессе лечения разных заболеваний, когда человек принимает глюкокортикоиды – гормоны коры надпочечников — при условии передозировки.
Нередко чрезмерная продукция кортизола отмечается в случае ожирения, алкогольной интоксикации хронического типа, беременности и ряде психических и неврологических заболеваний. В таком случае диагностируется «функциональный гиперкортицизм» или «Псевдо-Кушинга синдром». В таком случае опухоли отсутствуют, но симптоматика такая же, как и при истинном заболевании.
Выбор схемы лечения синдрома Иценко-Кушинга зависит от причин, которые вызвали развитие данной патологии. Терапия проводится в эндокринологическом отделении стационара.
Выбор схемы лечения синдрома Иценко-Кушинга зависит от причин, которые вызвали развитие данной патологии. Терапия проводится в эндокринологическом отделении стационара.
При опухолях гипофиза, легких, надпочечников показано хирургическое удаление онкоочага. Современные визуальные диагностические методики позволяют поставить точный диагноз синдром Иценко-Кушинга, установить локализацию и объем ракового очага. Это важно, чтобы выбрать оптимальную хирургическую тактику и не навредить здоровым тканям в ходе операции.
Пациентам, которым хирургическое вмешательство противопоказано (при крайне тяжелой форме болезни), возможно проведение лучевой терапии. Курс лечения в этом случае составляет шесть недель. Также при злокачественном новообразовании с метастазами показано облучение. При невозможности удалить опухоли проводится медикаментозное лечение препаратами «Кетоконазол», «Митотан». Перед операцией пациенту необходимо пройти медикаментозную подготовку. С этой целью назначают:
- Для снижения глюкозы – инсулин.
- Гипотензивные препараты.
- Препараты кальция для укрепления костной ткани.
- Препараты калия.
- Антидепрессанты.
- Анаболические стероиды.
При гиперплазии надпочечников в настоящее время часто применяется методика деструкции. Под контролем визуальной диагностики (УЗИ или КТ) вводится склерозирующее вещество, которое разрушает гиперпластическую ткань надпочечных желез. Склерозирующее вещество состоит из 96% этилового спирта и рентгеноконтрастного компонента (76% урографин) 3:1. Обычно деструкция используется в комплексе с облучением и/или хирургическим вмешательством. В комплексной лечебной программе назначаются симптоматические препараты:
- Гипотензивные средства.
- Лекарства, понижающие уровень глюкозы.
- Препараты калия.
- Терапия остеопороза: кальцитонины, витамин D, бисфосфонаты, анаболические стероиды.
- Антидепрессанты и успокаивающие средства.
- Витамины и иммуностимуляторы.
Все пациенты с синдромом, особенно послеоперационные, наблюдаются продолжительное время эндокринологом, невропатологом, гинекологом-эндокринологом, кардиологом.
При болезни Иценко-Кушинга отмечаются типичные изменения биохимических показателей крови: гиперхолестеринемия, гиперглобулинемия, гиперхлоремия, гипернатриемия, гипокалиемия, гипофосфатемия, гипоальбуминемия, снижение активности щелочной фосфатазы. При развитии стероидного сахарного диабета регистрируются глюкозурия и гипергликемия. Исследование гормонов крови выявляет повышение уровня кортизола, АКТГ, ренина; в моче обнаруживаются эритроциты, белок, зернистые и гиалиновые цилиндры, увеличивается выделение 17-КС, 17-ОКС, кортизола.
Симптомы болезни Иценко-Кушинга
При болезни Иценко-Кушинга развиваются нарушения жирового обмена, изменения со стороны костной, нервно-мышечной, сердечно-сосудистой, дыхательной, половой, пищеварительной системы, психики.
Эндокринные нарушения у женщин с болезнью Иценко-Кушинга выражаются нарушением менструального цикла, иногда – аменореей. Отмечается избыточное оволосение тела (гирсутизм), рост волос на лице и выпадение волос на голове. У мужчин наблюдается уменьшение и выпадение волос на лице и на теле; снижение полового влечения, импотенция. Начало болезни Иценко-Кушинга в детском возрасте, может приводить к задержке полового развития вследствие снижения секреции гонадотропных гормонов.
Изменения со стороны костной системы, являющиеся следствием остеопороза, проявляются болями, деформацией и переломами костей, у детей – задержкой роста и дифференцировки скелета. Сердечно-сосудистые нарушения при болезни Иценко-Кушинга могут включать артериальную гипертензию, тахикардию, электролитно-стероидную кардиопатию, развитие хронической сердечной недостаточности. Пациенты с болезнью Иценко-Кушинга подвержены частой заболеваемости бронхитом, пневмонией, туберкулезом.
Поражение пищеварительной системы сопровождается появлением изжоги, болей в эпигастрии, развитием хронического гиперацидного гастрита, стероидного сахарного диабета, «стероидных» язв желудка и 12-перстной кишки, желудочно-кишечными кровотечениями. Вследствие поражения почек и мочевыводящих путей могут возникать хронический пиелонефрит, мочекаменная болезнь, нефросклероз, почечная недостаточность вплоть до уремии.
При болезни Иценко-Кушинга могут иметь место психические расстройства по типу неврастенического, астеноадинамического, эпилептиформного, депрессивного, ипохондрического синдромов. Характерно снижение памяти и интеллекта, вялость, уменьшение величины эмоциональных колебаний; пациентов могут посещать навязчивые суицидальные мысли.
Признаки этой болезни были впервые описаны в 1924 году советским невропатологом Николаем Иценко.
Болезнь возникает вследствие нарушения гипоталамо-гипофизарно-надпочечниковых взаимоотношений. Нарушается механизм «обратной связи» между этими органами.
В гипоталамус поступают нервные импульсы, которые заставляют его клетки производить слишком много веществ, активизирующих высвобождение адренокортикотропного гормона в гипофизе. В ответ на такую мощную стимуляцию гипофиз выбрасывает в кровь огромное количество этого самого адренокортикотропного гормона (АКТГ). Он, в свою очередь, влияет на надпочечники: заставляет их в избытке вырабатывать свои гормоны — кортикостероиды. Избыток кортикостероидов нарушает все обменные процессы в организме.
Как правило, при болезни Иценко-Кушинга гипофиз увеличен в размерах (опухоль, или аденома, гипофиза). По мере развития заболевания увеличиваются и надпочечники.
Кортизол продуцируется в корковом слое надпочечников, основным стимулятором его продуцирования является адренокортикотропный гормон (АКТГ). Выработка АКТГ происходит в гипофизе, который является составляющей частью эндокринной системы и локализируется в основании головного мозга. А продуцирование АКТГ, в свою очередь, стимулируется кортикотропин-рилизинг-гормоном, выработка которого происходит в гипоталамусе — отделе головного мозга, отвечающем за контроль эндокринной системы.
Осложнения синдрома Иценко-Кушинга
Длительное отсутствие терапии при хроническом течении синдрома Иценко-Кушинга может спровоцировать смертельный исход больного по причине осложнений в виде инсульта, декомпенсации сердечной деятельности, сепсиса, хронической почечной недостаточности, тяжелого пиелонефрита, остеопороза с наличием множественных переломов позвоночника и ребер.
Пониженная резистентность к инфекциям при гиперкортицизме нередко становится предрасполагающим фактором к развитию флегмоны, фурункулеза, грибковых и нагноительных поражений кожи.
При синдроме Иценко-Кушинга может развиться неотложное состояние адреналового (надпочечникового) криза, который проявляется в виде артериальной гипотензии, тошноты, рвоты, нарушения сознания, болей в животе, гиперкальциемии, гипогликемии и метаболического ацидоза.
Как правило, мочекаменная болезнь при гиперкортицизме связана с остеопорозом и гиперсекрецией, с мочой фосфатов и кальция, которые способствуют образованию фосфатных и оксалатных камней в почках.
Синдром Иценко-Кушинга при беременности может спровоцировать выкидыш или осложненные роды.
В зависимости от характера течения болезни различают прогрессирующую и торпидную болезнь. Первый тип характеризуется быстрым развитием симптомов и скорыми осложнениями. Пациенты достаточно быстро теряют трудоспособность и получают инвалидность. Торпидное течение болезни характеризуются медленным течением и постепенным развитием болезни.
Прогноз
Прогноз заболевания зависит от возраста пациента, тяжести и длительности патологического процесса. При ранней диагностике, легкой форме течения и возрасте до 30 лет исход благоприятный. В среднетяжелых случаях после нормализации функции коры надпочечников сохраняются артериальная гипертензия, остеопороз, сахарный диабет, необратимые нарушения работы почек и сердечно-сосудистой системы. При полном регрессе признаков недуга человек остается трудоспособным.
Двусторонняя адреналэктомия ведет к появлению хронической недостаточности надпочечников. Это требует пожизненной заместительной терапии минералокортикоидами и глюкокортикоидами. В противном случае повышается риск развития синдрома Нельсона. Также полностью утрачивается трудоспособность.
Так же при синдроме Иценко Кушинга наблюдаются симптомы заболеваний сердца: аритмии, артериальной гипертонии, сердечной недостаточности — все они довольно неприятные и даже могут привести к летальному исходу.
Синдром Иценко Кушинга: осложнения
Эта патология очень опасна теми осложнениями, которые она вызывает, которые зачастую становятся несовместимы с жизнью. Это прежде всего:
— ишемический инсульт;
— декомпенсация сердечной деятельности;
— пиелонефрит в тяжелой форме;
— почечная недостаточность
— сепсис;
— остеопороз и на фоне этого мочекаменная болезнь;
— у женщин при беременности случаются выкидыши.
Очень тяжелым осложнением, которое вызывает синдром Иценко Кушинга, является адренолиновый криз, который сопровождается:
— артериальной гипертензией и рвотой;
— нарушением сознания;
— гипогликемией;
— гиперкалиемией и гипонатриемией;
— сильными болями в желудке;
— ацидозом метаболическим.
Так же синдром Иценко Кушинга нередко вызывает различные проблемы с кожей: нагноения и грибковые поражения, флегмоны и фурункулез.
Артериальная гипертензия (см. Гипертензия артериальная) является ранним и постоянным симптомом И. — К. б. Она отличается стойкостью, высокими цифрами систолического и диастолического АД и определяет развитие расстройства мозгового кровообращения, ретинопатии, первичносморщенной почки.
Патогенез
Нарушения углеводного обмена при Иценко-Кушинга болезни связаны с усилением процессов гликонеогенеза, т. е. образованием углеводов из неуглеводных предшественников, преимущественно из аминокислот, образующихся при распаде белка. Определенная роль в генезе стероидного диабета отводится постепенному истощению инсулярного аппарата поджелудочной железы с возможным развитием в нем необратимых изменений и возникновением сахарного диабета.
Изменение сосудистого тонуса, связанное с выраженным минералокортикоидным эффектом избытка глюкокортикоидов, приводит к артериальной гипертензии, нарушению деятельности сердечно-сосудистой и других систем организма. Структурно-функциональные нарушения в сердечно-сосудистой системе связаны с развитием электролитно-стероидной кардиопатии, нарушением проницаемости кровеносных капилляров. Нередко возникает сердечнососудистая недостаточность.
Основные диагностические мероприятия
Амбулаторно
— Определение уровня кортизола в крови в 8ч.
— Малая дексаметазоновая проба
— МРТ области турецкого седла с контрастированием
— УЗИ надпочечников
— КТ надпочечников
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий [1,4,5]
Основные диагностические мероприятия
Амбулаторно
— Определение уровня кортизола в крови в 8ч.
— Малая дексаметазоновая проба
— МРТ области турецкого седла с контрастированием
— УЗИ надпочечников
— КТ надпочечников
В стационаре
— Определение уровня АКТГ в сыворотке крови в 8ч. и в 22 ч.
— Большая дексаметазоновая проба
— Исследование концентрации АКТГ после раздельной катетеризации в крови, оттекающей из каменистых синусов (по показаниям)
— -Т или МРТ органов грудной клетки, средостения, брюшной полости, малого таза ( по показаниям, при подозрении на эктопическую секрецию)
— Сканирование с меченым октреотидом (по показаниям).
В стационаре
— Определение секреции ТТГ, Т4, ФСГ, ЛГ, пролактина, эстрадиола, тестостерона в сыворотке крови (по показаниям)
— Определение уровня общего Са и Са++ в крови
— Определение уровня К+, Na+ и хлоридов в крови
Диагностические критерии [1,4,5]
Жалобы и анамнез:
Характерны жалобы на:
— прибавку массы тела и изменение внешности
— общую слабость, слабость в мышцах рук и ног
— снижение памяти
— депрессию
— боли в костях
— повышение АД
При сборе анамнеза уточнить время появления и темпы прогрессирования симптомов, выяснить наличие СД, остеопороза, переломов позвонков, ребер, склонность к инфекциям, наличие мочекаменной болезни, прием глюкокортикоидов.
Физикальное обследование
Следует обратить внимание на: степень и тип ожирения, овал и цвет лица, состояние кожи, наличие стрий, величину АД, наличие или отсутствие гирсутизма, психоэмоционалное состояние пациента.
Лабораторные исследования:
— Определение уровня кортизола в крови в 8ч. и в 22 часа
— Малая дексаметазоновая проба (для дифференциальной диагностики с гипоталамическим синдромом).
Малая дексаметазоновая проба
В первый день в 8.00 производится забор крови из вены для определения исходного уровня кортизола; в 23.00 дают внутрь 1 мг дексаметазона. На следующий день в 8.00 производят забор крови для повторного определения уровня кортизола.
У здоровых людей назначение дексаметазона приводит к подавлению секреции кортизола более чем в 2 раза или снижению его до уровня менее 80 нмоль/л.
Дифференциальная диагностика АКТГ-зависимого и АКТГ-независимого гиперкортицизма
— Определение уровня АКТГ в сыворотке крови в 8ч. и 22 ч.
— Большая дексаметазоновая проба
Большая дексаметазоновая проба основана на подавлении продукции эндогенного АКТГ по принципу обратной связи.
Ночной тест. В первый день в 8.00 производится забор крови для определения исходного уровня кортизола; в 24 часа пациент принимает 8 мг дексаметазона внутрь. На второй день в 8.00 – забор крови для повторного определения уровня кортизола.
При БИК уровень кортизола снижается на 50% от исходного. При синдроме эктопической продукции АКТГ снижение уровня кортизола более чем на 50% наблюдается редко. При надпочечниковой форме снижения кортизола нет. [1,2]
Для уточнения состояния и выявления метаболических нарушений
— Клинический анализ крови
— Клинический анализ мочи
— Биохимический анализ крови: калий, натрий, кальций ионизированный, фосфор, щелочная фосфатаза, креатинин, общий белок, ACT, АЛТ.
— Определение глюкозы в крови натощак, тест толерантности к глюкозе
— Исследование липидного профиля
— Оценка коагулограммы
— Уровни ТТГ, св Т4, ФСГ, ЛГ, пролактина, эстрадиола, тестостерона в сыворотке крови [1,2].
Консультации специалистов:
— Окулист: офтальмоскопия, периметрия
— Нейрохирург: определение тактики ведения больного
— Радиолог: решение вопроса о целесообразности проведения лучевой терапии
— Кардиолог, уролог, гинеколог, невролог и др. по показаниям








