А также различными соматическими заболеваниями (сердца, почек, печени).
Гиперальдостеронизм — это синдром, который обусловлен повышенной секрецией минералокортикоида альдостерона. Неадекватная продукция гормона вызывает патологию сердечно-сосудистой системы (артериальная гипертензия), задержку натрия, потерю калия и угнетение ренина крови (фермента, участвующего в водно-солевом балансе и регулирующего уровень давления). Минералокортикоиды — гормоны, которые вырабатываются в корковом веществе надпочечников и регулируют обмен калия, натрия, хлора и воды.
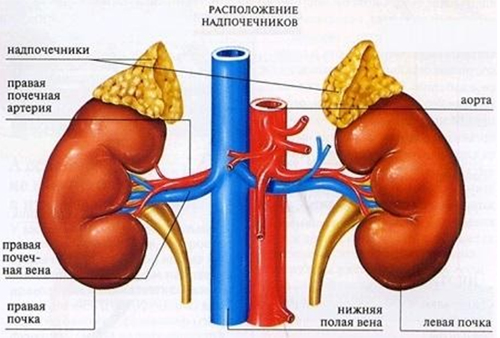
Ранняя диагностика первичной формы гиперальдостеронизма имеет важное значение, поскольку это состояние неблагоприятно влияет на функцию почек, состояние сердца и сосудов. Больные находятся в группе риска по развитию ишемической болезни сердца, инфаркта миокарда, фибрилляции предсердий. Выбор необходимого лечения зависит от точности установления диагноза.
Также важную роль играет диагностирование заболевания, которое вызвало развитие гиперальдостеронизма вторичной формы. С этой целью проводятся исследования состояния почек, почечных артерий, печени и сердца.
Причины и особенности вторичной формы гиперальдостеронизма
Гиперальдостеронизм вторичной формы проявляется как осложнение на почве определенных патологий в печени и почках, а также заболеваний сердечно-сосудистой системы. Вторичный гиперальдостеронизм можно наблюдать при артериальной гипертонии, синдроме Бартера, циррозе печени, стенозе и дисплазии почечных артерий, почечной недостаточности, рениноме почек и нефротическом синдроме.
Потеря натрия (например, при диарее или диете), длительное употребление определенных лекарственных препаратов (например, слабительных и диуретиков), чрезмерное потребление калия, уменьшение объема крови при существенных кровопотерях и дегидратации — все это факторы приводят к вторичному гиперальдостеронизму и усилению секреции ренина.
При нарушении реакции на альдостерон дистальных почечных канальцев, (когда, несмотря на высокий уровень гормона в сыворотке крови, диагностируется гиперкалиемия) может развиваться псевдогиперальдостеронизм.
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Признаки
Для первичного гиперальдостеронизма характерны:
- гипертензия (повышение артериального давления), сопровождающаяся головной болью различной интенсивности;
- гипокалиемия (клинически проявляется повышенной утомляемостью, мышечной слабостью, судорогами);
- поражения сосудов глазного дна;
- полиурия (постоянное чувство жажды, частые позывы к опорожнению мочевого пузыря в ночное время, снижение плотности мочи);
- нарушения психоэмоционального состояния (астения, ипохондрия, тревожная готовность, депрессия).
Наиболее распространенными клиническими проявлениями вторичного гиперальдостеронизма, кроме симптомов основной патологии, являются:
- повышение артериального давления;
- алкалоз;
- снижение уровня калия в плазме крови.
У всех больных, чей уровень кровяного давления более 140/90, берут пробы на альдостерон и активность ренина плазмы. Образцы крови берутся при определенных условиях: утром, около 9 часов, после нахождения в лежачем положении не менее чем в течение 30 минут. Кроме того, такие пациенты нуждаются в правильном питании, соблюдении режима дня. Низкосолевая диета может некоторым образом улучшить состояние больных.
Синдром Бартера – описание, симптомы, лечение
Синдром Бартера — наследственный дефект почечных канальцев, который приводит к тому, что в крови и моче падает количество калия. Синдром Бартера представляет собой целый комплекс связанных между собой расстройств, которые отличаются возрастом начала заболевания, наличием некоторых симптомов, показателем калия в моче и уровнем экскреции простагландина, а также степенью выведения калия из организма с мочой.
Классический синдром Бартера
Заболевание впервые было обнаружено в 1962 году Фредериком Бартером. Он описал синдром, проявляющийся в медленном росте, постоянной усталости и слабости у двух пациентов: 5-летнего мальчика и 25-летнего мужчины. Соблюдая диету с высоким содержанием натрия, пациенты имели нормальный показатель кровяного давления и высокий показатель альдостерона в моче, что вызывало метаболический алкалоз.
Симптомы синдрома Бартера
По каким признакам можно определить наличие заболевания?
- тяжелая гипокалиемия;
- большое количество калия теряется с мочой, в моче можно определить содержание простагландинов;
- уровень давления в норме, несмотря на повышение показатели ренина в плазме крови;
- метаболический алкалоз;
- гиперплазия юкстагломерулярного аппарата;
- усталость, слабость;
- полидипсия, обезвоживание, жажда;
- низкий рост (если синдром обнаружен недавно у ребенка или с детства есть у взрослого).
Лечение синдрома Бартера
Основные методы лечения синдрома Бартера заключаются в следующем:
- предотвращение потери магния и калия, употребление пищевых добавок с этими минералами
- прием препаратов (Спиронолактон, Триамтерен, Индометацин, Каптоприл, Амилорид
- прием гормона роста.
Детям младшего возраста гормон роста необходим для предотвращения низкорослости и уменьшения высокого уровня простагландина.
Вторичный гиперальдостеронизм лечат, комбинируя антигипертензивную терапию с патогенетическим лечением основного заболевания под строгим контролем ЭКГ и уровня калия в плазме крови.
Прогноз и профилактика гиперальдостеронизма
Прогноз гиперальдостеронизма зависит от тяжести патологии, первопричин, степени разрушения сердечно-сосудистой и мочевыделительной систем, своевременности диагностики и терапии. Кардинальное лечение или адекватная лекарственная терапия гарантируют высокие шансы на выздоровление. При раке надпочечника прогноз неблагоприятный.
Для профилактики гиперальдостеронизма необходимы следующие меры:
- постановка на диспансерный учёт с наблюдением за лицами с артериальной гипертензией, заболеваниями печени и почек;
- соблюдение медицинских рекомендаций относительно приема лекарственных препаратов/процедур, рациона питания.
Операция по удалению гормональной опухоли надпочечника нормализует артериальное давление в 80% случаев, если почки не претерпели необратимых трансформаций.
Хирургические методы лечения помогают выздоровлению пациентов в 50–60 % случаях при верифицированной альдостеронпродуцирующей аденоме надпочечников, однако гиперальдостеронизм, вызванный одиночной аденомой, совмещенной с диффузной/диффузно-узловой гиперплазией коры надпочечников, полностью излечить не удается. Чтобы добиться и удержать ремиссию при таком раскладе, требуется постоянная медикаментозная терапия.
Причины гиперальдостеронизма
Наиболее частой причиной развития первичного гиперальдостеронизма является единичная альдостеронпродуцирующая аденома. Опухоли злокачественного происхождения, продуцирующие альдостерон, встречаются гораздо реже. Неопухолевый гиперальдостеронизм на фоне двухсторонней гиперплазии клубочков коры надпочечников с микро- и макронодулярными изменениями или без таковых также может развиться, но этиология подобных трансформаций неизвестна.
Среди больных артериальной гипертензией на развитие первичного гиперальдостеронизма приходится 1-2% случаев. Вторичный гиперальдостеронизм распространён гораздо больше, однако частота случаев заболеваемости им не изучена.
В основном, причины возникновения гиперальдостеронизма зависят от этиологического фактора:
Причинами вторичного гиперальдостеронизма могут быть:
Причинами псевдогиперальдостеронизма являются врожденные дефекты, вызванные дефицитом фермента 11b-гидроксистероиддегидрогеназы, дефицитом Р450с11 и некоторыми наследственными заболеваниями, когда нарушаются реакции дистальных почечных канальцев на альдостерон, и при его высоком уровне в сыворотке крови наблюдается гиперкалиемия.
Вненадпочечниковый гиперальдостеронизм встречается весьма редко, к примеру, при патологиях яичников, щитовидной железы и кишечника.
Симптомы гиперальдостеронизма
Симптомы гиперальдостеронизма имеют следующие проявления с умеренной сложностью течения заболевания:
При первичном гиперальдостеронизме отёков периферических частей тела нет, если отсутствует сердечная недостаточность.
Вторичный гиперальдостеронизм как компенсаторный механизм при различных патологических проблемах характеризуется клиникой основного патологического процесса. В некоторых случаях возможны:
- артериальная гипертензия (АГ):
- отёки, гипокалиемия (редко встречается);
- алкалоз (нарушение кислотно-щелочного равновесия организма);
- отсутствие артериальной гипертензии при синдроме Бартера и псевдогиперальдостеронизме.
Малосимптомность или полное отсутствие симптомов случаются лишь в некоторых случаях заболевания гиперальдостеронизмом.
Псевдогиперальдостеронизм, как правило, отличается повышенным артериальным давлением, гипокалиемией, нарушением кислотно-щелочного баланса.
Синдром Лиддлаобычно проявляет себя ранним началом проблемы (в возрасте от 6 месяцев до 4-5 лет) с тяжелым обезвоживанием организма, снижением уровня калия, прогрессирующим повышением артериального давления, полидипсией, а также ощутимым отставанием физического и психического развития ребенка.
Диагностика гиперальдостеронизма
Гиперальдостеронизм, диагностика которого доверяется только специалистам, должна проводится в три этапа:
Установка точного диагноза при семейных формах гиперальдостеронизма возможна только с помощью генетических исследований.
Самый точный диагноз отдельных форм псевдогиперальдостеронизма утверждается применением молекулярно-генетического исследования нахождением типовых мутаций или установлением характерной аминокислотной последовательности трансформированных белков.
При дифференциальной диагностике следует различать формы первичного, вторичного гиперальдостеронизма от псевдогиперальдостеронизма и других патологий.
Лечение гиперальдостеронизма
При диагнозе «гиперальдостеронизм» лечение и его тактика подбираются в зависимости от причин возникновения патологии после полного обследования узкими специалистами эндокринологии, кардиологии, нефрологии и офтальмологии.
Идиопатический первичный гиперальдостеронизм: по мнению большинства медиков, здесь применима консервативная терапия с применением верошпирона с ингибиторами ангиотензинпревращающего фермента, блокираторами кальциевых каналов.
Разные формы гипоренинемического гиперальдостеронизма, такие как гиперплазия коры надпочечников, альдостерома, лечатся медикаментозно калийсберегающими диуретиками для нормализации АД и уровня калия в крови как подготовка к хирургическому лечению. Также добавляется низкосолевая диета с калийсодержащими продуктами плюс препараты калия.
Двусторонняя гиперплазия коры надпочечников обычно лечится консервативными методами совместно с ингибиторами АПФ, блокаторами кальциевых каналов.
Альдостерома, ренинома, альдостеронпродуцирующая карцинома, гормонально активные опухоли надпочечников и первичная односторонняя гиперплазия надпочечников требуют хирургического вмешательства с удалением пораженного надпочечника с предварительным восстановлением водно-электролитного баланса.
Вторичный гиперальдостеронизм лечат, комбинируя антигипертензивную терапию с патогенетическим лечением основного заболевания под строгим контролем ЭКГ и уровня калия в плазме крови.
Вторичный гиперальдостеронизм из-за стеноза почечных артерий лечат, нормализуя кровообращение и функционирование почки. Можно провести чрезкожную рентгеноэндоваскулярную баллонную дилатацию, стентирование пораженной почечной артерии, открытую реконструктивную операцию.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
- Аутоиммунный тиреоидит
- Гинекомастия
- Гиперальдостеронизм
- Гиперпаратиреоз
- Гипертиреоз
- Гипопаратиреоз
- Гипотиреоз
- Диабетическая нейропатия
- Диабетическая нефропатия
- Диабетическая стопа
- Диффузный токсический зоб
- Диффузный эутиреоидный зоб
- Инсулинома
- Йододефицитные заболевания щитовидной железы
- Несахарный диабет
- Ожирение
- Опухоли паращитовидных желез
- Пролактинома
- Псевдогипопаратиреоз
- Тиреоидиты
- Эндокринная офтальмопатия
«Лицензии Департамента здравоохранения города Москвы»
Прогноз гиперальдостеронизма зависит от тяжести заболевания-первопричины, степени поражения сердечно-сосудистой и мочевыделительной системы, своевременности и лечения. Радикальное оперативное лечение или адекватная медикаментозная терапия обеспечивают высокую вероятность выздоровления. При раке надпочечника прогноз неблагоприятный.
Прогноз и профилактика гиперальдостеронизма
Прогноз гиперальдостеронизма зависит от тяжести заболевания-первопричины, степени поражения сердечно-сосудистой и мочевыделительной системы, своевременности и лечения. Радикальное оперативное лечение или адекватная медикаментозная терапия обеспечивают высокую вероятность выздоровления. При раке надпочечника прогноз неблагоприятный.
С целью профилактики гиперальдостеронизма необходимо постоянное диспансерное наблюдение лиц с артериальной гипертензией, заболеваниями печени и почек; соблюдение медицинских рекомендаций относительно приема медикаментов и характера питания.
Вторичное повышение альдостерона возникает компенсаторно, как реакция на уменьшение объема кровотока в почках. Усиливается секреция ренина клетками почек, стимулирующего работу коры надпочечников.
Клинические проявления
Из-за повышения продуцирования альдостерона и нарушения баланса электролитов развивается специфическая симптоматическая картина.
Для первичного гиперальдостеронизма характерны:

- быстрая утомляемость,
- высокое АД, гипертонические кризы,
- сердечная аритмия,
- может быть брадикардия,
- головные боли на фоне гипергидратации,
- снижение качества зрения,
- мышечная слабость и судороги (чаще в ногах),
- ложные параличи, рабдомилиоз на фоне калиевого дефицита.
В запущенных случаях развиваются:
- психоэмоциональные расстройства,
- нефрогенный диабет,
- нефропатия,
- атрофия сердечной мышцы.
Для вторичного гиперальдостеронизма, как компенсаторного механизма различных патологий, клиническая картина будет характерна для основного заболевания. Могут также наблюдаются:
- повышение давления,
- алкалоз,
- дисфункция почек,
- отечность,
- нейроретинопатия, вследствие которой возникает атрофия зрительного нерва,
- кровоизлияния в глазное дно.
На заметку! В некоторых случаях при наличии гиперальдостеронизма нет выраженной гипертензии (например, при синдроме Бартера). Очень редко патология носит малосимптомный характер.
Гиперальдостеронизм — это патологическое состояние, обусловленное гиперсекрецией альдостерона корой надпочечников. Первичный гиперальдостеронизм опухолевого или неопухолевого генеза сопровождается низкой активностью ренина в плазме крови, вторичный гиперальдостеронизм характеризуется нормальной или несколько повышенной активностью ренина в плазме крови.
Гиперальдостеронизм развивается чаще всего у лиц в возрасте 30—50 лет, преимущественно у женщин.
Гиперальдостеронизм — это патологическое состояние, обусловленное гиперсекрецией альдостерона корой надпочечников. Первичный гиперальдостеронизм опухолевого или неопухолевого генеза сопровождается низкой активностью ренина в плазме крови, вторичный гиперальдостеронизм характеризуется нормальной или несколько повышенной активностью ренина в плазме крови.
Гиперальдостеронизм развивается чаще всего у лиц в возрасте 30—50 лет, преимущественно у женщин.
У больных наблюдаются приступы резкой мышечной слабости, судороги, парестезии, артериальная-гипертензия, жажда, полиурия, боль в области сердца, гипокалиемия и гиперхлоремия крови. Приблизительно у 50 % больных первичным гиперальдостеронизмом регистрируются ангиопатии сетчатки и ретинопатии, в ряде случаев сопровождающиеся нарушением зрения, амблиопией. Поражения глазного дна при хроническом течении заболевания имеют, как правило, доброкачественный характер.

Вторичный гиперальдостеронизм в отличие от первичного сопровождается отеками, при нем не отмечается высокой артериальной гипертензии и выраженной гипокалиемии. При синдроме Бартера в отличие от первичного гиперальдостеронизма заболевание развивается у детей до 14 лет, артериальная гипертензия отсутствует, в плазме крови повышено содержание ренина при относительно невысокой концентрации альдостерона.
Более трудными для дифференциальной диагностики являются случаи, в которых имеет место сочетание первичного и вторичного гиперальдостеронизма, когда происходит нивелировка активности ренина в плазме крови, и этот важнейший дифференциально-диагностический вышеуказанный тест обесценивается. Следует помнить и о возможности изменений, сходных с наблюдаемыми при первичном гиперальдостеронизме, которые развиваются в результате длительного приема минералокортикоидов.
Радикальным методом лечения первичного гиперальдостеронизма, обусловленного альдостеромой, является тотальная адреналэктомия. При первичном гиперальдостеронизме, развившемся вследствие гиперплазии коры надпочечников, проводят длительную терапию верошпироном и лишь при ее неэффективности рекомендуют оперативное лечение — одностороннюю тотальную адреналэктомию, а иногда и субтотальную резекцию другого надпочечника.
После односторонней адреналэктомии при первичном гиперальдостеронизме, обусловленном двусторонней диффузно-узелковой гиперплазией коры надпочечников, отмечается временное (нередко значительное) улучшение, что не исключает необходимости постоянного приема верошпирона.
Целенаправленное лечение первичного гиперальдостеронизма, как правило, ведет к регрессу изменений на глазном дне и полному или частичному восстановлению зрения, что зависит от тяжести поражения зрительного анализатора [Потемкин В.В., Калинин А.П., Можеренков В.П., Калинин А.П.].
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Код по МКБ-10
Первичный альдостеронизм может быть вызван аденомой, обычно односторонней, клеток клубочкового слоя коры надпочечников или реже карциномой или гиперплазией надпочечников. При гиперплазии надпочечников, которая чаще наблюдается у пожилых мужчин, оба надпочечника гиперактивны, аденомы нет. Клиническая картина также может наблюдаться при врожденной гиперплазии надпочечников из-за дефицита 11-гидроксилазы и при доминантно наследуемом дексаметазонподавляемом гиперальдостеронизме.
Со стороны почек возникают нарушения мочеиспускания, ночное мочеиспускание, увеличение объема выделяемой мочи.
Симптомы Гиперальдостеронизма:
Первое проявление гиперальдостеронизма — обычно бывает повышение артериального давления. У пациента появляются головные боли, слабость, неприятные ощущения и ноющие боли в области сердца.
В дальнейшем возникают мышечная слабость, боли и судороги в мышцах. Иногда могут возникнуть преходящие параличи мышц. Приступы мышечной слабости могут усиливаться при физической и психической нагрузках.
Появляются жалобы на ухудшение зрения.
Со стороны почек возникают нарушения мочеиспускания, ночное мочеиспускание, увеличение объема выделяемой мочи.
Появляется увеличение частоты сердечных сокращений, нарушения сердечного ритма, стойкая артериальная гипертензия.
Среди экологических факторов, могущих привести к развитию Г., следует указать на общие стрессорные воздействия, недостаточность натрия или избыток калия в пище, недостаточность питьевой воды, высокие температурные условия (дегидратация организма, потеря натрия в результате потоотделения).
ГИПЕРАЛЬДОСТЕРОНИЗМ (греч. hyper- + альдостерон)— клинический синдром, определяющийся повышением секреции или нарушениями метаболизма гормона коры надпочечников альдостерона. Концентрация альдостерона (см.) в крови может увеличиваться до 40—80 нг% (при норме 2—17 нг%). При Г. нарушается водно-электролитный баланс организма с развитием гипокалиемического алкалоза (см. Гипокалиемия) и задержкой натрия, что клинически может проявиться развитием отека (см.), асцита (см.) и реноваскулярной гипертонии (см. Гипертензия артериальная).
Различают Г. первичный и вторичный.
Первичный Г. в большинстве случаев обусловлен развитием опухоли коры надпочечника (см. Альдостерома).
Вторичный Г. может возникать при таких физиол, состояниях, как физ. напряжение, менструация (кровопотеря) , при беременности и лактации, под влиянием некоторых экологических воздействий (факторов окружающей среды), а также при заболеваниях, сопровождающихся либо уменьшением почечного кровотока (что активирует ренин-ангиотензинную систему), либо нарушением кровотока в печени (метаболизм альдостерона происходит в основном в печени).
Путем физиол. Г. достигается увеличение массы циркулирующей крови, повышается тонус сосудов и улучшается деятельность сердца. Возникновение Г. при беременности объясняется увеличением секреции ренина почками под влиянием прогестерона, выработкой его в плаценте, а также образованием ренин-субстрата в печени. На поддержание водно-солевого гомеостаза направлен механизм Г. и в период лактации.
Среди экологических факторов, могущих привести к развитию Г., следует указать на общие стрессорные воздействия, недостаточность натрия или избыток калия в пище, недостаточность питьевой воды, высокие температурные условия (дегидратация организма, потеря натрия в результате потоотделения).
Вторичный Г. может развиться при значительных кровопотерях, поражениях сердца, печени и почек. Развитие Г. при недостаточной сердечной деятельности, при малом объеме крови (вследствие кровопотери) следует рассматривать, по-видимому, как компенсаторную реакцию, направленную на восстановление минутного объема сердца и артериального давления.
Развитие вторичного Г. при заболеваниях печени объясняется снижением метаболизма альдостерона в печени и повышением секреции альдостерона надпочечниками, поэтому в крови и моче меньше глюкуроновых соединений альдостерона и больше свободного альдостерона. Это более выражено у больных с циррозом печени, несколько меньше у больных инфекционным гепатитом и незначительно у больных хрон, гепатитом.
При заболеваниях почек Г. развивается вследствие активации ренин-ангиотензинной системы, чаще при нефрозах, при преимущественном нарушении проницаемости капилляров клубочков, при стенозировании почечных артерий.
Значительные потери белка при нефрозе уменьшают онкотическое давление плазмы. Механизм развития Г. при стенозировании почечных артерий до конца не ясен, поскольку высокое артериальное давление может способствовать восстановлению почечного кровотока и тем самым тормозить секрецию ренина и альдостерона.
При вторичном Г. симптоматическая терапия должна быть направлена на повышение экскреции натрия: применяют спиронолактон и другие препараты, усиливающие выделение натрия с мочой.
Библиография: Альдостерон и адаптация к изменениям водно-солевого режима, под ред. М. Г. Колпакова, Л., 1968; Бондаренко Б. Б. Клиника, диагностика и лечение первичного гиперальдостерониз-ма, Клин, мед., т. 52, № 3, с. 16, 1974, библиогр.; P а тн ер Н. А., Г e р а с и-моваЕ. Н. иГерасименко П. П. Гиперальдостеронизм, М., 1968, библиогр.; G 1 a z E. а. V e с s e i P. Aldosterone, Oxford—N. Y., 1971; Horton R. Aldosterone, Metabolism, v. 22, p. 1525, 1973, bibliogr.








