Симптомы новообразований поджелудочной железы доброкачественной природы определяются типом опухоли. Гормонально неактивные ново образования обычно являются диагностической находкой. Они не проявляются никакими симптомами до достижения существенных размеров и сдавления соседних органов, растяжения панкреатической капсулы или нарушения кровотока. Обычно такие новообразования врачи выявляют при проведении инструментальной диагностики других заболеваний.
Причины доброкачественных опухолей поджелудочной железы не установлены. Считается, что они развиваются под воздействием следующих факторов:
- Генетической патологии, предрасполагающей к неопластическим процессам;
- Неблагоприятной экологической обстановки;
- Курения табака;
- Злоупотребления алкоголем.
Большая роль в развитии доброкачественных опухолей поджелудочной железы воспалительным процессам органа, в первую очередь – хроническому панкреатиту. К факторам риска развития доброкачественных новообразований относится нерациональное питание – преобладание в рационе жирной пищи, преимущественно животного происхождения, недостаток протеинов, клетчатки, витаминов, неправильный режим питания (переедание, отсутствие регулярных приёмов пищи).
Доброкачественные опухоли поджелудочной железы встречаются крайне редко: по данным ряда патологоанатомов, они выявляются в 0,001-0,003% случаев. Это липомы, фибромы, миксомы, хондромы, аденомы, гемаденомы, лимфангиомы, невриномы, шванномы и некоторые другие.
- Что нужно обследовать?
- Как обследовать?
- Какие анализы необходимы?
Доброкачественные опухоли поджелудочной железы встречаются крайне редко: по данным ряда патологоанатомов, они выявляются в 0,001-0,003% случаев. Это липомы, фибромы, миксомы, хондромы, аденомы, гемаденомы, лимфангиомы, невриномы, шванномы и некоторые другие.
Причины и патогенез этих опухолей, как и опухолей вообще, неизвестны.
Диагноз устанавливают на основании данных УЗИ или КТ, значительно реже приходится прибегать к другим, более сложным инструментальным диагностическим методам.
Лечение только хирургическое.
[1], [2], [3], [4], [5], [6], [7], [8]
Точной причины появления раковых клеток нет. Но опухолевый процесс имеет свои факторы риска, о которых многие знают. Среди них:
Симптомы
Развитие опухоли до поры протекает без видимых симптомов. Когда она разрастается и возможно прорастает в близлежащие органы: желудок, тогда появляются типичные симптомы, с которыми доктор знаком. По симптомам он назначает всестороннее обследование.
Злокачественная опухоль поджелудочной железы проявляет свои симптомы при значительном разрастании:
Закупорка протоков
Закупорке протоков (обтюрация) – появляется при сдавливании образованием органов, которые нарушают свое функционирование, и проявляется болями, свидетельствующими о том, что новообразование просочилось сквозь нервные окончания. У каждого пациент симптомы проявляются индивидуально и зависят от места возникновения.
Опухоль головки поджелудочной железы провоцирует боль в правом подреберье. Опухоль хвоста поджелудочной железы вызывает дискомфорт и боль в левом подреберье. Если образованием охвачено тело поджелудочной железы, то боль проявляется вкруговую, опоясывающая.
Боль сильно увеличивается при несоблюдении диеты, а также лежа на спине. Сдавливание органов приводит к закупорке желчных протоков, проявляющееся в оттоке желчи из печени в кишечник. Результатом становится механическая желтуха. У нее свои симптомы:
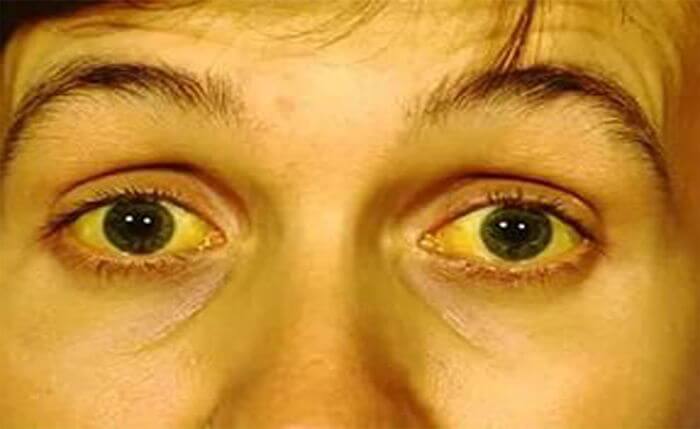
- желтушное окрашивание кожи, склер или слизистых оболочек;
- обесцвечивание стула;
- потемнение мочи;
- изменение размера печени и желчного пузыря в сторону увеличения;
- возникновение кожного зуда.
Рак поражает близлежащие органы, из которых может, в любой момент открыться кровотечение.
Интоксикация
Интоксикация организма. Ее признаки часто путают с признаками заболеваний и отклонений в ЖКТ. Симптомы похожи, но действие на организм интоксикации значительно тяжелее:
- резкое снижение веса;
- потеря аппетита;
- вялость, немощь, апатия;
- повышение температуры.
Доброкачественная опухоль поджелудочной железы позволяет классифицировать симптоматику 2 видов:
Ранняя стадия имеет бессимптомное течение, и приобретает их в процессе роста:
- боли вверху живота, подреберьях, правом или левом, отдающая в спину, усиливающаяся по ночам;
- дискомфорт и боль после приема пищи;
- постепенная потеря веса;
- тошнота, снижение аппетита, немощь и потеря трудоспособности.
Поздняя стадия – проявляется симптомами, как и при злокачественной опухоли. Помимо перечисленных выше, симптомов вызывает страх и нервные расстройства, повышает потоотделение. Симптомы могут возникать постепенно или внезапно. И они отличаются, завися от типа доброкачественного образования.
Гастринома проявляется развитием множественных гастродуоденальных язв, рефрактерных к фармакотерапии. Язвы могут располагаться в желудке, бульбарном отделе, иногда даже в тощей кишке. Пациенты ощущают интенсивные боли в эпигастральной области; характерна отрыжка кислым, изжога. Вследствие гиперпродукции гастрина в просвет желудочно-кишечного тракта попадает большое количество соляной кислоты, что приводит к нарушению моторики кишечника, повреждению его слизистой оболочки и ухудшению процессов всасывания.
Классификация
Чаще диагностируются функциональные нейроэндокринные опухоли: гастриному (гастрин-продуцирующую неоплазию ПЖ из клеток островков Лангерганса), инсулиному, глюкагоному. Несмотря на то, что такие образования обычно имеют небольшие размеры и не склонны к быстрому росту, их проявления весьма специфичны, поскольку клетками новообразований продуцируются гормоны, поступающие в системный кровоток.
К доброкачественным неоплазиям поджелудочной железы также относят гемангиому (образование, имеющее сосудистую структуру), фиброму (из соединительной ткани), липому (из жировой ткани), лейомиому (образование из мышечных волокон), невриному или шванному (новообразование из шванновских клеток, которые находятся в оболочках нервов). Данные виды опухолей отличаются отсутствием клинических проявлений до достижения ими значительных размеров.
Симптомы зависят от того, какой гормон производится опухолью. Например, инсулиномы вырабатывают инсулин, который понижает уровень сахара в крови. Симптомы такого состояния:
Доброкачественные новообразования желудка и 12-перстной кишки
Слизистые опухоли
Развиваются на внутренней поверхности желудка и выступают в полость. Могут быть представлены неопухолевыми и опухолевыми полипами.
Неопухолевые полипы бывают таких видов:
- гиперпластические;
- воспалительные;
- ксантомы;
- гамартомы;
- ювенальные;
- синдром Гарднера;
- болезнь Коудена.
Опухолевые полипы
- опухоли фундальных желез;
- аденоматозные полипы;
- желудочные карциноиды.
Другие виды опухолей: мезенхимальные, желудочно-кишечные стромы, липомы, фибромы, гломусные опухоли, сосудистые (гемангиомы, лимфангиомы).
Имеется ряд признаков, позволяющих отличить доброкачественные опухоли (тип клеток такой же, как тип клеток органа, из которого они произошли) от злокачественных (тип клеток отличается от типа клеток органа, из которого они произошли).
Симптомы опухолей поджелудочной железы
Имеется ряд признаков, позволяющих отличить доброкачественные опухоли (тип клеток такой же, как тип клеток органа, из которого они произошли) от злокачественных (тип клеток отличается от типа клеток органа, из которого они произошли).
Общие симптомы для всех заболеваний поджелудочной железы, в том числе опухолей:
Лечение
Лечение доброкачественных опухолей поджелудочной железы только хирургическое.
Лечение злокачественных опухолей поджелудочной железы:
- Методом хирургической резекции.
- На первой стадии онкологии, когда опухоль не превышает 2 см и не выходит за пределы поджелудочной, а метастазы отсутствуют, можно избавиться от новообразования с помощью панкреатикодуоденэктомии (если опухоль в головке) или дистальная панкреатэктомии со спленэктомией (если опухоль в теле или хвосте).
После операции необходимо пройти 6 курсов химиотерапии гемзаром или фторурацилом.
Никакая информация, размещенная на этой или любой другой странице нашего сайта, не может служить заменой личного обращения к специалисту. Информация не должна использоваться для самолечения и приведена только для ознакомления.
Основными заболеваниями данной группы являются инсуломы (опухоли, происходящие из железистой ткани, продуцирующей гормон инсулин), фибромы (из соединительной ткани), гемангиомы (доброкачественные новообразования, прорастающие из кровеносных сосудов), кистозные образования.
Доброкачественные опухоли поджелудочной железы не проявляют себя до тех пор, пока не достигают больших размеров. Диагноз зачастую устанавливается случайно, во время планового УЗИ органов брюшной полости.
Исключением является инсулома: даже при небольших ее размерах она вызывает нарушения в секреции инсулина, и у больных значительно снижается уровень сахара в крови, что сопровождается:
- повышенным аппетитом и стремительным набором веса;
- слабостью;
- беспричинным чувством страха;
- повышенным потоотделением;
- учащенным сердцебиением;
- эпизодами головокружения, двоения в глазах, иногда – потерей сознания.
В процессе роста опухоли и в результате воздействия на прилежащие структуры могут наблюдаться следующие симптомы:
Объективное исследование больного имеет малую диагностическую ценность. Пропальпировать саму опухоль удается достаточно редко (чаще всего при цистаденоме или тератоме).
Объективное исследование больного имеет малую диагностическую ценность. Пропальпировать саму опухоль удается достаточно редко (чаще всего при цистаденоме или тератоме).
Наиболее информативны данные УЗИ и КТ, при которых в ткани под-желудочной железы выявляют образование с ровными контурами. Окончательный диагноз возможен только после морфологического исследования биоптата опухоли, выполненного чрескожно под контролем УЗИ или КТ.
Следует отметить, что решение о возможности проведения радикального вмешательства может приниматься непосредственно во время операции, после ревизии тканей, куда чаще всего распространяется опухоль. Не исключены случаи, когда при обнаружении признаков нерезектабельности врач прекращает первоначально запланированную операцию и приступает к паллиативным вмешательствам.
Виды оперативного вмешательства при злокачественных опухолях поджелудочной железы
К радикальным операциям при раке поджелудочной железы относят:
Радикальные операции могут выполняться как открытым лапаротомическим доступом, так и с помощью эндоскопического оборудования через несколько маленьких проколов. Но и в том и другом случае необходимо удаление лимфатических узлов в стандартном объеме.
Следует отметить, что решение о возможности проведения радикального вмешательства может приниматься непосредственно во время операции, после ревизии тканей, куда чаще всего распространяется опухоль. Не исключены случаи, когда при обнаружении признаков нерезектабельности врач прекращает первоначально запланированную операцию и приступает к паллиативным вмешательствам.
К паллиативным операциям относят:
- операции внутреннего желчеотведения — эндоскопическое стентирование желчных протоков, наложение билиодигестивных анастомозов и др.;
- операции, направленные на организацию наружного дренирования желчных путей — чрезкожное чреспеченочное дренирование.
Радикальные операции при опухолях головки поджелудочной железы
При раке, локализующемся в головке поджелудочной железы, проводят гастропанкреатодуоденальную резекцию. Во время операции удаляют 2/3 желудка, желчный пузырь, головку ПЖ, двенадцатиперстную кишку и лимфатические узлы. Только таким образом можно резецировать все поврежденные раком ткани и пути его метастазирования.
В ряде случаев желудок не трогают. Этот вариант хирургического вмешательства называется операцией по Лонгмире/Траверсо. При ней также возможно сохранение пилоруса — сфинктера привратника желудка. Такая техника позволяет предотвратить развитие ряда проблем с пищеварением. Заключительным этапом выполняют восстановление непрерывности пищеварительного тракта и выведение протоков пищеварительных желез в желудок или кишечник с помощью анастомозов.
Возможными проблемами после таких вмешательств могут быть:
Тотальная панкреатэктомия
Полное удаление поджелудочной железы производится при злокачественном поражении всех тканей органа в случаях, когда опухоль не выходит за его пределы. Во время операции удаляется вся железа, селезенка, часть желудка, желчный пузырь, и часть тонкой кишки.
После операции пациента ожидают глубокие нарушения в области углеводного обмена и пищеварения. Чтобы скорректировать эти состояния необходимо пожизненно принимать инсулин и пищеварительные ферменты.
Последствия операций на поджелудочной железе
Еще несколько десятков лет назад хирурги предпочитали не связываться с поджелудочной железой вообще, поскольку ее повреждение во время операции могло стать фатальным для больного. Сегодня, с развитием хирургических технологий и фармацевтики возможна жизнь даже после тотальной панкреатэктомии.
В целом последствия после онкологических операций на поджелудочной железе наблюдаются всегда, так как происходит полная или частичная утрата органа, ответственного как за углеводный обмен, так и за секрецию пищеварительных ферментов. Чем больший объем железистой ткани удален, тем сильнее будут выражены нарушения. Чтобы компенсировать эти последствия, необходимо придерживаться ряда правил:
- строгая диета;
- соблюдение режима питания;
- прием ферментозамещающих препаратов;
- коррекция углеводного обмена с помощью инъекций инсулина.
Диета и режим питания
Первые несколько дней после операции пероральное питание невозможно, поэтому пациент должен получать поддерживающие растворы внутривенно. Затем все же следует отдавать предпочтение кормлению через рот.
Пищу следует принимать маленькими порциями 5-6 раз в день. Она должна быть приготовлена на пару или протушена. В целом рекомендуется отдавать предпочтение блюдам, богатым белками и, по возможности, отказаться от «легких» углеводов и жиров.
Необходимо исключить ряд продуктов, например, свежий хлеб и выпечку, все виды приправ, острых блюд, копчености, маринады, шоколад, сладости, молочные продукты. Более подробные рекомендации даст лечащий врач с учетом особенностей конкретного клинического случая.
Во время каждого приема пищи необходимо принимать ферментные добавки. Это могут быть альфа-амилаза, фестал, креон, микразим и др. Они нормализуют переваривание пищи и устраняют чувство тяжести, тошноту и явления диспепсии.
Терапия инсулином
При полном удалении поджелудочной железы для нормализации углеводного обмена необходима терапия синтетическим инсулином, аналогично тому, как это делают больные с сахарным диабетом. Подбор дозы и режим введения препарата определяется врачом-эндокринологом индивидуально для каждого пациента.
О других солидных опухолях поджелудочной железы можно прочитать здесь.
Что такое протоковая аденокарцинома поджелудочной железы? Это один из самых грозных и распространенных видов рака поджелудочной железы. Дифференициальная диагностика в деле установления этого диагноза крайне важна, так как она позволяет прогнозировать течение заболевания и его прогноз, «перспективность» выполнения тяжелых оперативных вмешательств, и течение послеоперационного периода.
Чем более дифференцированный рак — тем легче дифференциальная диагностика. Злокачественные опухоли низкой и средней степени дифференцировки имеют низкий градиент плотности с окружающей паренхимой при оценке изображений в артериальную и венозную фазы контрастного усиления, и могут стать причиной ошибок.
Что делать, если диагностика выявила солидное образование в поджелудочной железе? Если поразмыслить и рассуждать объективно, то любое солидное образование в этом органе – это показание к хирургическому вмешательству. Воздержаться от операции (на время) можно лишь при ряде кистозных опухолей. Любая солидная опухоль – будь она даже доброкачественной – имеет тенденцию к малигнизации, и чем скорее она будет удалена, тем большая вероятность высокого уровня выживаемости пациента.
Возможны ли ошибки при диагностике протоковой аденокарциномы? Опухоль Франца (в отечественной литературе мы знаем её как солидно-псевдопапиллярную опухоль), пока она небольших размеров, имеет нечеткие контуры и гиподенсную структуру, а это значит, что может быть расценена как протоковая аденокарцинома.
Будет ли от этого хуже больному? Вероятнее всего нет, если только не сравнивать качество жизни в послеоперационном периоде с периодом, когда ведется мониторинг за ростом солидно-псевдопапиллярной опухоли. Чем СППО больше, тем более выражен в ней распад и ее легче дифференцировать.
Нейроэндокринная опухоль – если она гормонально активная – может быть гиперконтрастной. Но если она не гормональноактивная – то тогда она может быть умеренно гиподенсной и требует дифференциальной диагностики. Ошибки интерпретации данных приводят к тому же результату, что и при СППО. Нейроэндокринные опухоли, увы, озлокачествляются, а значит, и объем резекции потребуется соответствующий.
Метастазы в поджелудочной железе, как правило, гиперваскулярны, и их чаще дифференцируют с нейроэндокринными опухолями, а не с аденокарциномой.
«Головная боль» врачей-рентгенологов — это хронический индуративный панкреатит. Он может иметь «пятнистую» картину при контрастном усилении и подчас очень трудно отличим от рака. Однако тяжелые формы хронического панкреатита лечат, по сути, так же, как и протоковую аденокарциному. И если быть совсем уж объективным, самое страшное — не заметить опухоль на фоне хронического воспаления. Потому что если воспаление можно «мониторировать», то опухоль необходимо удалять.
О других солидных опухолях поджелудочной железы можно прочитать здесь.
Автор: Кармазановский Григорий, руководитель отделения лучевой диагностики ФГУ «Институт хирургии им. А.В. Вишневского» Минздравсоцразвития, член европейского общества радиологии (ECR), член-корреспондент Североамериканского радиологического общества (RSNA), член президиума Российской Ассоциации Радиологов (РАР).
Следует учитывать, что стенка кистозной опухоли часто имеет участки, лишённые внутренней эпителиальной выстилки. Исследованию подлежат несколько фрагментов стенки кисты, состоящих преимущественно из участков, где находятся внутриполостные тканевые разрастания или перегородки.
Муцинозная цистаденома
Муцинозная цистаденома отличается полиморфизмом строения. В большинстве случаев она представляет собой крупную многокамерную кисту (рис. 58-12), заполненную вязкой слизью или геморрагическим содержимым с толстой стенкой.
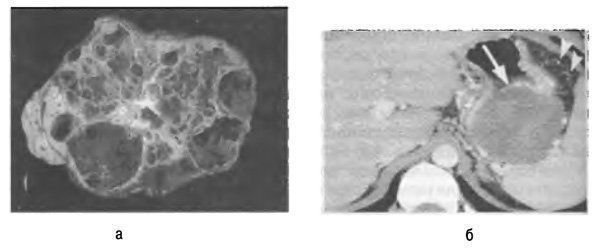
Муцинозная цистаденома сравнительно быстро прогрессирует и ко времени обнаружения обычно имеет размеры до 10-15 см в диаметре. Поэтому для неё может быть характерен неотчётливый, но постоянный болевой синдром, чувство дискомфорта в эпигастрии. Описаны единичные наблюдения сдавления или обтурации этой опухолью общего жёлчного протока, двенадцатиперстной кишки и главного протока поджелудочной железы. Важнейшая особенность такой кистозной опухоли — очень высокий потенциал злокачественной трансформации.
Во многих исследованиях показано, что практически в любой муцинозной кистозной опухоли с течением времени появляются участки тяжёлой дисплазии эпителия, переходящие в карциному in situ, а далее — в цистаденокарциному поджелудочной железы.
По данным УЗИ и КТ приблизительно в 20-30% случаев выявляют кальцификацию её наружной стенки. В некоторых случаях, при КТ-исследовании с внутривенным болюсным усилением, можно выявить накопление контрастного вещества в перегородках и стенке кистозной опухоли (см. рис. 58-12). Коллатеральный кровоток внутри кистознои опухоли можно обнаружить и при УЗИ в режиме дуплексного сканирования, что обусловлено наличием сосудов во внутриполостных структурах и стенке кистозной опухоли.
Для псевдокисты поджелудочной железы, как и при серозной цистаденоме, характерна низкая интенсивность сигнала в Т1-взвешенном изображении и высокая — в Т2-взвешенном изображении. Однако присутствие внутри псевдокисты сгустков крови или секвестров может изменить характеристики получаемого сигнала.
В сомнительных случаях, когда характер кистозного поражения поджелудочной железы остаётся неясным, целесообразно использовать чрескожную ТАБ кисты с последующим биохимическим и цитологическим анализами. Один из перспективных методов диагностики патологических процессов в поджелудочной железе — метод эндоскопического УЗИ, обладающий высокой разрешающей способностью.
В лечении муцинозной цистаденомы принята активная хирургическая тактика независимо от её размеров, что обусловлено высокой опасностью малигнизации именно этой разновидности кисты. Среди методов оперативного лечения допустимо только полное её удаление обычно с резекцией соответствующего отдела поджелудочной железы после пункции, биопсии, цитологического и гистологического подтверждения диагноза.
Следует учитывать, что стенка кистозной опухоли часто имеет участки, лишённые внутренней эпителиальной выстилки. Исследованию подлежат несколько фрагментов стенки кисты, состоящих преимущественно из участков, где находятся внутриполостные тканевые разрастания или перегородки.








