При клиническом обследовании необходимо обратить внимание на рост больной (особенно ниже 150 см), внешний вид, наличие ожирения с описанием его характера, явления гирсутизма, степень развития вторичных половых признаков, состояние молочных желез и характер оволосения. Всем больным проводятся рентгеноскопия грудной клетки, клинический анализ крови (включая сахар) и мочи, а также определение 17-КС мочи и анализ содержимого влагалища на степень чистоты, трихомонады, гонококк и микоплазмы.
Известно, что 10—15% всех браков бесплодны (Cook). При этом причина бесплодия остается невыясненной в 10—30% случаев [Mettler et al., Milne], несмотря на совершенствование диагностических методов. Эндокринное бесплодие составляет больше половины всех его форм [Keller].
Успехи в области биохимии расширили наши представления о центральных путях регуляции менструального цикла, раскрыли интимные механизмы взаимодействия между гонадотропинами и яичниковыми стероидами на клеточном уровне, выяснили характер ингибирующего действия яичниковых гормонов на Gn-RH через активацию энзимных систем [Kuhl, Taubert], а также способствовали получению высокоэффективных препаратов, стимулирующих овуляцию,— пергонала, кломифена и синтетического ЛГ-РГ.

В определении критериев фертильной способности спермы и методах исследования проходимости маточных труб до сих пор остается много неясного. Одни авторы [Pincer] рекомендуют гистеросальпингографню, другие [Behrman, Kistner, Maathuis et al.]—лапароскопию с гидротуба-цией, a Taylor и Cook считают, что только применение двух указанных методов позволяет выяснить наличие проходимости труб. Такой различный подход к определению бесплодия объясняется множеством причин бесплодного брака.
Для установления диагноза бесплодия требуется много времени (5—6 мес по Newton). На основании данных анамнеза и осмотра ставится предполагаемый диагноз, который затем с учетом результатов специальных методов исследования или отвергается, или подтверждается и становится окончательным.
В анамнезе больных с бесплодием нужно отразить следующие моменты.
1. Время наступления менархе и характер менструальной функции (с указанием интенсивности, продолжительности, регулярности, болезненности).
2. Нарушение функций (щитовидная железа, кора надпочечника, поджелудочная железа) эндокринных желез и различные соматические экстрагенитальные заболевания.
3. Исход и характер осложнений предыдущих беременностей.
4. Наличие аппендэктомии или других оперативных вмешательств.
5. Данные об эндометриозе, туберкулезе и других воспалительных заболеваниях гениталий.
6. Применение контрацептивных средств (их характер и продолжительность употребления).
При клиническом обследовании необходимо обратить внимание на рост больной (особенно ниже 150 см), внешний вид, наличие ожирения с описанием его характера, явления гирсутизма, степень развития вторичных половых признаков, состояние молочных желез и характер оволосения. Всем больным проводятся рентгеноскопия грудной клетки, клинический анализ крови (включая сахар) и мочи, а также определение 17-КС мочи и анализ содержимого влагалища на степень чистоты, трихомонады, гонококк и микоплазмы.
При специальном бимануальном влагалищном исследовании определяются форма и длина влагалища, состояние шейки матки (эндоцервицит, эрозия и разрывы), размеры, консистенция и положение матки, состояние придатков и параметриев, выраженность спаечного процесса в малом тазу.
При наличии кольпита, эндоцервицита, эрозии шейки матки и обострения воспаления придатков матки показано соответствующее лечение.
На основании данных обследования можно предположить возможную причину бесплодия. В дальнейшем диагноз уточняется.
Ановуляция может возникать при заинтересованности центральной нервной и иммунной систем, желез внутренней секреции, репродуктивных органов-«мишеней». Ановуляция, ведущая к эндокринной форме бесплодия, может развиваться в результате:
Основными проявлениями эндокринного бесплодие являются невозможность наступления беременности и отклонения в менструальном цикле. Менструации могут наступать с задержками различной выраженности (от недели до полугода), сопровождаться болезненностью и обильными выделениями либо отсутствовать совсем (аменорея). Нередко отмечаются мажущие кровянистые выделения в межменструальный период.
У 30% пациенток с эндокринной формой бесплодия менструальные циклы носят ановуляторный характер и по своей продолжительности соответствуют нормальному менструальному циклу (21-36 дней). В таких случаях речь идет не о менструации, а о менструальноподобном кровотечении.
У пациенток отмечаются боль в нижних отделах живота или пояснице, выделения из половых путей, диспареуния, циститы. Могут наблюдаться напряжение и тяжесть в молочных железах, галакторея (выделения молозива из сосков), связанные с повышением уровня пролактина. Характерен синдром предменструального напряжения – ухудшение состояния накануне менструации. При гиперандрогении, сопровождающей эндокринное бесплодие, развиваются акне, гирсутизм или гипертрихоз, алопеция. Наблюдаются колебания артериального давления, развитие ожирение или похудание, образование стрий на коже.
В первую очередь, врачи «СМ-Клиника» выявляют причины эндокринного бесплодия. Патологию могут вызвать:
Пациентки «СМ-Клиника» получают комплексное лечение эндокринного бесплодия. Врачами используются наиболее эффективные, щадящие и безопасные методики. В каждом конкретном случае комплекс процедур подбирается индивидуально. Главное цель – это победить бесплодие и добиться долгожданной беременности.
Первый этап. Коррекция эндокринной системы. Тактика лечения будет зависеть от причин, вызвавших проблемы с овуляцией:
Стимуляция овуляции не показывает эффективности при истощении яичников. В этом случае эндокринное бесплодие можно победить при помощи вспомогательных репродуктивных технологий – ЭКО. Процесс предполагает имплантацию эмбриона, полученного после оплодотворения донорской яйцеклетки в лаборатории.
- Измерение уровня гормонов: ЛГ, пролактина, тестостерона, ФСГ, щитовидной железы. Анализ назначается на 5/7 дни менструального цикла.
- Определение уровня прогестерона. С помощью этого обследования определяют функциональные способности жёлтого тела. Анализ назначается на 19/23 день менструального цикла.
- Обследование функции коры надпочечников. Исследуется уровень дегидроэпиандростерон-сульфата.
Лечение гормонального бесплодия
Лечение гормонального (эндокринного) бесплодия на первом этапе должно нормализовать работу эндокринной системы. Например, проводится корректировка функции надпочечников, щитовидной железы, лечение сахарного диабета и др. Второй этап лечения направлен на стимулирование созревания фолликула и стимулирование овуляции. Терапия проводится лекарственными препаратами.
Типы гонадотропина могут быть разные:
- человеческий менопаузный (меногон и менопур);
- рекомбинантный фолликулостимулирующий гормон (гонал-Ф и пурегон);
- хорионический гонадотропин человека (хорагон и прегнил).
Лечение гонадотропином более дорогое по сравнению с кломифенцитратом. К тому же имеется опасность возникновения побочных эффектов. Многоплодная беременность при использовании этого препарата также более вероятна.
Выявить истинную причину бесплодия можно только после комплексного обследования: консультации гинеколога (уролога-андролога), эндокринолога, а также различных лабораторных исследований, поскольку эндокринные нарушения зачастую сопровождаются рядом других патологий.
Лечение эндокринного бесплодия
Профилактика эндокринного бесплодия должна проводиться с самого раннего возраста. Как детям, так и взрослым необходимо избегать стрессовых ситуаций, своевременно устранять очаги инфекции в организме и следить за изменениями веса, не допуская ожирения и истощения. Кроме того, девочек, рожденных от матерей, имевших эндокринные расстройства, следует регулярно показывать детскому гинекологу.
И главное — не стоит расстраиваться и впадать в панику, если врач поставил вам подобный диагноз: эндокринное бесплодие можно успешно вылечить в 80% случаев, соблюдая все рекомендации врача.

Много лет наблюдалась у гинеколога-эндокринолога. Самостоятельно изучала и проверяла на себе гомеопатию, траволечение и другие нетрадиционные методы терапии. Мама естественной двойни, прошедшая через тяжелую беременность и сложный послеродовой период.
СПКЯ приводит к стойкому бесплодию и встречается у 30% пациенток, обращающихся к гинекологам, на его долю приходится 75% случаев эндокринного бесплодия. По результатам УЗИ и эндоскопии выделяют два типа поликистозных яичников, которые определяют подход к выбору методики оперативного лечения при наличии показаний:
Врач акушер-гинеколог женской консультации, к которому впервые обращается супружеская пара с жалобами на отсутствие беременности, должен четко знать базовый алгоритм обследования, врачебную тактику, консервативные методы лечения у пациенток с эндокринными
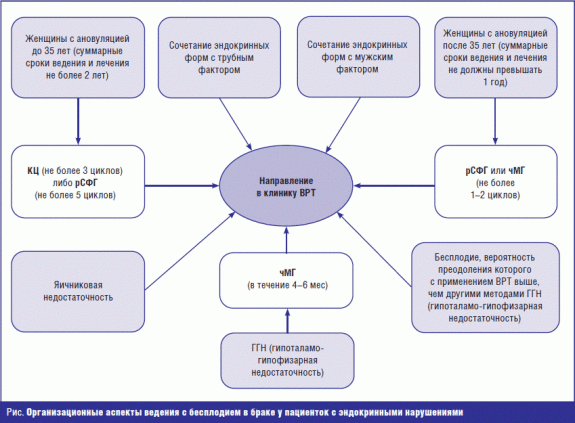
Ведущим признаком эндокринного бесплодия является хроническая ановуляция (реже недостаточность лютеиновой фазы — НЛФ) на фоне тех или иных гормональных нарушений, которые могут быть как причиной нарушенного фолликулогенеза, так и его следствием. С учетом патогенетических механизмов, провоцирующих нарушение овуляторной функции, всех пациенток, с целью оптимизации определения тактики ведения, рекомендуется разделить на 4 группы [2].
1-я группа: в данную группу следует относить пациенток с наличием ановуляции на фоне эндокринных нарушений, лабораторно подтверждаемых (гиперпролактинемии, гипо- и гипертиреоза, надпочечниковой гиперандрогении, метаболического синдрома, гипо- и гиперкортицизма и др.).
2-ю группу составляют инфертильные женщины с гипоталамо-гипофизарной дисфункцией (ГГД). В основном это женщины, имеющие различные нарушения менструального цикла и нормальные базальные уровни гонадотропинов (ГТ). Эту группу составляют пациентки с синдромом поликистозных яичников (СПКЯ).
В 3-ю группу с эндокринным бесплодием следует отнести пациенток с гипоталамо-гипофизарной недостаточностью (ГГН). У женщин с ГГН на фоне аменореи определяются низкие уровни фолликулостимулирующего гормона — ФСГ (менее 3 МЕ/л), лютеинизирующего гормона — ЛГ (менее 4 МЕ/л) и эстрадиола (менее 100 пмоль/л).
К 4-й группе эндокринных форм бесплодия авторы рекомендуют относить пациенток с яичниковой недостаточностью. У этой группы пациенток на фоне аменореи определяются высокие уровни ГТ (ФСГ > 30 МЕ/л, ЛГ > 50 МЕ/мл) и низкие значения эстрадиола.
Принципы и сроки традиционного лечения эндокринных нарушений при бесплодии
Коррекция выявленных гормональных нарушений в зависимости от патологии (после консультаций с эндокринологом) осуществляется в течение 3–9 месяцев с лабораторным контролем показателей.
Врачебная тактика при наиболее часто встречающейся эндокринной патологии при бесплодии
Гиперпролактинемия
Гиперпролактинемия — состояние, характеризующееся повышенным содержанием пролактина, что является серьезным показателем неблагополучия репродуктивной системы. Частота гиперпролактиновых состояний при обследовании гинекологических больных составляет 11–47%, при скрининговом обследовании пациентов, обратившихся по поводу бесплодия, гиперпролактинемия выявляется в 18,9%, а при эндокринных нарушениях менструального цикла — в 40% [4].
Диагностика при гиперпролактинемии
Врачебная тактика при гиперпролактинемии
Гипотиреоз
Частота нарушений функции щитовидной железы в популяции составляет 20–48% [5]. Чаще всего встречается аутоиммунный тиреоидит (АИТ) и первичный гипотиреоз в исходе АИТ (ТТГ > нормы, тироксин (T4) 2,5 мкгМЕ/мл также показана заместительная терапия [11].
Врожденная дисфункция коры надпочечников (ВДКН) или адреногенитальный синдром (АГС)
Диагностика (неклассическая форма ВДКН)
- Анамнестические и клинические данные (позднее менархе, олигоменорея, выкидыши на ранних сроках, гипертрихоз).
- Определение в крови уровня тестостерона, 17-гидроксипрогестерона (17-ОНП), дегидроэпиандростерон-сульфата (ДГЭАС) (преимущественно отмечается повышение последних двух).
- УЗ-маркеры — мультифолликулярные яичники.
- Молекулярно-генетическое исследование (определение полиморфизма гена CYP21-OHB, кодирующего 21-гидроксилазу).
- Консультация эндокринолога.
Врачебная тактика при ВДКН
Для регуляции менструального цикла и овуляции назначается глюкокортикоиды — дексаметазон в дозе 2,5–5 мг/сутки,
Синдром поликистозных яичников (СПКЯ)
СПКЯ приводит к стойкому бесплодию и встречается у 30% пациенток, обращающихся к гинекологам, на его долю приходится 75% случаев эндокринного бесплодия. По результатам УЗИ и эндоскопии выделяют два типа поликистозных яичников, которые определяют подход к выбору методики оперативного лечения при наличии показаний:
- тип 1 — диффузное расположение фолликулов по отношению к гиперплазированной строме;
- тип 2 — периферическое расположение фолликулов по отношению к гиперплазированной строме.
Диагностика при СПКЯ
Диагноз СПКЯ принято устанавливать на основании критериев Роттердамской согласительной конференции (2003 г.) при наличии двух из трех признаков:
- олиго- или аменорея;
- клинические и/или биохимические признаки гиперандрогении;
- мультифолликулярные яичники по УЗИ, предварительно исключив гипертекоз, болезнь и синдром Иценко–Кушинга, ВДКН, метаболический синдром.
Дополнительно определяют наличие или отсутствие инсулинорезистентности.
Врачебная тактика при СПКЯ
На современном этапе успех лечения больных с СПКЯ определяется восстановлением овуляции и достижением беременности, а не излечением этой патологии, которая является хронической. Она включает в себя:
- консервативное лечение, а при отсутствии эффекта —
- хирургическое лечение (клиновидная резекция или каутеризация и др.), особенно при высоких значениях ЛГ и выраженном увеличении яичников, с последующим наблюдением или ОС (3 мес), при отсутствии наступления беременности — ЭКО;
- ЭКО.
Консервативное лечение бесплодия при СПКЯ
Хирургическое лечение при СПКЯ
- Оперативное лечение СПКЯ выполняется при наличии показаний.
- Визуально неизмененные и мультифолликулярные яичники рекомендуется не подвергать какой-либо травматизации, включая воздействие моно- и биполярной коагуляции [19].
- Больным, которым планируется лечение с применением ВРТ, оперативное лечение рекомендуется не проводить [19].
Метаболический синдром
Критерии диагностики МС
- Абдоминальное (висцеральное) ожирение (индекс массы тела (ИМТ) > 30 кг/м²).
- Окружность талии/окружность бедер (ОТ/ОБ) > 0,88.
- Уровень триглицеридов > 1,7 ммоль/л.
- Липопротеины высокой плотности (ЛПВП) 6,1 ммоль/л.
- Инсулинорезистентность (индекс НОМА-IR).
- Негроидный акантоз.
- Анамнез у родстенников.
Алгоритм восстановления фертильности при МС [16].
Лечение осуществляется совместно с эндокринологом.
Гипоталамо-гипофизарная недостаточность (ГГН)
У женщин с ГГН на фоне аменореи определяются низкие уровни ФСГ (менее 3 МЕ/л), ЛГ (менее 4 МЕ/л) и эстрадиола (менее 100 пмоль/л). По уровню поражения различают гипоталамическую и гипофизарную формы ГГН [2].
Гипоталамическая форма ГГН ассоциируется с перенесением сильного и длительного стресса, а также с истощающими физическими (в том числе спортивными) нагрузками. Гипофизарный гипогонадизм может быть спровоцирован деструктивной опухолью и другими заболеваниями, которые обуславливают формирование «пустого» турецкого седла [2].
Врачебная тактика при ГГН
Яичниковая недостаточность
У пациенток с яичниковой недостаточностью на фоне аменореи определяются высокие уровни ГТ (ФСГ > 30 МЕ/л, ЛГ > 50 МЕ/мл) и низкие значения эстрадиола. Аменорея чаще носит вторичный характер, реже — первичный, что связано с разнообразием причин и факторов, вызывающих подавление функции яичников в периоде после становления менархе. Яичниковая недостаточность может быть проявлением:
- дисгенезии гонад;
- синдрома преждевременной недостаточности яичников (ПНЯ);
- синдрома резистентных яичников;
- возрастных (менопаузальных) изменений яичников;
- хирургической менопаузы (при удалении или субтотальной резекции обоих яичников).
Врачебная тактика при яичниковой недостаточности
Традиционно у таких пациенток, с учетом бесперспективности стимуляции овуляции, для достижения беременности рекомендовано использование программ экстракорпорального оплодотворения с использованием донорских ооцитов — ЭКО-ДО. Пациентки к этой категории направляются в клинику ВРТ. Программы такого рода выполняются только с согласия пациентки-реципиента и ее супруга при наличии полноценной матки, способной выносить беременность, и фертильной спермы мужа.
Заключение
Литература
Е. Б. Рудакова¹, доктор медицинских наук, профессор
Т. В. Стрижова, кандидат медицинских наук
Е. А. Федорова
Л. Ю. Замаховская
ГБУЗ МО МОПЦ, Балашиха
Женское бесплодие: традиционные методы лечения и экстракорпоральное оплодотворение у пациенток с эндокринными нарушениями/ Е. Б. Рудакова, Т. В. Стрижова, Е. А. Федорова, Л. Ю. Замаховская
Для цитирования: Лечащий врач № 3/2020; Номера страниц в выпуске: 37-42
Теги: женщины, экстракорпоральное оплодотворение, врачебная тактика
Ановуляция возникает при нарушении связей в системе «гипоталамус-гипофиз-яичники».
Прогноз эндокринного бесплодия
Приступить к профилактике эндокринного бесплодия нужно с ранних лет. В детском возрасте привести к развитию патологии могут следующие заболевания:
- Токсоплазма.
- Инфекции.
- Хронический тонзиллит.
- Грипп.
- Ревматизм.
Часто болезнь развивается на фоне дисбаланса в гормональной системе, который вызван сильнейшими стрессами и эмоциональными переживаниями. Поэтому физическому и эмоциональному воспитанию нужно уделять важное внимание.
В подростковом и взрослом возрасте бесплодие появляется по следующим причинам:
- Изнасилования и сексуальные травмы.
- Осложнения во время родов.
- Аборт.
- Воспалительные процессы в половой системе.
- Интоксикации.
Ведение здорового образа жизни, исключение физических и психологических травм, а также регулярное посещение гинеколога и эндокринолога позволят предупредить развитие патологии на раннем этапе и провести консервативное лечение.
Многопрофильная клиника ЦЭЛТ в Москве располагает широким спектром лабораторной и инструментальной диагностики эндокринного и других видов бесплодия, квалифицированные врачи-гинекологи всегда готовы прийти на помощь в лечении.
В ходе проведения диагностических манипуляций доктор старается сделать все возможное, чтобы определить истинные причины, по которым не происходит полноценная овуляция. Среди них различают:
Причины
В ходе проведения диагностических манипуляций доктор старается сделать все возможное, чтобы определить истинные причины, по которым не происходит полноценная овуляция. Среди них различают:
- СГЯ (синдром поликистозных яичников);
- нарушение в работе гипоталамо-гипофизарная;
- истощение яичников;
- высокий уровень пролактина;
- гиперандрогения надпочечников;
- наличие гипер- или гипотериоза;
- воспалительный процесс в придатках матки.
Вылечить данную патологию можно только в том случае, если устранить все факторы, которые перечислены выше. Врачи утверждают, что эндокринное бесплодие у женщин хорошо поддается лечению, а в результате – полное выздоровление. Стоит отметить, что на результативность терапевтических мероприятий может иметь влияние форма заболевания.
Эндокринное бесплодие у женщин возникает как следствие комплексного сочетания гормональных нарушений. Бывает нескольких видов: синдром хронической ановуляции, недостаточность лютеиновой фазы и лютеинизация неовулировавшего фолликула.
Происходят нарушения в работе всей эндокринной системы, в основе которых лежит дисфункции яичников.
К группам риска медико-биологического характера, способных вызвать данную патологию, относят:
Диагностика
Основные способы диагностики:
Женщину обследует не только гинеколог, ей необходимы также консультации таких врачей, как эндокринолог, терапевт, диетолог, дерматолог (при кожных болезнях), уролог (при проблемах с мочевыделительной системой), иммунолог.
После проведения всех необходимых исследований для подтверждения диагноза, врач назначает необходимую терапию.
ВАЖНО! Любое обследование на патологию должно обязательно исключить и мужской фактор – партнер должен сдать спермограмму.
Так называется комплекс гормональных нарушений, которые приводят к нерегулярным овуляциям либо их отсутствию. Если речь идет о мужчинах, то у них при таком заболевании нарушается качество спермы. Согласно статистике, у каждой третьей бесплодной представительницы слабого пола причина проблемы кроется как раз в патологии эндокринной системы.

Так называется комплекс гормональных нарушений, которые приводят к нерегулярным овуляциям либо их отсутствию. Если речь идет о мужчинах, то у них при таком заболевании нарушается качество спермы. Согласно статистике, у каждой третьей бесплодной представительницы слабого пола причина проблемы кроется как раз в патологии эндокринной системы.
Узнаем подробно об этом.
Что такое эндокринное бесплодие и почему оно возникает

Что такое эндокринное бесплодие и почему оно возникает
Стать матерью – вполне естественное желание для большинства женщин, однако нередко в связи с этим могут возникнуть разнообразные проблемы. Нарушения и сбои в работе женского организма приводят к бесплодию, и, если у пациентки выявлены гормональные проблемы (35-40% всех случаев), то это называется эндокринным бесплодием. Этакое заболевание поддаётся лечению, если женщина вовремя обращается за помощью к специалистам.








