Перед процедурой ЭКО маммологи рекомендуют избавиться от узелка в груди. При экстракорпоральном оплодотворении вам будут стимулировать яичники. Это приведет к увеличению содержания эстрогенов в крови. Много эстрогена — быстрый рост опухоли. А это вряд ли нужно.

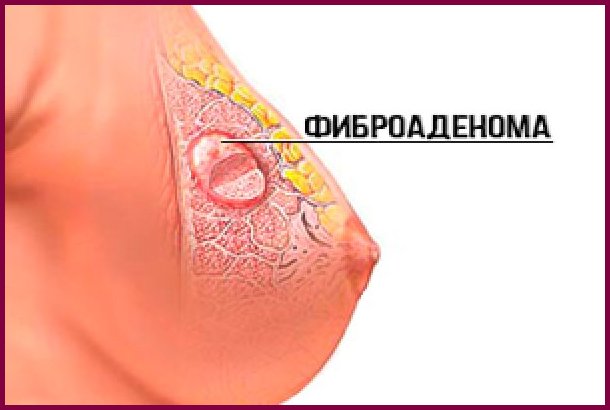
Итак, диагностирована фиброаденома молочной железы — удалять или нет ее? Фиброаденома — это опухоль, но доброкачественная. Новообразование органоспецифическое, образующееся в молочной железе. Опухоль имеет железистое происхождение, хотя в самом узелке превалирует строма (соединительная ткань) над железистой. Узелок обычно:
- растет медленно;
- не доставляет дискомфорта;
- и не малигнизирует (не озлокачествляется).
За исключением листовидной или филлоидной формы болезни. Эта форма перерождается в саркому в 10% случаев.
Так как фиброаденома не болит, опухоль диагностируется при ежегодном обследовании или исследовании груди, проводимом по другому поводу. Нужно ли такой узелок удалять, спросите вы?
- быстрорастущая опухоль, увеличившаяся в размере за последние 3 месяца наблюдения;
- новообразование у женщины после 35 лет;
- опухоль у женщины из семьи, где отмечался рак молочной железы, яичников и толстой кишки.
Что такое фиброаденома?
Фиброаденома — доброкачественная опухоль, развивающаяся на фоне неадекватной продукции половых гормонов, поэтому имеют её преимущественно молодые женщины. Пик заболеваемости приходится на время вступления в климактерический период — примерно 45 лет. Завершение менструаций приводит к инволюции железистой ткани, и доброкачественные процессы встречаются всё реже, а рак развивается много чаще.
Все гиперпластические процессы в органах женской репродуктивной системы контролируются соотношением эстрогенов и прогестерона, потому при гормональном дисбалансе у женщины нередко в том или ином наборе сосуществуют мастопатия, гиперплазия эндометрия, миома матки и доброкачественные опухоли груди.
На ощупь фиброаденома имеет четкие границы, ровную и гладкую поверхность, плотная, но не каменная. Она никогда не срастается с кожей, располагаясь внутри ткани железы, легко смещается и безболезненна. Размеры опухолевого узла вариабельны, как правило, в небольшой груди удаётся нащупать сантиметровый узелок.

Различают два варианта фиброаденомы молочной железы:
- внутри протока — интраканакулярная, начавшая свой рост в стенке, постепенно сужает проток, вовлекая в себя рядом лежащие железистые дольки;
- около протока — периканакулярная растёт вокруг, «накручивая» слои подобно кольцам ствола дерева, просвет протока при этом не изменяется;
- смешанная — подавляющее большинство, практически восемь из десяти фиброаденом.
Разные варианты опухоли не различаются ни симптомами, ни течением, поэтому в практической медицине не имеют прикладного значения.
Доброкачественная опухоль не угрожает перерождением в рак, но рак молочной железы может развиваться, маскируясь под фиброаденому. Ранний рак и малого размера доброкачественный узел трудно различить даже на маммограмме, поэтому все новообразования в молочных железах обязательно подвергают тонкоигольной биопсии и удаляюn при сомнениях в доброкачественности микроскопической картины.
При местной анестезии боли могут появиться спустя 1-3 часов после операции.
Клинические признаки фиброаденомы и выявление
Обычно фиброаденому женщина может найти самостоятельно при тщательном ощупывании груди, но это возможно только тогда, когда опухоль вырастает до 1,5-2 см, или когда она находится в непосредственной близости к коже. У женщин с большой грудью опухоль обнаружить очень тяжело, поэтому редко когда удается это сделать.
Фиброаденома при прощупывании выглядит как узел с округлой формой, достаточно плотный, подвижный и не соединенный с кожей. Если она выросла и имеет большой размер, то опухоль может быть болезненной.
При самостоятельной проверке узел может обнаружиться как в одной, так и в обеих железах. Данные признаки говорят о том, что скорее всего эта опухоль – доброкачественная, но никто не даст гарантий, что она такой является. Следовательно, любые изменения в молочных железах – предлог для проведения обследования у маммолога. Специалист должен провести пальпацию желез, и только после этого он назначает обследование. Применяют следующие методы визуализации молочной железы:
- маммография;
- УЗИ;
- КТ, МРТ;
- позитронно-эмиссионная томография.
Для беременных и кормящих мам во избежание сильного облучения проводят диагностику нелучевыми методами: инфракрасную и электроимпедансную маммографию или привычное УЗИ.
Если есть хоть малейшее подозрение на злокачественную опухоль, делают пункционную биопсию под контролем УЗИ, берется часть опухоли и передается на исследование.
Также необходимо провести исследование на нахождение гормонов, онкомаркеров и онкогенов, эти исследования необходимы для того, чтобы можно было исключить злокачественный процесс или определить, какова его вероятность. Также обязательно проводится полное гинекологическое исследование.
Все диагностики и исследования очень важны, так как нужно точно знать, какой метод операции необходим, нужно ли реализовать удаление молочной железы целиком или же только опухолевого узла.
Если вдруг обнаружили уплотнения в груди, ни в коем случае нельзя заниматься самолечением, прислушиваясь к советам знакомых или других людей, накладывать компрессы, различные аппараты и пояса в надежде на то, что опухоль исчезнет. Наоборот, все это благоприятствует ее увеличению.
К ранним последствиям относятся болевые ощущения, которые обычно наблюдаются в первые дни после операции. В стационаре их снимают специальными препаратами. В домашних условиях могут быть назначены анальгетики и нестероидные противовоспалительные средства с содержанием гормонов. Принимают их строго по схеме. Самостоятельно можно использовать также холодные компрессы.
Негативные последствия операции и борьба с ними
К ранним последствиям относятся болевые ощущения, которые обычно наблюдаются в первые дни после операции. В стационаре их снимают специальными препаратами. В домашних условиях могут быть назначены анальгетики и нестероидные противовоспалительные средства с содержанием гормонов. Принимают их строго по схеме. Самостоятельно можно использовать также холодные компрессы.
Если в результате хирургического вмешательства на теле пациента остались ссадины и гематомы, то для их лечения применяют витамин группы В и С. Они влияют на свертываемость крови. Терапия длится 7-10 дней.
Если гормональный фон женщины нарушен, то в месте наложения швов могут образоваться рубцы. Для их скорейшего рассасывания используют специальные крема, которые сокращают рост соединительной ткани. Препараты в форме мази препятствуют образованию келоидных рубцов.
Из-за нарушения санитарных норм может развиться такое осложнение, как гнойный мастит. Он требуют терапии антибактериальными препаратами. Иногда показано хирургическое вмешательство. Чтобы предотвратить мастит врач рассказывает пациенту, как ухаживать за прооперированной железой.
В реабилитационный период после удаления фиброаденомы молочной железы нужно избегать повышенной нагрузки на грудные мышцы и беречь грудь от солнечных лучей. Любое тепловое воздействие, например посещение сауны или пляжа, возможно только после консультации с лечащим врачом.
На развитие плода они не оказывают влияния, но в последующем может затрудниться грудное кормление.
Методы оперативного удаления
В зависимости от характера фиброаденомы ее хирургическое удаление обеспечивается несколькими способами:
Помимо указанных хирургических операций при удалении фиброаденомы могут применяться малоинвазивные способы:
Все малоинвазивные технологии удаления фиброаденомы реализуются при местной анестезии.
Они проводятся на специальном оборудовании, в специализированных клиниках.
Недостаток технологий заключается в том, что они могут приеняться только для удаления опухолей размером не более 30 мм.
В некоторых случаях врачи оставляют выбор за пациентом. Например, такая ситуация возможна при климактерическом периоде. В это время в организме женщины происходит множество изменений, которые могут вызвать гормональный сбой. Из-за этого образуется одно или несколько уплотнений. В абсолютном большинстве случаев опухоль очень маленького размера, не причиняет никакого дискомфорта и не представляет опасности для здоровья пациента.
Послеоперационный период
 Процедура энуклеации в большинстве случаев проходит безболезненно, и уже через несколько часов пациент может заниматься своими делами, испытывая небольшой дискомфорт в области разреза. Продолжительность восстановительного периода после резекции зависит от сложности операции, количества и размеров новообразований, индивидуальных особенностей организма. Длительность больничного устанавливается лечащим врачом на основании осмотра пациента. Рекомендации также даются в индивидуальном порядке.
Процедура энуклеации в большинстве случаев проходит безболезненно, и уже через несколько часов пациент может заниматься своими делами, испытывая небольшой дискомфорт в области разреза. Продолжительность восстановительного периода после резекции зависит от сложности операции, количества и размеров новообразований, индивидуальных особенностей организма. Длительность больничного устанавливается лечащим врачом на основании осмотра пациента. Рекомендации также даются в индивидуальном порядке.
В первые 10 дней всем пациентам рекомендуется соблюдать щадящий режим. Если операция прошла без осложнений, то по истечении 10 дней можно приступать в нормальной, полноценной жизни, ограничивая физические нагрузки. К числу возможных побочных последствий операции относят:
При проведении резекции осложнения могут коснуться подвижности плечевого сустава, поэтому при первых болезненных ощущениях необходима консультация специалиста. Особого вида диеты во время послеоперационной реабилитации нет, но рекомендуется придерживаться нескольких основных принципов:
Сразу после операции категорически запрещается принимать солнечные ванны, посещать солярий и заниматься в тренажерном зале. Рекомендации в каждом конкретном случае должны носить индивидуальный характер в зависимости от картины болезни.
На четвертый день после операции нужно приехать на осмотр и перевязку. Тогда же дадут дальнейшие инструкции. Предварительно: месяц-полтора никакой физической активности, никаких ударов и травм. В течение полугода может прощупываться уплотнение в груди (рубец).
Хочу поделиться своим опытом по удалению фиброаденомы в груди. Возможно, кому-то мой отзыв будет полезным.
Операцию назначили после узи и цитологического исследования материала. Результат цитологии звучал так:
В препарате элементы пролиферативной формы мастопатии с очагами выраженной пролиферации эпителия и стромы молочной железы.


Подготовка.
Перед операцией необходимо сдать анализы и произвести разметку грудных долей. Разметка делается либо «на глаз» хирургом, либо с помощью узи. Данная процедура выполняется за несколько дней до операции. Но у меня не получилось сделать разметку заранее, поэтому делали в день икс.
Итак, приехала я к 8.00 в больницу. Разместилась в палате.
Обязательно нужно взять простынь, наволочку и пододеяльник — после наркоза морозит, нужно укрываться. Также водичку без газа купить и заранее налить немного в чашку, если без сопровождающего (либо сопровождающий будет поить с ложки).
В тот день было запланировано всего 2 операции. Я была вторая. Первая началась в 10.00 и закончилась в 11.00, привезли девушку из операционной в 11.30 уже отходящую от наркоза. Нужно было ее поить с ложки каждые 10-15 минут и разговаривать, не давать заснуть. Поэтому совет: пользоваться гигиенической помадой перед операцией, чтобы губы сильно не пересохли.
Далее моя очередь подошла. Меня осмотрел хирург, опухоль не нащупал. И мы пошли на узи. Там поставили точку зеленкой (опухоль маленькая) и всё. Через минут 40 после узи повели на операцию.
В больницу удобнее надеть халат, трусы, носки и тапочки. Я была в спортивном костюме, что тоже допустимо. Одежда, которая надевается через голову, не подойдет после операции. Больно будет поднимать руку со стороны шва.
Когда приходишь в операционную, раздеваешься до трусов и носков, надеваешь бахилы и шапочку, заматываешься в простынь (они выдают стерильную).
На операционном столе располагаешься, расставив руки в стороны, к ним подключают датчики, катетер и проверяют давление. Под ягодицы кладут пластину. И лежишь так ждешь анестезиолога и хирурга.
Операция.
Послеоперационный период.
Просыпаешься еще в операционной, с тобой разговаривают, но ты ничего этого не вспомнишь. Сознание приходит только в палате. Я чувствовала себя намного лучше первой пациентки, сразу попросила дать мне телефон и отписалась мужу (говорить еще плохо могла, но всё понимала и сама пила из чашки). Первые минут 20 может трусить и знобить, если перенервничал перед операцией.
Периодически приходит медперсонал и контролирует состояние, приносят дополнительные одеяла, подушки, поднимают изголовье кровати… Потом приходит хирург и рассказывает, как прошла операция, просит денег 😁.
Час после операции нельзя есть и много пить. Это может спровоцировать рвоту при отхождении от наркоза. После часа можно выпить кефира или йогурта. Горячего также ничего нельзя в первый день.
Боль вполне терпимая. В любой момент можно попросить медсестру вколоть обезболивающее (они его еще домой с собой дали на всякий случай). Болеть может сильнее на следующий день. Также два раза в день необходимо пить антибиотик, который приносит медперсонал (таблеток также отсыпали домой). Дома нужно носить бюстгальтер, поддерживающий грудь.
Первое время после операции необходимо ходить в туалет в сопровождении медперсонала для подстраховки. Могу отметить ощущение “парения” при ходьбе)).
Я поехала домой через 5 часов после операции под свою ответственность. Обычно выписывают на следующий день. Нужно выбирать маршрут с ровной дорогой. Очень больно ехать по колдобинам и опасно!
Если остаешься на второй день делают перевязку: снимают пластырь, пшикают чем-то обеззараживающим и накладывают новую повязку. После этого отправляют домой.
На четвертый день после операции нужно приехать на осмотр и перевязку. Тогда же дадут дальнейшие инструкции. Предварительно: месяц-полтора никакой физической активности, никаких ударов и травм. В течение полугода может прощупываться уплотнение в груди (рубец).
Вырезанную опухоль отправили на гистологию. Через 10 рабочих дней пришел ответ: Периканаликулярная фиброаденома.
Спустя полгода.
Больше полугода ощущалось крупное уплотнение внутри груди. Я даже делала пункцию этого уплотнения. Сказали — гематома послеоперационная. Она сама прошла. Сейчас только едва прощупывается внутренний рубец. Шов практически не заметен, тонкий, идет по контуру ореолы. Форма груди не изменилась (правда и груди-то особо нет))). После назначения гормональных препаратов уплотнения в груди вообще ушли. Надеюсь, и фиброаденома больше не появится.

Спасибо, что дочитали! Здоровья Вам и Вашим близким!
Вопрос о необходимости удаления опухоли решается врачом после проведения детального обследования.
Сущность патологии
Фиброаденома представляет собой опухолевое образование доброкачественного характера, в основном локализующееся на верхнем участке молочной железы.
Проявляется она в форме эластичного уплотнения, которое обнаруживается при пальпации.
В отличие от злокачественного новообразования такое уплотнение легко смещается при надавливании, т.к. не соединено с кожным покровом. Для фиброаденомы характерны четкие границы и круглая или овальная форма.
Наиболее часто данная патология обнаруживается у женщин в возрасте 22-28 и 40-45 лет. Средний размер образования составляет 2-7 мм, но в запущенном состоянии может достигать нескольких сантиметров.
Этиология фиброаденомы связывается с гормональными нарушениями, сильными стрессами, абортами, ожирением, чрезмерным воздействием солнечной радиации, неправильным использованием контрацептивов, травмами груди.
Чаще всего, патология провоцируется резким повышением уровня эстрогена. Вероятность ее появления повышается во время беременности.
В практике маммологии фиксируются такие основные разновидности фиброаденомы:
Рассматриваемые доброкачественные обазования не могут перерождаться в раковые опухоли.
Исключение составляет листовидная фиброаденома, которая способна к озлокачествлению. Установлено, что до 10 процентов этой разновидности патологии перерастают в рак молочной железы.
При определении схемы лечения болезни следует учитывать классификацию фиброаденомы по степени зрелости. Незрелая форма характерна для периода полового созревания.
Такое образование не имеет капсулы, а лечение может основываться на терапевтических методах.
Зрелая форма преобразуется в уплотнение с четкими границами. Она практически не поддается медикаментозному лечению, а потому удаляется хирургическими способами.
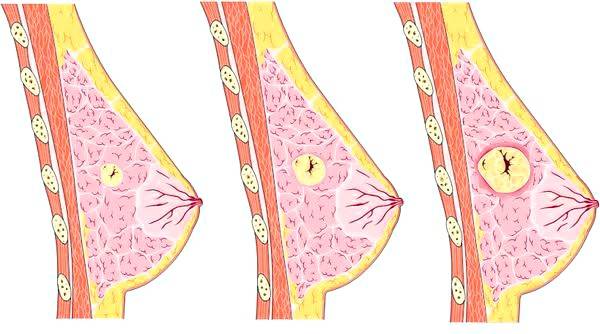
Данная операция подразумевает удаление пораженного сектора молочной железы вместе с новообразованием. Так как доктору предстоит удалить около трех сантиметров ткани, то грудь после проведения операции может заметно стать меньше, чем вторая. Поэтому все женщины, которым предстоим секторальное лечение патологии, могут заблаговременно подумать о пластической хирургии для реконструкции молочной железы.
Послеоперационный период
В послеоперационный период доктор подробно рассказывает, что можно делать, а что нельзя. Не только после операции, а вообще, любой женщине необходимо как можно меньше подвергать свою грудь ультрафиолетовому излучению. Загорать на пляже необходимо только в купальнике, и до десяти часов утра, либо после четырех часов вечера, когда солнце наименее радиоактивное. Также не стоит злоупотреблять походами в солярий.

После операции какой-то промежуток времени потребуется носить специальное белье круглосуточно. Женщина не должна пропускать перевязки, необходимо тщательно следить за чистотой шва, но начинать принимать душ или ванну можно только после того, как доктор даст разрешение. Если после операции в груди осталось уплотнение, то не стоит переживать, что врач не полностью удалил опухоль, скорее всего, это внутренняя гематома. Однако консультация с лечащим доктором не будет лишней.
Для предотвращения повторного образования опухоли необходимо ограничить прием гормональных препаратов, в том числе и оральных контрацептивов. Если по каким-либо причинам врачи назначают женщине гормоны, она должна сообщить им о том, что прошла лечение фиброаденоматоза, тогда доктора смогут подобрать альтернативную терапию.
Во время беременности уровень эстрогенов в крови значительно повышается, так как они вырабатываются плацентой. В результате этого может начаться быстрый рост опухоли. Это влияет на выработку молока и затрудняет процесс кормления ребенка. Если во время беременности обнаруживается опухоль больше 1 см в диаметре с плотной капсулой, то ее обязательно удаляют, хотя на протекании самой беременности и состоянии плода наличие опухоли не сказывается.
Какие методы лечения применяются при фиброаденоме
Выбор метода лечения зависит от возраста женщины, размеров и вида фиброаденомы. Существует 2 метода лечения: консервативный и оперативный.
Удалять фиброаденому или нет, врач решает после проведения обследования, включающего в себя УЗИ, маммографию, анализ крови на гормоны и антитела к раковым клеткам, биопсию молочных желез с последующим гистологическим исследованием тканей опухоли.
Консервативное лечение проводится в том случае, когда новообразование имеет диаметр не больше 8 мм. Женщине назначается прием препаратов, подавляющих выработку эстрогенов и снижающих их содержание в крови, а также препаратов, содержащих витамин Е и йод. Рекомендуется специальная диета, позволяющая сбросить вес. Состояние молочной железы пациентки постоянно контролируется с помощью УЗИ. Если замечают, что опухоль не только не уменьшается, но начинает расти, ее устраняют хирургическим способом.
Когда проводится операция
Оперативное удаление – это основной способ лечения. Операция проводится обязательно в следующих случаях:
Предупреждение: К сожалению, даже операция не дает гарантии того, что опухоль не возникнет снова, если не устранена причина ее образования – нарушение гормонального фона. Поэтому важно проводить лечение заболеваний, в результате которых произошел гормональный сдвиг, регулировать массу тела.
Видео: Показания к удалению фиброаденомы и методы проведения операции
Фиброаденома при беременности
Во время беременности уровень эстрогенов в крови значительно повышается, так как они вырабатываются плацентой. В результате этого может начаться быстрый рост опухоли. Это влияет на выработку молока и затрудняет процесс кормления ребенка. Если во время беременности обнаруживается опухоль больше 1 см в диаметре с плотной капсулой, то ее обязательно удаляют, хотя на протекании самой беременности и состоянии плода наличие опухоли не сказывается.
Однако в некоторых случаях, когда размеры опухоли невелики, оболочка еще не до конца сформировалась, удаление не производится, так как операция – это стресс для организма беременной. За состоянием опухоли в таком случае ведется постоянное наблюдение. При длительном кормлении грудью (в течение 1.5-2 лет) она может рассасываться самостоятельно.
Фиброаденома при климаксе
Если диагностика подтвердила, что опухоль носит доброкачественный характер, к тому же она возникла до появления симптомов климакса, то ее не удаляют. Причина в том, что при снижении количества эстрогенов, происходящем у женщины в связи со старением организма, рост опухоли иногда полностью прекращается, болезнь регрессирует.
В случае мастопатии может проводиться удаление фиброаденомы или кисты, секторальная резекция органа.
Осложнения
Эти проблемы могут возникнуть во время или после операции. Возможные осложнения, как и при любой операции включают: аллергическую реакцию на анестетик, инфекция, кровотечение или гематома, а также тромбоз глубоких вен нижних конечностей.
Специфические осложнения при удалении фиброаденомы случаются кране редко, к ним относят:
- разные по размерам и форме грудные железы
- временный отек руки на стороне операции
- рецидив фиброаденомы, что потребует повторной операции.
Существуют и другие проблемы в первое время после удаления фиброаденомы молочной железы.
В случае мастопатии может проводиться удаление фиброаденомы или кисты, секторальная резекция органа.
Рекомендуем прочесть статью об удалении фиброаденомы молочной железы. Как проводится операция по удалению фиброаденомы.








