При развитии заболевания в детском возрасте наблюдаются нарушения роста и развития скелета: низкорослость, брахидактилия, изменения зубочелюстной системы.
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Больного гипопаратиреозом беспокоят парестезии, похолодание и чувство ползания мурашек во всем теле, особенно в конечностях, судорожные подергивания в мышцах, приступы болезненных тонических судорог, нервозность. В поздних стадиях заболевания появляются изменения кожи, катаракта, кальцинаты в различных органах и в подкожной клетчатке.
По течению и характеру клинических особенностей гипопаратиреоза выделяют две его формы: явную (манифестную), с острыми и хроническими проявлениями, и скрытую (латентную).
Клиническая симптоматика гипопаратиреоза складывается из нескольких групп симптомов: повышения нервно-мышечной проводимости и судорожной готовности, висцерально-вегетативных и нервно-психических нарушений.
Наиболее тяжелые неврологические изменения наблюдаются у больных с внутричерепной кальцификацией, в частности в области базальных ганглиев, а также над турецким седлом, иногда — в области мозжечка. Проявления, связанные с внутричерепной кальцификацией, полиморфны и зависят от их локализации и степени повышения внутричерепного давления. Чаще других наблюдаются явления эпилептиформного типа и паркинсонизм. Эти изменения типичны также для псевдогипопаратиреоза.
 Рентгеносемиотика гипопаратиреоза складывается из явлений остеосклероза, периостоза длинных трубчатых костей, лентовидных уплотнений метафизов, преждевременного обызвествления реберных хрящей. Склероз скелета обычно сочетается с патологическими обызвествлениями в мягких тканях: в головном мозге (ствол, базальные ганглии, сосуды и оболочки головного мозга), в стенках периферических артерий, в подкожной клетчатке, в связках и сухожилиях.
Рентгеносемиотика гипопаратиреоза складывается из явлений остеосклероза, периостоза длинных трубчатых костей, лентовидных уплотнений метафизов, преждевременного обызвествления реберных хрящей. Склероз скелета обычно сочетается с патологическими обызвествлениями в мягких тканях: в головном мозге (ствол, базальные ганглии, сосуды и оболочки головного мозга), в стенках периферических артерий, в подкожной клетчатке, в связках и сухожилиях.
При развитии заболевания в детском возрасте наблюдаются нарушения роста и развития скелета: низкорослость, брахидактилия, изменения зубочелюстной системы.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Рекомендована диета с ограничением продуктов, содержащих фосфор. При нарушении работы эндокринных желез показана гормональная терапия.
Идиопатический гипопаратиреоз
Виды гипопаратиреоза, причины возникновения
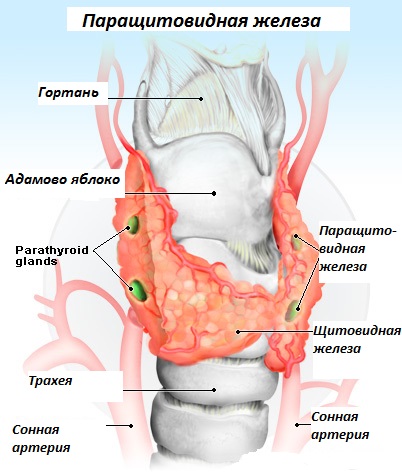
Рисунок 1. Строение паращитовидной железы
Гипопаратиреоз может появиться в результате:
- удаления или повреждения паращитовидных желез;
- неспособности этих желез должным образом функционировать при рождении (врожденная форма);
- возникновения заболевания в результате других заболеваний.
Самая популярная причина заболевания — это удаление части или паращитовидных желез полностью. Хирургическое повреждение или удаление является следствием различных процессов, например, неправильное удаление опухоли (захват большего участка ткани, чем необходимо) приводит, как следствие, к гипопаратиреозу.
Хирургическое лечение рака щитовидной железы или зоба также может быть фактором риска. Обычно такой гипопаратиреоз является временным, функция железы со временем восстанавливается, но это занимает от месяцев до нескольких лет. В редких случаях заболевание связано с лучевой терапией шеи, а также с аутоиммунными расстройствами. Эти расстройства возникают, когда естественные защитные силы организма (антитела, лимфоциты) начинают атаковать здоровые клетки по различным, не всегда известным, причинам.
Этот вид заболевания называется аутоиммунным гипопаратиреозом и развивается, когда собственная иммунная система атакует паращитовидную железу. Аутоиммунный гипопаратиреоз может быть частью аутоиммунного синдрома, приводящего к повреждению внутренних органов или обособленному повреждению паращитовидной железы.
Врожденный гипопаратиреоз диагностируется у детей, рожденных без паращитовидной железы или с аномальной дисфункцией этого органа. Его симптомы диагностируются в первые месяцы жизни ребенка, и могут быть переходными или постоянными. В некоторых случаях врожденный гипопаратиреоз называют идиопатическим, поскольку точная его причина не может быть установлена.
Гипопаратиреоз также может быть вызван слишком высоким уровнем магния. Происходит это, когда магний активирует белок CASR в паращитовидных клетках и тормозит секрецию паратгормона. Это состояние называется гипермагнеземия. Оно появляется при нарушении функции почек, когда магний принимается для лечения, например, при токолитической терапии у женщин (для профилактики преждевременных родов).
Симптомы гипопаратиреоза:
- покалывание или жжение (парестезия) в кончиках пальцев рук, ног и в области губ;
- мышечные боли или судороги ног, живота или лица;
- подергивание, спазмы мышц, особенно вокруг рта, а также спазмы рук и горла;
- усталость или слабость;
- болезненные менструации;
- потеря волос (например, истончение бровей);
- сухая, огрубевшая кожа, хрупкие ногти;
- мигрени, депрессии, перепады настроения, проблемы с памятью.
Симптомы могут проявляться легко или быть крайне тяжелыми. Иногда после судорог и спазмов больной теряет сознание.
- острая — состояние трудно компенсируется, часто возникают тяжелые приступы судорог;
- хроническая — нечастые приступы провоцируются инфекциями, физической нагрузкой, нервным перенапряжением, менструацией, психологической травмой). Обострения гипопаратиреоза обычно возникают весной и осенью. Адекватное лечение позволяет добиться длительной ремиссии.
- латентная (скрытая) – внешние проявления отсутствуют, обнаруживается только при проведении специального обследования.
Симптомы гипопаратиреоза
Основное клиническое проявление гипопаратиреоза — судорожный (тетанический) синдром. Усиление нервно-мышечной возбудимости при недостаточной секреции паратгормона приводит к судорогам — сильным мышечным сокращениям, сопровождающимся болью.
Приступу судорог может предшествовать чувство онемения, скованности мышц, «ползания мурашек» над верхней губой, по пальцам рук и ног, покалывание, похолодание конечностей. После предвестников появляются судороги отдельных групп мышц, симметрично расположенных с обеих сторон (обычно мышц рук, затем — мышц ног). Иногда затрагиваются мышцы лица, реже мышцы тела и внутренних органов.
В зависимости от сведенных судорогой мышц развиваются характерные проявления со стороны соответствующих органов.
Судорожный синдром при гипопаратиреозе проявляется спазмом мышц:
При длительном низком уровне Ca в крови у пациентов с гипопаратиреозом отмечаются изменения психики: снижение интеллекта, памяти, неврозы, эмоциональная лабильность (депрессия, тоска), расстройство сна.
Хроническое течение гипопаратиреоза приводит к трофическим нарушениям. Характерны шелушение, сухость и изменение пигментации кожи, ломкость ногтей, появление на коже везикул с серозным содержимым, экзема, грибковые заболевания. Отмечается нарушение роста волос, частичное или полное облысение, раннее поседение. Повреждается ткань зубов: у детей нарушается формирование зубов, обнаруживаются участки гипоплазии эмали; у пациентов всех возрастных групп — повреждение эмали зубов, развитие кариеса. У детей также наблюдается отставание в росте.
При длительном гипопаратиреозе возможно развитие катаракты (помутнения хрусталика со снижением остроты зрения и развитием слепоты). При латентном течении заболевания спазмы мышц могут возникать при острых инфекциях, интоксикации, беременности, недостаточности витаминов.
Гипопаратиреоз у детей и взрослых иногда проявляется после проведения хирургических операций на щитовидной железе либо после оперативных вмешательств на других органах шеи, при которых могут повреждаться паращитовидные железы. Послеоперационный гипопаратиреоз, как правило, развивается у больного, которому из-за онкологического заболевания полностью удаляется щитовидная железа.
Осложнения
Если в крови человека резко снижается уровень кальция, то следствием этого явления может стать развитие гипокальциемического криза. Развитие судорожного приступа происходит спонтанно или под воздействием раздражителей. При судорогах конечностей отмечается болезненность, а бронхоспазм и ларингоспазм могут быть опасными для жизни пациента, так как отмечаются резкие нарушения дыхания. Особенно опасны такие явления для детей.
Некоторые явления при гипопаратиреозе являются необратимыми. В данном случае речь идет о кальцификации тканей мозга, иных органов, а также о катаракте.
Перечень основных и дополнительных диагностических мероприятий
Классификация
Клиническая классификация [2]:
1. Врожденный гипопаратиреоз – (внутриутробное недоразвитие паращитовидных желез) — встречается при синдроме Ди Джорджи, характеризуется нарушением развития паращитовидных желез, аплазией тимуса и врожденными пороками сердца
2. Послеоперационный гипопаратиреоз – развивается в результате хирургического вмешательства на щитовидной железе или других органах шеи с повреждением паращитовидных желез, обычно возникает после полного удаления щитовидной железы (тиреоидэктомия);
3. Посттравматический гипопаратиреоз развивается в результате:
4. Аутоиммунный гипопаратиреоз встречается при полигландулярной аутоиммунной болезни.
5. Идиопатический гипопаратиреоз изолированный обычно бывает спорадическим, реже — семейным заболеванием с аутосомно-рецессивным или аутосомно-доминантным наследованием. Болезнь может начинаться в любом возрасте. Аутоантитела к ПТГ отсутствуют. Изолированный идиопатический гипопаратиреоз обусловлен дефектами синтеза или секреции ПТГ. По крайней мере один из вариантов заболевания обусловлен нарушением процессинга проПТГ.
6. Псевдогипопаратиреоз — синдром Олбрайта: редкое наследственное заболевание костной системы, имитирующее гипопаратиреоз и характеризующееся нарушением обмена кальция и фосфора; часто сопровождается задержкой умственного и физического развития.
По течению:
острая стадия – состояние трудно компенсируется, часто возникают тяжелые приступы судорог;
хроническая стадия – нечастые приступы провоцируются инфекциями, физической нагрузкой, нервным перенапряжением, менструацией, психологической травмой. Обострения гипопаратиреоза обычно возникают весной и осенью. Адекватное лечение позволяет добиться длительной ремиссии.
латентная (скрытая) стадия – внешние проявления отсутствуют, обнаруживаются нарушения на биохимическом уровне и при проведении специального обследования.
У некоторых пациентов встречается делеция короткого плеча хромосомы 10, обозначенная как синдром Ди Джорджи II типа [19]. Вероятно, за это расстройство ответственна делеция гена, кодирующего актин-связывающий белок небулин (NEBL) (табл. 1) [34], но как дефицит NEBL сказывается на развитии гипопаратиреоза, пока неясно.
Другие причины гипопаратиреоза
Клинические проявления гипопаратиреоза крайне разнообразны и могут возникать со стороны различных органов и систем (рис. 4). Классические симптомы гипопаратиреоза — это повышение нервно-мышечной проводимости вследствие гипокальциемии. Другие проявления могут быть вызваны эпизодами гиперкальциемии и гиперфосфатемии (например, внескелетные кальцификаты), но происхождение некоторых симптомов (например, психических) пока недостаточно понятно [2].
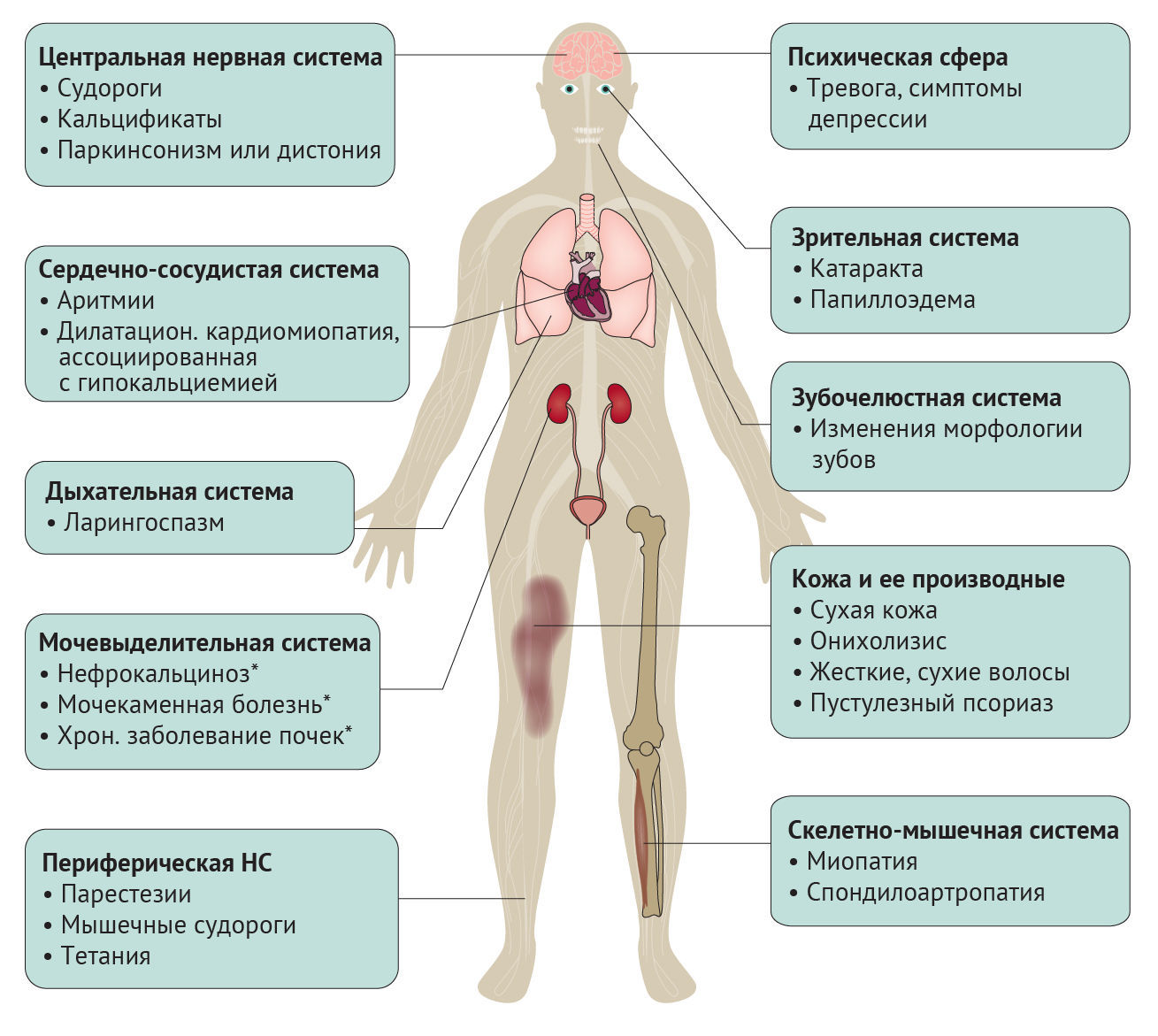
Центральная нервная система. При тяжелой гипокальциемии возможно развитие фокальных или генерализованных (тонико-клонического типа) судорожных приступов. Хотя ранее у пациентов с гипопаратиреозом часто развивались судороги, в двух недавних исследованиях они отмечаются лишь у 4–8 % пациентов [13, 85]. Возможными объяснениями могут быть как систематическая ошибка отбора в ранних исследованиях, так и лучших контроль уровней сывороточного кальция в последующих исследованиях.
Для подтверждения клинического диагноза гипопаратиреоза необходимы биохимические исследования. Комбинация сывороточных уровней альбумина или ионизированного кальция ниже нормального уровня ( Модуль 2 | Измерение уровней ПТГ в сыворотке крови
На аутопсии у больных Гипопаратиреозом обнаруживают атрофические и дистрофические изменения в клетках паращитовидных желез, очаги воспалительных инфильтратов. Число клеток резко уменьшено, иногда эпителиальные клетки желез замещаются жировой тканью. В некоторых случаях железы остаются неизмененными.
Наиболее характерным симптомокомплексом в клинике Гипопаратиреоза является тетания, проявляющаяся приступами тонических судорог (см.). Судороги могут возникать спонтанно, а также под влиянием механических, термических и других раздражителей. Выраженность симптомов зависит от степени функциональной недостаточности паращитовидных желез.
Различают явную и скрытую форму Г.
Скрытая форма Гипопаратиреоза протекает без спонтанных приступов судорог; больные жалуются на парестезии, похолодание конечностей, ощущение «ползания мурашек». Механические, термические и болевые раздражения, гипервентиляция легких, интоксикация, инфекции могут вызвать переход скрытой формы в явную.
- Кальция хлорид (регулятор кальциево-фосфорного обмена). Режим дозирования: в/в, струйно, медленно, от 10 до 50 мл 10% раствора, 2-3 раза в сутки.
- Кальция глюконат (препарат, восполняющий дефицит ионов кальция). Режим дозирования: внутрь, 1-2 г/сут. после еды.
- Паратиреоидин (регулятор кальциевого обмена). Режим дозирования: в/м, в дозе 40-100 ЕД (2-5 мл) 1 раз в сутки.
- Оксидевит (регулятор кальциево-фосфорного обмена). Режим дозирования: внутрь, 2-4 мкг на 2 приема, поддерживающая доза 0,5-1 мкг/сут.
- Определение уровня кальция в крови и моче (снижение содержания кальция в крови и моче).
- Определение уровня фосфора в крови и моче (повышение содержания фосфатов в крови и понижение в моче).
- Определение уровня паратиреоидного гормона в крови (снижение уровня паратиреоидного гормона).
- препараты кальция — 1–2 г кальция в сутки («Глюконат кальция», «Карбонат кальция»);
- витамин D («Кальциферол», «Кальцитриол»).
Показана диета, богатая солями кальция и магния (молоко, молочные продукты, овощи, фрукты) с ограничением фосфора (мясо).
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.

- Кальция хлорид (регулятор кальциево-фосфорного обмена). Режим дозирования: в/в, струйно, медленно, от 10 до 50 мл 10% раствора, 2-3 раза в сутки.
- Кальция глюконат (препарат, восполняющий дефицит ионов кальция). Режим дозирования: внутрь, 1-2 г/сут. после еды.
- Паратиреоидин (регулятор кальциевого обмена). Режим дозирования: в/м, в дозе 40-100 ЕД (2-5 мл) 1 раз в сутки.
- Оксидевит (регулятор кальциево-фосфорного обмена). Режим дозирования: внутрь, 2-4 мкг на 2 приема, поддерживающая доза 0,5-1 мкг/сут.
Кроме внутривенного введения растворов, возможен пероральный прием лекарств. Кроме кальция, часто назначают препараты, содержащие экстракт паращитовидной железы. Они позволяют поддержать естественный контроль уровня кальция в крови — то есть выполняют функцию эндогенного паратгормона. Подобные лекарства всегда назначают на фоне терапии солями кальция.
Диагностика
При наличии выраженных симптомов, специфическая диагностика проводится только для подтверждения диагноза. В большинстве случаев сбора анамнеза и проведения внешнего осмотра достаточно для подтверждения гипопаратиреоза. То есть в первую очередь нужно обратиться к врачу. Физикальный осмотр позволяет выявить повышенную нервно-мышечную возбудимость. А описанные пациентом тетанические судороги однозначно свидетельствуют в пользу гипопаратиреоза.
Для выявления уровня минеральных веществ и гормонов назначают лабораторные исследования (анализы крови). Могут назначить рентгенограмму (для выявления остеосклероза), МРТ (при подозрении на кальцификацию). Для диагностики скрытой формы предусмотрены специальные пробы.
Появляются воспалительные процессы в слизистой оболочке глаз (конъюнктивит, кератит, блефарит), достаточно часто развивается катаракта.
Диагностика Гипопаратиреоза:
Острая и хроническая формы гипопаратиреоза называются явными, так как в обоих случаях у больных будут наблюдаться симптомы данного заболевания, только выраженные в разной степени.
Диагностика явных форм несложна, потому что в ее основе лежит наличие характерных симптомов (в первую очередь судороги).
Диагноз ставится на основании следующих данных:
Латентную форму гипопаратиреоза крайне сложно выделить, так как отсутствуют характерные симптомы, поэтому для диагностики используют специальный пробы или симптомы.
Поддерживающая терапия заключается в постоянном, пожизненном применении препаратов солей кальция вместе с витамином Д. Лечащий врач на основании показаний лабораторных исследований осуществляет дозировку этих препаратов.
Основные положения в лечении гипопаратиреоза
Лечение гипопаратиреоза основано на снижении гипокальциемического криза, следствием которого является тетания (судорожные приступы вследствие недостатка кальция).
Лечение острой формы заболевания проводится в стационарном отделении. С целью купирования приступов назначается внутривенное вливание раствора глюконата кальция или «Кальцитриол». Кроме этого назначают медикаменты со спазмолитическим и седативным действием. Лечение гипопаратиреоза проводится на протяжении всей жизни больного в виде поддерживающей терапии.
Поддерживающая терапия заключается в постоянном, пожизненном применении препаратов солей кальция вместе с витамином Д. Лечащий врач на основании показаний лабораторных исследований осуществляет дозировку этих препаратов.
Также больным необходимо придерживаться определенной диеты. Нужно увеличить в рационе продукты богатые кальцием и убрать продукты, содержащие много фосфора.
Существует еще одна возможность лечения гипопаратиреоза – трансплантация паращитовидных желез. Этот способ позволяет полностью вылечить заболевание. Это новый вид лечения, и его единственный недостаток проявляется в дороговизне и не очень большом количестве трансплантатов.
Прогноз лечения положительный. При соблюдении всех рекомендаций состояние больного остается удовлетворительным.








