Так, сахарный диабет зачастую сопровождается атеросклеротическим повреждением поджелудочной железы.
 Гипоталамо-гипофизарная система связывает эндокринную систему с нервной.
Гипоталамо-гипофизарная система связывает эндокринную систему с нервной.
Она регулирует в организме синтез гормонов, необходимых для корректной работы органов.
Нарушение функций гипоталамо-гипофизарной системы приводит к патологиям со стороны внутренних органов и даже может стать причиной смерти.
Существенный вклад в изучение морфологии, физиологии и патологии Гипоталамо-гипофизарной системы внесли отечественные ученые Н. М. Иценко, Л. Я. Пинес, Н. И. Гращенков и зарубежные исследователи С. Рамон-и-Кахаль, X. Кушинг, Гревинг (R. Greving), Шаррер (Е. Scharrer), Сентаготаи (J. Szentagothai) и др.
Гипоталамо-гипофизарная система — функциональный комплекс, состоящий из гипоталамической области промежуточного мозга и гипофиза.
Существенный вклад в изучение морфологии, физиологии и патологии Гипоталамо-гипофизарной системы внесли отечественные ученые Н. М. Иценко, Л. Я. Пинес, Н. И. Гращенков и зарубежные исследователи С. Рамон-и-Кахаль, X. Кушинг, Гревинг (R. Greving), Шаррер (Е. Scharrer), Сентаготаи (J. Szentagothai) и др.
Гипоталамо-гипофизарная система образована двумя генетически различными частями — гипоталамусом (см.) и гипофизом (см.).
С возрастом наблюдаются инволюционные изменения, выражающиеся уменьшением числа нейросекреторных клеток гипоталамуса и гипофиза, их частичным пикнозом (см.), изменением распределения тигроидного вещества, различными изменениями нервных клеток, что приводит к снижению секреторной активности.
По мнению некоторых авторов, главными структурными и функциональными компонентамиГипоталамо-гипофизарной системы являются два рода нервных клеток: нейросекреторные — вырабатывающие пептиды (пептидергические нейроны) и клетки, секретирующие моноамины (моноаминергические нейроны). Нейросекреторные клетки, продуцирующие пептидные нейро-гормоны, образуют крупноклеточные ядра: надзрительное (nucleus supraopticus), околожелудочковое (nucleus paraventricularis) и заднее (nucleus post.) ядра.
Благодаря большому скоплению окончаний аксонов и капилляров в нейрогипофизе эта часть гипоталамо-гипофизарной нейросекреторной системы получила название нейрогемального органа.
Общим морфо-функциональным признаком всех отделов нейрогипофиза является то, что в них на многочисленных капиллярах оканчиваются терминали нейросекреторных пептидергических, адренергических и, по мнению некоторых исследователей, также и холинергических волокон. Глиальная строма нейрогипофиза представлена питуицитами (клетки нейроглии), обеспечивающими трофику нервных волокон и их терминалей; описана способность этих клеток к фагоцитозу, в частности отмечено поглощение этими клетками продуктов метаболизма.
Кровообращение Гипоталамо-гипофизарной системы представлено богатой сетью капилляров, образующейся за счет передней и задней гипофизарных артерий из системы артериального круга мозга (см. Гипофиз).
Рассмотренное единство комплекса гипоталамус — гипофиз ярко проявляется при его патологии. Это выражается в трудности дифференцировки локализации патологических процессов (в гипоталамусе или в гипофизе).
Гипоталамо-нейрогипофизарная связь устанавливается благодаря взаимодействию аксонов (отростков) нейросекреторных клеток крупных ядер гипоталамуса и задней долей гипофиза через гипофизарную ножку. Физиология нейрогипофиза отличается от таковой передней доли: в этой области не продуцируются гормоны гипоталамуса, а накапливаются, после чего попадают в кровоток.
Гипоталамус и нейрогипофиз
Гипоталамо-нейрогипофизарная связь устанавливается благодаря взаимодействию аксонов (отростков) нейросекреторных клеток крупных ядер гипоталамуса и задней долей гипофиза через гипофизарную ножку. Физиология нейрогипофиза отличается от таковой передней доли: в этой области не продуцируются гормоны гипоталамуса, а накапливаются, после чего попадают в кровоток.
Действием этого гормона обусловлена физиология выведения воды почками (его еще называет антидиуретическим). Отсутствие или недостаточное продуцирование вазопрессина ведет к развитию редкого серьезного заболевания – несахарного диабета, который характеризуется выделением больным 15–20 л мочи ежесуточно и повышенной жаждой. Пожизненная терапия предполагает прием аналога вазопрессина.
Кроме того, он отвечает за повышение артериального давления, тонус гладких мышц внутренних органов, обладает кровоостанавливающим эффектом.
Известны случаи, когда благодаря синтетическому препарату вазопрессина восстанавливалась память у страдавших амнезией после травм. Введенный в малых дозах, он ускоряет выработку новых умений и навыков, улучшает воспроизведение информации.
Нейроны паравентрикулярных ядер отвечают за продуцирование окситоцина, который имеет ключевое значение в родовой деятельности, сокращая матку, и в период грудного вскармливания, способствуя транспорту молока.
К гонадотропинам, которые обеспечивают репродуктивные процессы, относятся лютеинизирующий и фолликулостимулирующий гормоны.
В основном, регуляция внутри эндокринной системы осуществляется посредством гормональных и нейрогормональных механизмов. Высшим центром нейрогормонального управления, который осуществляет переключение регуляции с нервной системы на эндокринную, является гипоталамо-гипофизарная система. Она включает в себя гипоталамус – один из отделов промежуточного мозга и гипофиз – эндокринную железу, которая локализуется в головном мозге.
В гипоталамо-гипофизарном структурно-функциональном объединении различают две относительно самостоятельные системы. Первая система состоит из супраоптическогоипаравентрикулярного ядер гипоталамуса, которые связаны с гипофизом гипоталамо-гипофизарным нервным трактом.
Вторая система состоит из гипофизотропной зоны гипоталамуса, которая связана с гипофизом венозной сосудистой сетью. В гипофизотропной зоне гипоталамуса синтезируются нейрогормоны, которые называют рилизинг-факторами.
Нейрогормон — это специфические биологически активные вещества, которые вырабатываются нервными клетками и оказывают регулирующее влияние на функции клеток-мишеней вдали от места своего образования.
Через воротную венозную сосудистую сеть нейрогормоны поступают в гипофиз, где оказывают регулирующее влияние на его гормонообразовательную функцию.
Выделяют две группы рилизинг-факторов: либерины и статины.
Либерины стимулируют синтез и секрецию гормонов гипофиза. К ним относятся:
3) гонадолиберины — люлиберин (рилизинг-фактор лютеинизирующего гормона) и фолиберин (рилизинг-фактор фолликулостимулирующего гормона),
Статины угнетают образование и выделение гормонов гипофиза. К ним относятся:
Нейрогормональная регуляция гормонообразовательной функции осуществляется автоматически по кибернетическому принципу обратной связи. При избытке эффекторного гормона в крови тормозится синтез и выделение либеринов, а статинов — активируется. В случае недостатка эффекторного гормона, наоборот, инкреция активаторов увеличивается, а ингибиторов – снижается.
Анатомически в гипофизе выделяют переднюю, среднюю (промежуточную) и заднюю доли. Промежуточная доля гипофиза у человека слабо выражена. Вместе с передней долей они функционально объединяются в аденогипофиз.
В передней доле гипофиза синтезируется две группы гормонов белково-пептидной природы — тропные и эффекторные.
Тропные гормоны передней доли гипофиза – тиротропный (тиротропин), адренокортикотропный (кортикотропин) и гонадотропные (гонадотропины), регулируют секреторную функцию других эндокринных желез.
Тиротропныйгормон (ТТГ) стимулирует деятельность щитовидной железы. Адренокортикотропныйгормон (АКТГ) стимулирует деятельность коры надпочечников.
К гонадотропинам, которые обеспечивают репродуктивные процессы, относятся лютеинизирующий и фолликулостимулирующий гормоны.
Лютеинизирующийгормон (ЛГ) является ключевым для выработки мужских и женских половых гормонов. У женщин он также стимулирует овуляцию – выход женских половых клеток (яйцеклеток) из яичника. Фолликулостимулирующийгормон (ФСГ) у мужчин стимулирует разрастание сперматогенного эпителия и активирует сперматогенез. У женщин ФСГ стимулирует рост и развитие фолликулов яичников.
Физиологические эффекты гонадотропинов связаны с их стимулирующим действием на половые железы. Поэтому при поражении аденогипофиза наблюдается атрофия половых желез.
Эффекторныегормоны передней доли гипофиза – соматотропный (соматотропин, гормон роста), пролактин и липотропины, непосредственно влияют на исполнительные органы (эффекторные органы) и клетки-мишени.
Соматотропный гормон (СТГ):
1) стимулирует развитие мягких тканей организма, а также линейный рост трубчатых костей,
2) оказывает прямое анаболическое влияние на белковый обмен (стимулирует транспорт аминокислот в клетки, а также биосинтез белка из аминокислот),
3) в физиологических концентрациях повышает уровень глюкозы в крови,
4) стимулирует липолиз (расщепление жиров) и мобилизацию жира из депо.
Избыточное образование и выделение СТГ у детей приводит к развитию гигантизма, который проявляется в пропорциональном увеличении размеров тела. У взрослых избыток СТГ приводит к акромегалии — неравномерному разрастанию костей скелета, а также к спланхомегалии — разрастанию внутренних органов.
Недостаточная внутренняя секреция СТГ у детей вызывает гипофизарный нанизм (карликовость), который проявляется в задержке физического, а также полового развития.
Основной физиологический эффект пролактина у мужчин — стимуляция деятельности простаты и семенников. У женщин он стимулирует образование молока грудными железами во время лактации,
Основным физиологическим эффектом липотропинов является прямое жиромобилизующее и липолитическое действие.
В промежуточной доле гипофиза продуцируется эффекторный меланоцитстимулирующий гормон (МСГ, меланотропин). Основной физиологический эффект МСГ — активация пигментного обмена в клетках.
У человека меланотропин вырабатывается в небольших количествах и, поэтому, не играет существенной роли в пигментном обмене. Его значение возрастает у животных, покрытых шерстью, а также у существ, способных изменять окраску покровов тела (хамелеон, осьминог, некоторые виды рыб).
Клетки задней доли гипофиза (нейрогипофиз) не синтезируют гормоны. Они выполняют функцию депо окситоцина и вазопрессина, которые продуцируются нейронами супраоптического и паравентрикулярного ядер гипоталамуса.
Основные физиологические эффекты окситоцина:
1) стимулирует сокращение гладкой мускулатуры матки,
2) стимулирует сокращение миоэпителиальных клеток грудных желез, повышая выделение молока во время кормления грудного ребенка.
Поступление окситоцина в кровь увеличивается при беременности, особенно перед родами, и в период лактации.
Основные физиологические эффекты вазопрессина (антидиуретический гормон, АДГ):
1) в больших концентрациях повышает артериальное давление за счет сокращения гладкой мускулатуры артериол,
2) уменьшает выделение мочи (диурез) за счет снижения реабсорбции воды в почках.
Синтез АДГ в гипоталамусе и выделение его из задней доли гипофиза возрастает:
1) при гиповолемии — уменьшении объема циркулирующей крови,
2) при гиперосмии – увеличении осмотического давления плазмы крови,
3) при переживании боли, повышении психоэмоционального напряжения и стрессах.
Рис. 2. Регуляция активности эндокринных желез центральной нервной системой при участии гипоталамуса и гипофиза:
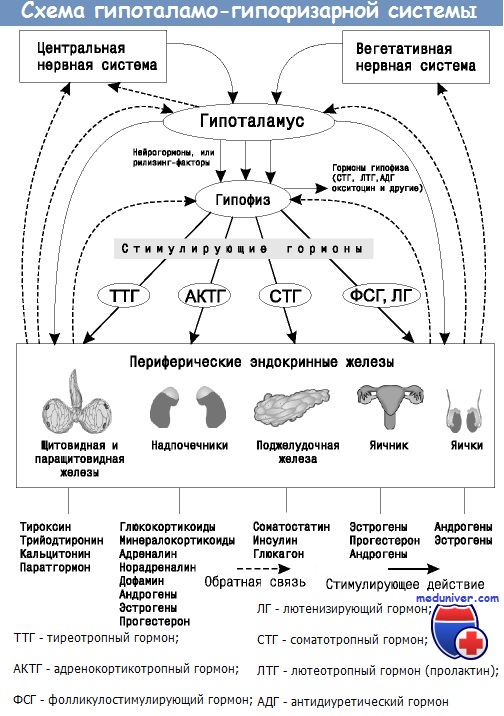
Гипоталамо-гипофизарная система, её гормоны
Единство нервной и гормональной регуляции в организме обеспечивается тесной анатомической и функциональной связью гипоталамуса и гипофиза.
Гипоталамо-гипофизарная система определяет состояние и функционирование большей части эндокринной системы либо через эндокринные оси: гипоталамус -> гипофиз -> периферические железы (щитовидная, надпочечники, семенники либо яичники), либо через АНС: гипоталамус -> центры АНС ствола и спинного мозга -> ганглии АНС -> эндокринные железы и их сосуды.
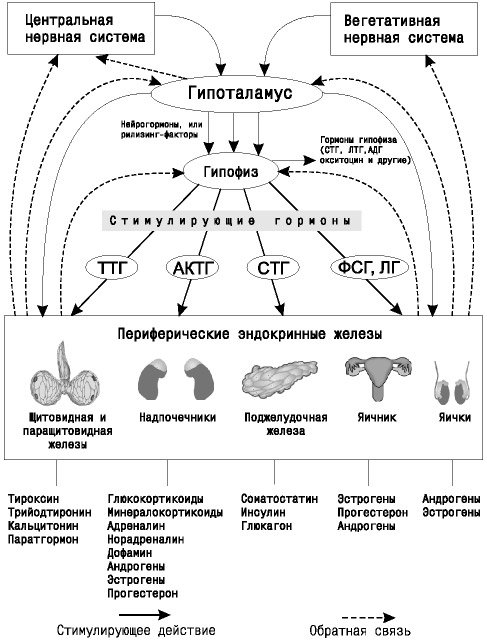
Рис. Схема гипоталамо-гипофизарной системы
Функции гипоталамо-гипофизарной системы
Часть промежуточного мозга — гипоталамус — и отходящий от его основания гипофиз анатомически и функционально составляют единое целое — гипоталамо-гипофизарную эндокринную систему (рис. 1).
Нейроэндокринные системы гипоталамуса:
- Гипоталамо-экстрагипоталамическая система
- Гипоталамо-аденогипофизарная система
- Гипоталамо-среднегипофизарная система
- Гиноталамо-нейрогипофизарная система
Нейросекреторные клетки гипоталамуса синтезируют нейропептиды, которые поступают в переднюю и заднюю доли гипофиза. Нейропептиды, влияющие на клетки передней доли гипофиза, называются рилизинг-факторами, а задней — нейрогормонами (вазопрессин и окситоцин).
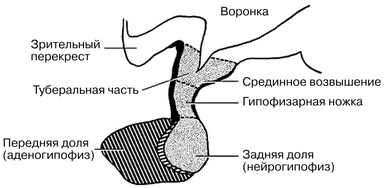
Рис. 1. Анатомические взаимоотношения гипоталамуса и ножки гипофиза
Точечная штриховка — срединное возвышение и задняя доля гипофиза (нейрогипофиз); имеют нейтральное происхождение и фактически являются частью гипоталамуса; косая штриховка — эпителиальная часть гипофиза (аденогипофиз); развивается из эктодермы ротовой бухты. Роль гипоталамо-гипофизарной системы для эндокринной регуляции функций организма столь велика, что ее иногда называют «президентом эндокринного общества»»
С функциональной точки зрения рилизинг-факторы разделяют на либерины (рилизинг-факторы, способствующие усилению синтеза и секреции соответствующего гормона в эндокринных клетках передней доли гипофиза) и статины (рилизинг-факторы, подавляющие синтез и секрецию гормонов в клетках-мишенях). К гипоталамическим либеринам относятся соматолиберин, гонадолиберин, тиреолиберин и кортиколиберин, а статины представлены соматостатином и пролактиностатином (рис. 2).
Все железы внутренней секреции функционируют по принципу плюс-минус взаимодействие или по принципу прямой (положительной) и обратной (отрицательной) связи. Физиологическая суть этого взаимодействия заключается в обеспечении возможности саморегуляции и нормализации гормонального баланса организма. Рассмотрим это на рис. 3.
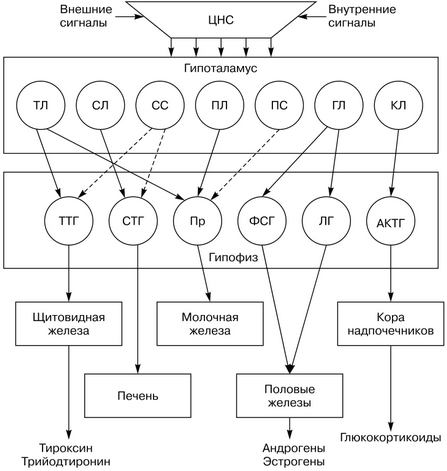
Рис. 2. Регуляция активности эндокринных желез центральной нервной системой при участии гипоталамуса и гипофиза:
ТЛ — тиреолиберин; СП — соматолиберин; СС — соматостатин; ПЛ — пролактолиберин; ПС — пролактостатин; ГЛ — гонадолиберин; КЛ — кортиколиберин; ТТГ — тиреотропный гормон: СТГ — соматотропный гормон (гормон роста): Пр — пролактин; ФСГ — фолликулостимулирующий гормон: ЛГ — лютеинизирующий гормон; АКТГ — адренокортикотропный гормон. Сплошными стрелками обозначено активирующее, пунктирными — ингибирующее влияние
Рис. 3. Схема регуляции функций желез внутренней секреции: > прямая связь > обратная связь
Нейросекреты гипоталамуса, воздействуя на клетки гипофиза, регулируют выделение гонадотропных гормонов (прямая связь). Если ФСГ, ЛГ и ЛТГ выделяются в избыточном количестве, то повышение концентрации гормона в крови тормозит нейросекреторную функцию клеток гипоталамуса (обратная связь). В свою очередь, гонадотропины регулируют выделение половыми железами половых гормонов (прямая связь). При высоком титре половых гормонов (обратная связь) тормозится секреция гонадотропинов.
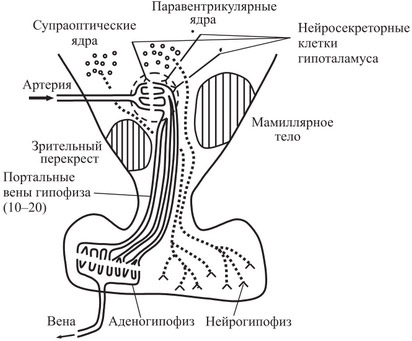
Рис. Гипоталамо-гипофизарная система
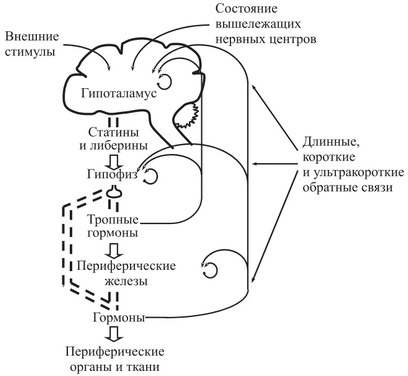
Рис. Прямые и обратные связи системы гипоталамус-гипофиз-периферические железы
Основной причины гипоталамо-гипофизарных заболеваний — нарушение взаимосвязи ЦНС, гипоталамуса, гипофиза и периферических желёз внутренней секреции. Для выбора эффективных методов лечения необходимо установить, на каком уровне произошло расстройство взаимосвязи в системе гормональной регуляции.
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Стимуляцию секреции тропинов аденогипофиза осуществляют следующие гормоны гипоталамуса:
- кортикотропин-рилизинг гормон (КРГ);
- тиреотропин-рилизинг гормон (ТРГ);
- гонадотропин-рилизинг гормон (ГРГ);
- пролактин-рилизинг гормон (ПРГ);
- соматотропин-рилизинг гормон (СТРГ);
- меланотропин-рилизинг гормон. Блокаторы секреции гипофизарных гормонов включают:
- соматостатин;
- гонадотропин-рилизингингибирующий гормон (ГРИГ);
- пролактин-рилизингингибирующий гормон (ПРИГ);
- меланостатин.
Гипофиз выделяет гормоны с широким спектром действия.
Гипофизарные гормоны могут образовываться и в других тканях организма, в основном при злокачественных и доброкачественных опухолях. Опухоли различных органов способны секретировать АКТГ, АДГ, пролактин, ТТГ, СТГ и др.
Регуляция секреции гормонов гипоталамуса и гипофиза
Нарушение секреции гормонов гипоталамуса и гипофиза
В основе нарушений синтеза и секреции гормонов гипоталамуса и гипофиза лежит действие следующих патогенетических механизмов.
- Нарушение соотношений нейромедиаторов в ЦНС.
- Местные нарушения синтеза гормонов, изменение их свойств и реакции клеток на действие гормонов в гипоталамусе и гипофизе.
- Патологические изменения рецепторов гормонов клеток гипофиза.
- Расстройства функций периферических желёз внутренней секреции и их рецепторов.
- Патологическая резистентность (ареактивность) клеток-мишеней к действию гормонов.
Основной причины гипоталамо-гипофизарных заболеваний — нарушение взаимосвязи ЦНС, гипоталамуса, гипофиза и периферических желёз внутренней секреции. Для выбора эффективных методов лечения необходимо установить, на каком уровне произошло расстройство взаимосвязи в системе гормональной регуляции.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
· Гонадолиберин – стимулирует выработку в гипофизе гонадотропных гормонов.
Гипоталамо-гипофизарная система — морфофункциональное объединение структур гипоталамуса и гипофиза, принимающих участие в регуляции основных вегетативных функций организма.
Гипоталамус представляет собой образование из нервной ткани, расположенное в головном мозге. В гипоталамусе содержится огромное число отдельных групп нервных клетках, которые называются ядрами. Общее число ядер около 150.
Гипоталамус имеет большое количество связей с различными участками нервной системы и выполняет множество функций, которые до конца еще не изучены, так же, как и не известно, назначение многих его ядер. Сейчас гипоталамус рассматривают не только как центр регуляции работы вегетативной нервной системы, температуры тела, но и как эндокринныый орган.
Эндокринная функция гипоталамуса тесно связана с работой нижнего мозгового придатка – гипофиза. В клетках и ядрах гипоталамуса выделяются:
· Гипоталамические гормоны – либерины и статины, которые регулируют гормонпродуцирующую функцию гипофиза.
· Тиреолиберин – стимулирует выработку тиротропина в гипофизе.
· Гонадолиберин – стимулирует выработку в гипофизе гонадотропных гормонов.
· Кортиколиберин – стимулирует выработку в гипофизе кортикотропина.
· Соматолиберин – стимулирует выработку в гипофизе гормона роста – соматотропина.
· Соматостатин – угнетает выработку в гипофизе гормона роста.
Гормоны, которые производит передняя доля гипофиза:
· Пролактин. Этот гормон стимулирует лактацию (образование материнского молока в молочных железах).
· Соматотропин или гормон роста – регулирует рост и участвует в обмене веществ.
· Гонадотропины – лютеинизирующий и фолликулостимулирующий гормоны. Они контролируют половые функции у мужчин и женщин.
· Тиротропин. Тиротропный гормон регулирует работу щитовидной железы.
· Адренокортикотропин. Адренокортикотропный гормон стимулирует выработку глюкокортикоидных гормонов корой надпочечников.
Передняя доля гипофиза или аденогипофиз регулирует, таким образом, работу трех желез-мишеней.
При недостаточности или удалении желез-мишеней, возрастает концентрация регулирующего гормона, так как организм пытается восстановить нормальный уровень гормонов. В этом случае возникают состояния недостаточности функции желез при избыточной продукции стимулирующих гормонов гипофиза.
При недостаточности функции половых желез возникает первичный гипергонадотропный гипогонадизм (недостаточность функции половых желез при избыточном уровне фоллитропина и лютропина).
При недостаточности коры надпочечников возникает адиссонова болезнь (недостаточность гормонов коры надпочечников при избыточном уровне адренокортикотропина).
При недостаточности функции щитовидной железы возникает первичный гипотироз (недостаточность гормонов щитовидной железы при избыточном уровне тиротропина).
Если же разрушен или удален сам гипофиз – исчезает его тропная (стимулирующая) функция и тропные гормоны не вырабатываются. В этом случае из-за отсутствия стимулирующего действия тропных гормонов гипофиза возникают: Вторичный гипогонадотропный гипогонадизм. Вторичная надпочечниковая недостаточность. Вторичный гипотироз. При этом исчезают также пролактин и гормон роста, и их действие. Выработка же окситоцина и вазопрессина не нарушается, поскольку их производит гипоталамус.
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
У здоровых женщин правильное развитие доминантного фолликула вызывает:
Основой репродуктивной системы женщины является ось гипоталамус — гипофиз — яичник, правильное функционирование которой обеспечивает созревание полноценной яйцеклетки, адекватную подготовку эндометрия к беременности, трубный транспорт гамет, оплодотворение, имплантацию и сохранение ранней беременности.
Прогестерон стимулирует образование в гипоталамусе ингибитора, устраняющего данное влияние эстрадиола (29, 35). Таким образом исключается возможность пика ЛГ в лютеиновую фазу, что могло бы нарушить созревание когорты фолликулов для следующего менструального цикла (11).
На 12 — 14 день цикла доминантный фолликул отвечает почти за всю продукцию эстрадиола в больших количествах, что вызывает пик ЛГ и ФСГ, являющийся причиной овуляции.
Важное значение для нормальной работы желтого тела имеет пик ФСГ в середине цикла, обеспечивающий индукцию синтеза рецепторов к ЛГ в клетках гранулезы преовуляторного фолликула.
У здоровых женщин правильное развитие доминантного фолликула вызывает:
- адекватную продукцию эстрадиола, обеспечивающую созревание эндометрия и накопление в его эпителии рецепторов к прогестерону и созревание шеечной слизи;
- полноценную овуляцию;
- подготовку рецепторов к ЛГ в гранулезе, долженствующей превратиться в желтое тело.
Таким образом, качество лютеиновой фазы определяется прежде всего процессами, происходящими в первую фазу цикла. По классификации ВОЗ 1976 года все нарушения эндокринной функции яичников делятся на 7 больших групп:
- гипогонадотропная нормопролактинемическая недостаточность;
- нормогонадотропная нормопролактинемическая недостаточность;
- гипергонадотропная недостаточность;
- анатомическая форма аменореи;
- гиперпролактинемии;
- объемные процессы в гипоталамо-гипофизарной области, не меняющие секрецию пролактина (5).
Недостаточность лютеиновой фазы, ановуляция и аменорея как правило являются выражением степени эндокринных нарушений и часто выступают как стадии одной процесса (34).
Поэтому предлагается называть данный вид патологии синдромом гиперандрогении с хронической ановуляцией (19). Со стороны гормональных изменений самыми характерными признаками являются значение отношения ЛГ/ФСГ больше 2 и повышение уровня андрогенов (тестостерона, андростендиона и ДГЭА-С) в периферической крови (17).
Гипоталамо-гипофизарная дисфункция при II типе яичниковой недостаточности является чисто функциональным нарушением, при котором нарушается положительная обратная связь. Этиология синдрома гиперандрогении с хронической ановуляцией до сих пор не известна. Доказано, что важную роль в развитии синдрома играют наследственность, центральные нарушения катехоламинов, психический стресс и ожирение (32).
Важную роль в развитии заболевания придают дисфункции коры надпочечников. У значительной части больных надпочечники очень чувствительны к стимуляции АКТГ. В связи с этим высказана гипотеза о секреции гипофизом специфического гормона, стимулирующего андрогены коры надпочечников с молекулярным весом около 60 000 (32). Часть больных является гетерозиготными носительницами дефекта С-21-гидроксилазы (38).
Кроме того, повышенную продукцию андрогенов клетками теки может вызвать и повышенный уровень инсулина за счет перекрытия специфичности инсулина и локальных факторов роста (3). Следовательно, гирсутизм и гиперандрогения могут быть проявлением глубоких метаболических расстройств.
Для гиперандрогенной недостаточности яичников характерно повышение амплитуды и частоты залпов ЛГ гипофиза (41).
Нарушение развития доминантного фолликула и овуляции при нормогонадотропной недостаточности яичников ведет к развитию НЛФ (23).
Гипофиз — это небольшая шаровидной или овальной формы железа внутренней секреции, расположена в турецком седле и находится непосредственно под головным мозгом. Гипофиз связан с диэнцефальной областью посредством гипофизарной ножки, проходящей через отверстие в складке твердой мозговой оболочки, которая закрывает вход в полость турецкого седла. Далее твердая мозговая оболочка опускается в турецкое седло, сливаясь там с надкостницей и гипофизарной капсулой.
Гипофиз — это небольшая шаровидной или овальной формы железа внутренней секреции, расположена в турецком седле и находится непосредственно под головным мозгом. Гипофиз связан с диэнцефальной областью посредством гипофизарной ножки, проходящей через отверстие в складке твердой мозговой оболочки, которая закрывает вход в полость турецкого седла. Далее твердая мозговая оболочка опускается в турецкое седло, сливаясь там с надкостницей и гипофизарной капсулой.
Гипофиз разделяют на адсногипофиз и нейрогипофиз.
Аденогипофиз включает в себя туберальную часть, дистальную и промежуточную части. К нейрогипофизу относят инфундибулярный отросток, воронку и срединное возвышение (согласно терминологии Международной комиссии по анатомической номенклатуре).
Гистологически аденогипофиз представлен хромофобными, эозинофильными и базофильными клетками, которые при сложных методах окраски подразделяются на более тонкие структуры. С последними связывают секрецию тех или иных тройных гормонов. В то же время существует мнение, что в зависимости от функционального состояния аденогипофиза одни и те же клетки могут продуцировать различные тройные гормоны.
Хромофобные клетки не дифференцированы. Они являются материалом для других, диференцированных, гормональноактивных клеток.
Эозинофильные клетки составляют примерно 30— 35% железистых клеток аденогипофиза. Круглые ядра этих клеток занимают в основном центральное положение. В цитоплазме хорошо выражены митохондрии и сетчатый аппарат Гольджи.
В периферических отделах передней доли гипофиза преобладают базофильные клетки, а в центральных — эозинофильные.
Соотношение клеток различного типа в передней доле гипофиза может зависеть от пола, возраста и функционального состояния железы. У мужчин и женщин преобладают эозинофильпые и базофильные клетки и в меньшем числе у них находят хромофобные и амбофильные клетки.
Все тропные гормоны аденогипофиза оказывают эффект через периферические эндокринные железы, кроме гормона роста (СТГ), оказывающего влияние непосредственно на обмен тканей и клеток организма.
Гормон роста обладает анаболическим действием в отношении белкового обмена, стимулирует рост эпифизарных хрящей, оказывает диабетогенный эффект, а также влияет на жировой и кальциево-фосфорпый обмен. Он обладает выраженной видовой специфичностью. В последнее время доказано, что инскреция гормона роста стимулируется витамином B12, особенно в комбинации с фолиевой кислотой.
Стрессовое воздействие воспринимается корой головного мозга и передается в гипоталамус, где вырабатывается кортикотропин-высвобождающий гормон (CRH), стимулирующий гипофизарные рецепторы. Итогом этого процесса является секреция кортикотропина в плазму, стимуляция кортикотропиновых рецепторов в адреналовой области надпочечников и выброс кортизола в кровь. Воздействие на гипоталамические кортизоловые рецепторы по типу обратной связи приводит к снижению выработки CRH с целью поддержания гомеостаза (рис. 2).
Стрессовое воздействие воспринимается корой головного мозга и передается в гипоталамус, где вырабатывается кортикотропин-высвобождающий гормон (CRH), стимулирующий гипофизарные рецепторы. Итогом этого процесса является секреция кортикотропина в плазму, стимуляция кортикотропиновых рецепторов в адреналовой области надпочечников и выброс кортизола в кровь. Воздействие на гипоталамические кортизоловые рецепторы по типу обратной связи приводит к снижению выработки CRH с целью поддержания гомеостаза (рис. 2).
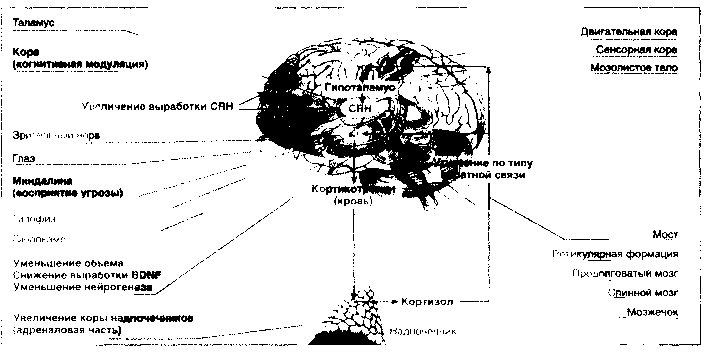
Рис. 2. Гипоталамо-гипофизарно-кортизоловая система при депрессии
Примечание.
Важное значение в патогенезе депрессий, по-видимому, имеют патологические циркадианные колебания содержания кортизола в крови, особенно длительное повышение уровней кортизола в ночное время, когда у здоровых лиц он практически отсутствует. Возможно также, что периферический подъем кортизола в крови лишь отражает центральные нарушения в системе CRH и его патологическую реакцию на длительное стрессовое воздействие.
Стрессорные гормоны, моноамины и нейротрофические факторы могут влиять на циркадианные ритмы, приводя к развитию депрессии (Burke Н. М. et al., 2005; Ramirez-Rodriguez G. et al., 2009).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
· Тиротропин. Тиротропный гормон регулирует работу щитовидной железы.
2.3. Ожирение: гипоталамическое и эндокринное ожирение лечение и диагностика
Ожирение — заболевание, характеризующееся избыточным развитием жировой ткани. Ожирение чаще возникает после 40 лет, преимущественно у женщин.
Ожирение во всех своих формах имеет общий признак — избыточная масса тепа. Выделяют четыре степени ожирения и две стадии заболевания — прогрессирующую и стабильную. При 1 степени фактическая масса тела превышает идеальную не более чем на 29%, при II — избыток составляет 30-40%, при III степени-50-99%, при IV-фактическая масса тела превосходит идеальную на 100% и более.
Иногда степень ожирения оценивается по индексу массы тела, вычисляемому по формуле:
Масса тела (кг) / рост (м) (в квадрате); за норму принимается индекс массы, составляющий 20-24,9, при I степени — индекс 25-29,9, II — 30-40, III — более 40.
Больные I — II степенью ожирения обычно жалоб не предъявляют, более массивное ожирение вызывает жалобы на слабость, сонливость, снижение настроения, иногда нервозность, раздражительность; тошнота, горечь во рту, одышка, отеки нижних конечностей, боль в суставах, позвоночнике.








