При гормональном бесплодии эндокринная гинекология назначает медикаментозную терапию, чтобы устранить гормональные нарушения и вылечить эндокринное бесплодие у женщин. Чаще всего для этих целей используются нижеследующие медикаменты:
Эндокринное бесплодие – совокупность дезорганизаций в инкреторной системе, которая приводит к дефициту или не систематичности овуляции у женщин и несоблюдению характеристик сперматозоидов у мужчин.

Фактор бесплодия может заключаться в:
Гормоны при бесплодии у женщин слабо вырабатываются, наблюдается половой инфантилизм, отсутствие менструации.
В случае отсутствия беременности в течение 6 овуляторных циклов при стимуляции кломифен цитратом прибегают к лечению гонадотропинами: ЧМГ (человеческим менопаузальным гонадотропином), р-ФСГ (рекомбинантным фолликулостимулирующим гормоном), и ХГЧ (хорионическим гонадотропином человека). Лечение гонадотропинами повышает частоту наступления многоплодной беременности и развития побочных эффектов.
Основными проявлениями эндокринного бесплодие являются невозможность наступления беременности и отклонения в менструальном цикле. Менструации могут наступать с задержками различной выраженности (от недели до полугода), сопровождаться болезненностью и обильными выделениями либо отсутствовать совсем (аменорея). Нередко отмечаются мажущие кровянистые выделения в межменструальный период.
У 30% пациенток с эндокринной формой бесплодия менструальные циклы носят ановуляторный характер и по своей продолжительности соответствуют нормальному менструальному циклу (21-36 дней). В таких случаях речь идет не о менструации, а о менструальноподобном кровотечении.
У пациенток отмечаются боль в нижних отделах живота или пояснице, выделения из половых путей, диспареуния, циститы. Могут наблюдаться напряжение и тяжесть в молочных железах, галакторея (выделения молозива из сосков), связанные с повышением уровня пролактина. Характерен синдром предменструального напряжения – ухудшение состояния накануне менструации. При гиперандрогении, сопровождающей эндокринное бесплодие, развиваются акне, гирсутизм или гипертрихоз, алопеция. Наблюдаются колебания артериального давления, развитие ожирение или похудание, образование стрий на коже.
В подростковом и взрослом возрасте бесплодие появляется по следующим причинам:
Причины эндокринного бесплодия
Дисфункция гипофиза или гипоталамуса – образуется после повреждений грудной клетки или головного мозга и приводит к значительному увеличению пролактина. Это снижает количество ФСГ и ЛГ, что ухудшает работу яичников.
Нарушение метаболизма андрогенов – усиленная выработка тестостерона проводится в надпочечниках или яичниках. Нередко патология появляется на фоне поликистозных яичников. Дисбаланс мужских гормонов приводит к бесплодию.
Низкий уровень эстрогенов – падение эстрадиола, прогестерона и пролактина приводит к нарушениям при креплении плодного яйца к матке и ухудшает работу маточных труб.
Низкий или высокий вес – для нормального функционирования гормональной системы нужно поддерживать оптимальное количество жировой ткани и не допускать ожирения или дистрофии. Это приводит к нарушению функции яичников и снижению уровня гормонов, что становится причиной бесплодия.
Синдром резистентных яичников – это ухудшение связи между яичниками и гипофизом, что снижает чувствительность к ФСГ и ЛГ. Часто патология появляется после повреждения яичников из-за стресса, медикаментов, травм, недостаточного питания.
Истощение яичников – менопауза у женщин в возрасте 35-40 лет приводит к полному бесплодию из-за снижения выработки гормонов.
Корректно воссозданная картина истории заболевания, урогенитальное обследование, анализ спермограммы предоставляют вполне полную информацию об основных причинах бесплодия у мужчин.
Почему развивается иммунологическое бесплодие
Виды антиспермальных антител и характер их действия. Типы иммунологических нарушений различных стадий процесса оплодотворения
Каковы причины появления данных антиспермальных антител у мужчин и женщин?
Как проходит иммунная реакция на сперматозоиды в организме женщины?
В некоторых научных публикациях отмечено появление и значительное увеличение количества антиспермальных антител в сыворотке крови и шеечной слизи цервикального канала у женщин, страдающих бесплодием, которым вводили в половые пути сперму мужа или донора.
Часто в органах женской половой сферы антиспермальные антитела вызывают и местные иммунные реакции. Наиболее частым местом реализации таких реакций иммунитета является шейка матки. В ограниченной степени в этих реакциях принимает участие эндометрий, маточные трубы, реже – влагалище.
Причина развития местной иммунной реакции на сперматозоиды в половых путях женщины
Какова причина данного явления? Все дело в наличии в слизистой оболочке шеечного канала (канала шейки матки) большого количества плазмоцитов (плазматических клеток). Плазматические клетки способны синтезировать отдельные компоненты иммуноглобулинов класса А. Помимо иммуноглобулинов класса А в шеечной слизи выявляются и другие классы иммуноглобулинов, участвующих в местных реакциях, например иммуноглобулины класса G.
Следует отметить, что наличие у одного или у обоих партнеров антиспермальных антител, вовсе не означает, что беременность не может наступить. Антиспермальные антитела могут снижать вероятность наступления беременности, но не всегда препятствуют наступлению беременности.
Методы выявления и исследования антиспермальных антител
Какие же существуют методы определения антиспермальных антител? Все методы подразделяются на две группы. Первая группа – исследование общего иммунитета, вторая – исследование местного иммунитета.
Не нашли ответ на свой вопрос?
Пациентки «СМ-Клиника» получают комплексное лечение эндокринного бесплодия. Врачами используются наиболее эффективные, щадящие и безопасные методики. В каждом конкретном случае комплекс процедур подбирается индивидуально. Главное цель – это победить бесплодие и добиться долгожданной беременности.
Первый этап. Коррекция эндокринной системы. Тактика лечения будет зависеть от причин, вызвавших проблемы с овуляцией:
Стимуляция овуляции не показывает эффективности при истощении яичников. В этом случае эндокринное бесплодие можно победить при помощи вспомогательных репродуктивных технологий – ЭКО. Процесс предполагает имплантацию эмбриона, полученного после оплодотворения донорской яйцеклетки в лаборатории.
Оказывать негативное влияние на качество мужских половых клеток могут такие патологии, так:
Эндокринное бесплодие у мужчин
Данная форма бесплодия нередко встречается и у мужчин. И связана она с появлением проблем в органах, отвечающих за сперматогенез — процесс образования и развития сперматозоидов.
Оказывать негативное влияние на качество мужских половых клеток могут такие патологии, так:
- гипогонадизм (снижение выработки мужских гормонов, связанное с генетическими или врожденными аномалиями половых органов)
- гиперэстрогения ( повышение количества женских половых гормонов в крови)
- гиперпролактинемия (повышение уровня пролактина)
- сахарный диабет
- различные нарушения функции щитовидной железы
Кроме того, правильная работа желез внутренней секреции у мужчин может нарушиться еще во время внутриутробного развития, в период полового созревания, из-за серьезных травм яичек и инфекционно-воспалительных процессов в придаточных половых железах (паротита, везикулита, простатита и других).
Независимо от причин, их вызывающих, в основе лежит нарушение функции яичников, что ведет к стойкому отсутствию овуляции или ее нерегулярности. Причинами ановуляции являются эндокринные заболевания, напрямую связанные с патологией головного мозга, щитовидной железы и надпочечников. Эндокринные расстройства могут затронуть и репродуктивную систему женщины, вызывая, так называемое, гормональное бесплодие.
Подтвердить овуляцию может уровень прогестерона в крови, который определяется в 28-и дневном менструальном цикле с 19-ого по 23-й день. При нормальной овуляции максимальный уровень прогестерона придётся на седьмой день после овуляции. Обычно врачом назначается несколько анализов крови на прогестерон в течение одного менструального цикла. Только повышение содержание прогестерона точно скажет, была ли овуляция или нет.
Существуют и более точные методы определения наличия овуляции.
- тест на овуляцию – назначается анализ мочи на наличие лютеинизирующего гормона (ЛГ);
- ультразвуковой мониторинг – УЗИ помогает определить состояние доминантного фолликула и возможность его разрыва (овуляции);
- биопсия эндометрия (подробнее читайте здесь).
Процедура занимает около 10 минут и проводится в обычном кабинете гинеколога. Изменения эндометрия происходят в ответ на выработку прогестерона. Поэтому их наличие говорит о начале овуляции. Ткань на анализ берётся из матки перед началом менструального цикла. Она обрабатывается специальным образом и исследуется под микроскопом.
Хирургическое лечение при СПКЯ
Врач акушер-гинеколог женской консультации, к которому впервые обращается супружеская пара с жалобами на отсутствие беременности, должен четко знать базовый алгоритм обследования, врачебную тактику, консервативные методы лечения у пациенток с эндокринными
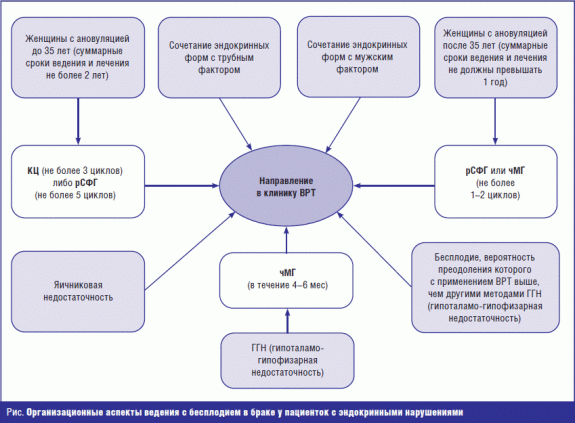
Ведущим признаком эндокринного бесплодия является хроническая ановуляция (реже недостаточность лютеиновой фазы — НЛФ) на фоне тех или иных гормональных нарушений, которые могут быть как причиной нарушенного фолликулогенеза, так и его следствием. С учетом патогенетических механизмов, провоцирующих нарушение овуляторной функции, всех пациенток, с целью оптимизации определения тактики ведения, рекомендуется разделить на 4 группы [2].
1-я группа: в данную группу следует относить пациенток с наличием ановуляции на фоне эндокринных нарушений, лабораторно подтверждаемых (гиперпролактинемии, гипо- и гипертиреоза, надпочечниковой гиперандрогении, метаболического синдрома, гипо- и гиперкортицизма и др.).
2-ю группу составляют инфертильные женщины с гипоталамо-гипофизарной дисфункцией (ГГД). В основном это женщины, имеющие различные нарушения менструального цикла и нормальные базальные уровни гонадотропинов (ГТ). Эту группу составляют пациентки с синдромом поликистозных яичников (СПКЯ).
В 3-ю группу с эндокринным бесплодием следует отнести пациенток с гипоталамо-гипофизарной недостаточностью (ГГН). У женщин с ГГН на фоне аменореи определяются низкие уровни фолликулостимулирующего гормона — ФСГ (менее 3 МЕ/л), лютеинизирующего гормона — ЛГ (менее 4 МЕ/л) и эстрадиола (менее 100 пмоль/л).
К 4-й группе эндокринных форм бесплодия авторы рекомендуют относить пациенток с яичниковой недостаточностью. У этой группы пациенток на фоне аменореи определяются высокие уровни ГТ (ФСГ > 30 МЕ/л, ЛГ > 50 МЕ/мл) и низкие значения эстрадиола.
Принципы и сроки традиционного лечения эндокринных нарушений при бесплодии
Коррекция выявленных гормональных нарушений в зависимости от патологии (после консультаций с эндокринологом) осуществляется в течение 3–9 месяцев с лабораторным контролем показателей.
Врачебная тактика при наиболее часто встречающейся эндокринной патологии при бесплодии
Гиперпролактинемия
Гиперпролактинемия — состояние, характеризующееся повышенным содержанием пролактина, что является серьезным показателем неблагополучия репродуктивной системы. Частота гиперпролактиновых состояний при обследовании гинекологических больных составляет 11–47%, при скрининговом обследовании пациентов, обратившихся по поводу бесплодия, гиперпролактинемия выявляется в 18,9%, а при эндокринных нарушениях менструального цикла — в 40% [4].
Диагностика при гиперпролактинемии
Врачебная тактика при гиперпролактинемии
Гипотиреоз
Частота нарушений функции щитовидной железы в популяции составляет 20–48% [5]. Чаще всего встречается аутоиммунный тиреоидит (АИТ) и первичный гипотиреоз в исходе АИТ (ТТГ > нормы, тироксин (T4) 2,5 мкгМЕ/мл также показана заместительная терапия [11].
Врожденная дисфункция коры надпочечников (ВДКН) или адреногенитальный синдром (АГС)
Диагностика (неклассическая форма ВДКН)
- Анамнестические и клинические данные (позднее менархе, олигоменорея, выкидыши на ранних сроках, гипертрихоз).
- Определение в крови уровня тестостерона, 17-гидроксипрогестерона (17-ОНП), дегидроэпиандростерон-сульфата (ДГЭАС) (преимущественно отмечается повышение последних двух).
- УЗ-маркеры — мультифолликулярные яичники.
- Молекулярно-генетическое исследование (определение полиморфизма гена CYP21-OHB, кодирующего 21-гидроксилазу).
- Консультация эндокринолога.
Врачебная тактика при ВДКН
Для регуляции менструального цикла и овуляции назначается глюкокортикоиды — дексаметазон в дозе 2,5–5 мг/сутки,
Синдром поликистозных яичников (СПКЯ)
СПКЯ приводит к стойкому бесплодию и встречается у 30% пациенток, обращающихся к гинекологам, на его долю приходится 75% случаев эндокринного бесплодия. По результатам УЗИ и эндоскопии выделяют два типа поликистозных яичников, которые определяют подход к выбору методики оперативного лечения при наличии показаний:
- тип 1 — диффузное расположение фолликулов по отношению к гиперплазированной строме;
- тип 2 — периферическое расположение фолликулов по отношению к гиперплазированной строме.
Диагностика при СПКЯ
Диагноз СПКЯ принято устанавливать на основании критериев Роттердамской согласительной конференции (2003 г.) при наличии двух из трех признаков:
- олиго- или аменорея;
- клинические и/или биохимические признаки гиперандрогении;
- мультифолликулярные яичники по УЗИ, предварительно исключив гипертекоз, болезнь и синдром Иценко–Кушинга, ВДКН, метаболический синдром.
Дополнительно определяют наличие или отсутствие инсулинорезистентности.
Врачебная тактика при СПКЯ
На современном этапе успех лечения больных с СПКЯ определяется восстановлением овуляции и достижением беременности, а не излечением этой патологии, которая является хронической. Она включает в себя:
- консервативное лечение, а при отсутствии эффекта —
- хирургическое лечение (клиновидная резекция или каутеризация и др.), особенно при высоких значениях ЛГ и выраженном увеличении яичников, с последующим наблюдением или ОС (3 мес), при отсутствии наступления беременности — ЭКО;
- ЭКО.
Консервативное лечение бесплодия при СПКЯ
Хирургическое лечение при СПКЯ
- Оперативное лечение СПКЯ выполняется при наличии показаний.
- Визуально неизмененные и мультифолликулярные яичники рекомендуется не подвергать какой-либо травматизации, включая воздействие моно- и биполярной коагуляции [19].
- Больным, которым планируется лечение с применением ВРТ, оперативное лечение рекомендуется не проводить [19].
Метаболический синдром
Критерии диагностики МС
- Абдоминальное (висцеральное) ожирение (индекс массы тела (ИМТ) > 30 кг/м²).
- Окружность талии/окружность бедер (ОТ/ОБ) > 0,88.
- Уровень триглицеридов > 1,7 ммоль/л.
- Липопротеины высокой плотности (ЛПВП) 6,1 ммоль/л.
- Инсулинорезистентность (индекс НОМА-IR).
- Негроидный акантоз.
- Анамнез у родстенников.
Алгоритм восстановления фертильности при МС [16].
Лечение осуществляется совместно с эндокринологом.
Гипоталамо-гипофизарная недостаточность (ГГН)
У женщин с ГГН на фоне аменореи определяются низкие уровни ФСГ (менее 3 МЕ/л), ЛГ (менее 4 МЕ/л) и эстрадиола (менее 100 пмоль/л). По уровню поражения различают гипоталамическую и гипофизарную формы ГГН [2].
Гипоталамическая форма ГГН ассоциируется с перенесением сильного и длительного стресса, а также с истощающими физическими (в том числе спортивными) нагрузками. Гипофизарный гипогонадизм может быть спровоцирован деструктивной опухолью и другими заболеваниями, которые обуславливают формирование «пустого» турецкого седла [2].
Врачебная тактика при ГГН
Яичниковая недостаточность
У пациенток с яичниковой недостаточностью на фоне аменореи определяются высокие уровни ГТ (ФСГ > 30 МЕ/л, ЛГ > 50 МЕ/мл) и низкие значения эстрадиола. Аменорея чаще носит вторичный характер, реже — первичный, что связано с разнообразием причин и факторов, вызывающих подавление функции яичников в периоде после становления менархе. Яичниковая недостаточность может быть проявлением:
- дисгенезии гонад;
- синдрома преждевременной недостаточности яичников (ПНЯ);
- синдрома резистентных яичников;
- возрастных (менопаузальных) изменений яичников;
- хирургической менопаузы (при удалении или субтотальной резекции обоих яичников).
Врачебная тактика при яичниковой недостаточности
Традиционно у таких пациенток, с учетом бесперспективности стимуляции овуляции, для достижения беременности рекомендовано использование программ экстракорпорального оплодотворения с использованием донорских ооцитов — ЭКО-ДО. Пациентки к этой категории направляются в клинику ВРТ. Программы такого рода выполняются только с согласия пациентки-реципиента и ее супруга при наличии полноценной матки, способной выносить беременность, и фертильной спермы мужа.
Заключение
Литература
Е. Б. Рудакова¹, доктор медицинских наук, профессор
Т. В. Стрижова, кандидат медицинских наук
Е. А. Федорова
Л. Ю. Замаховская
ГБУЗ МО МОПЦ, Балашиха
Женское бесплодие: традиционные методы лечения и экстракорпоральное оплодотворение у пациенток с эндокринными нарушениями/ Е. Б. Рудакова, Т. В. Стрижова, Е. А. Федорова, Л. Ю. Замаховская
Для цитирования: Лечащий врач № 3/2020; Номера страниц в выпуске: 37-42
Теги: женщины, экстракорпоральное оплодотворение, врачебная тактика
Пользователи протокола: акушеры-гинекологи, ВОП.
Краткое описание
Код(ы) МКБ-10:
N97.9 Женское бесплодие неуточненное
Дата разработки протокола: 2014 год.
Категория пациентов: пациентки с отсутствием беременности в браке в течение одного года, при условии регулярной половой жизни без контрацепции.
Пользователи протокола: акушеры-гинекологи, ВОП.
Критерии, разработанные Канадской Целевой группой Профилактического Здравоохранения(Canadian Task Force on Preventive Health Care) для оценки доказательности рекомендаций [15]
При инфекциях показаны антибиотики. Если причина в опухоли гипофиза, женщине нужна консультация нейрохирурга. При инфантилизме применяют физиотерапию и гинекологический массаж. Из препаратов назначают витамин А, В, Е и фолиевую кислоту для предотвращения отклонений у будущего ребенка. При неэффективности вышеперечисленного прибегают к искусственной стимуляции овуляции. Она эффективна также при бесплодии по эндокринной причине.
История болезни и симптомы
Основной тревожный сигнал к бесплодию – отсутствие беременности в течение года при активных попытках. В зависимости от причины, могут быть такие проявления:
- сбои в менструальном цикле;
- отсутствие менструации несколько месяцев подряд (аменорея);
- сокращение дней менструации и количества выделений (гипоменструальный синдром);
- сильные боли при менструации, похожие на схватки (альгоменорея).
Однако большинство менструальных нарушений никак не проявляются. Единственный симптом – отсутствие беременности.
При генитальном инфантилизме симптомы таковы:
- отсутствие или незначительное количество волос на лобке, подмышках;
- недоразвитость молочных желез, внешних и внутренних гениталий;
- отсутствие первой менструации после 15 лет.
При гинекологическом осмотре врач констатирует аномальные размеры влагалища, неправильное размещение половых губ, матку в форме цилиндра с длинной конической шейкой. При отсутствии матки внешние половые органы развиваются правильно, менструация отсутствует. При недоразвитости влагалища симптомом может стать боль при половом контакте или его абсолютная невозможность.
Недоразвитость матки и влагалища сопровождают не только первичное бесплодие, но также многие болезни почек и мочевыводящих путей.
С точки зрения психологии, первичное бесплодие вызывает депрессии. Невозможность зачать и выносить ребенка делает женщину нервной, раздражительной и агрессивной. Она подвержена неврозам, обладает заниженной самооценкой, ограждается от социума. Бесплодие является часто причиной разводов, ведь пара не может использовать свой родительский потенциал.
Причины эндокринного бесплодия могут быть врожденными или приобретенными и даже не связанными непосредственно с половой системой женщины.
Как просто нас найти:
От метро Нахимовский проспект (5 минут пешком)
Из метро Нахимовский проспект выход на Азовскую улицу, далее через 250-300 метров поверните налево на Сивашскую улицу, далее через 40-50 метров поверните направо во двор.
От детской поликлиники и родильного дома в Зюзино (10 минут пешком)
От детской поликлиники и родильного дома в Зюзино необходимо выйти на Азовскую улицу, далее повернуть на болотниковскую улицу и не доходя наркологической клинической больницы N17 повернуть налево во двор.
От метро Нагорная (15 минут)
От метро Нагорная до нашего медицинского центра можно добраться за 15 минут, проехав 1 остановку на метро.
От метро Варшавская (19 минут пешком)
От метро Варшавская удобно добраться на троллейбусе 52 и 8 от остановки «Болотниковская улица, 1» до остановки Москворецкий рынок, далее 550 метров пешком
От метро Каховская (19 минут пешком)
От метро Каховская необходимо выйти на Чонгарский бульвар, проследовать по Азовской улице, повернуть направо на Болотниковскую улицу, далее через 40-50 метров (за домом номер 20 повернут наалево во двор)
От метро Чертановская район Чертаново ( 20 минут)
Из района Чертаново до нашего медицинского центра можно добраться от Метро Чертановская за 20 минут или пешком за 35-40 минут.
От метро Профсоюзная (25 минут)
Выход из метро Профсоюзная на Профсоюзную улицу. Далее от Нахимовского проспекта с остановки «Метро Профсоюзная» проехать 7 остановок до остановки «Метро Нахимовский проспект». Далее по Азовской улице 7 минут пешком.
От метро Калужская (30 минут)
От метро Калужская можно добраться на 72 троллейбусе за 30 минут. Выход из метро на Профсоюзную улицу, от остановки «Метро Калужская» проследовать до остановки «Чонгарский бульвар», далее 7 минут пешком по Симферопольскому бульвару
От префектуры ЮГО-ЗАПАДНОГО (ЮЗАО) округа (30 минут пешком)
С Севастопольского проспекта повергуть на Болотниковскую улицу, не доходя наркологической клинической больницы N17 100 метров, повернуть во двор налево.
От метро Новые Черемушки (40 минут)
Выход из метро Новые Черемушки на ул. Грибальди, далее на остановке на Профсоюзной улице «Метро Новые черемушки» на троллейбусе N60 проследовать до остановки Чонгарский бульвар, далее 7 минут пешковм по Симферопольскому бульвару








