Многопричинность мужского бесплодия, сложность развития заболевания, сложные механизмы взаимодействия мужских половых желез с другими эндокринными органами и системами организма – все эти факторы затрудняют разработку соответствующих методов лечения нарушений нормального развития сперматозоидов.
За последние годы особую значимость как медицинскую, так и социальную, приобрело нарушение репродуктивной функции у мужчин, состоящих в браке. Показатели демографии в России и во многих других странах свидетельствуют об увеличении частоты инфертильного (бесплодного) состояния мужчин. Мужское бесплодие в мире достигает в среднем 30-50%.
Многопричинность мужского бесплодия, сложность развития заболевания, сложные механизмы взаимодействия мужских половых желез с другими эндокринными органами и системами организма – все эти факторы затрудняют разработку соответствующих методов лечения нарушений нормального развития сперматозоидов.
Важнейший метод в оценке функционального состояния половых желёз и плодовитости мужчин — исследование спермы.
Мужское бесплодие: клиническое обследование
Сексуальную и эякуляторную функции оценивают следующим образом. Средняя частота вагинальных сношений должна составлять не менее 2-3 раз в нед. Эрекцию считают адекватной, если она была достаточной для выполнения вагинального сношения. Семяизвержение характеризуют как адекватным, если оно происходило интравагинально. Анэякуляцию, преждевременную эякуляцию (до интромиссии), экстравагинальную эякуляция считают неадекватными.
При оценке соматического статуса обращают внимание на своевременное конституциональное и половое развитие, определение типа телосложения, коэффициента масса тела/рост. Вторичные половые признаки и гинекомастию классифицируют по стадиям, массу тела и рост оценивают по номограммам.
Оценка урогенитального статуса включает осмотр и пальпаторное исследование органов мошонки с указанием положения, консистенции и размеров яичек, придатков и семявыносящих протоков. При этом учитывают, что нормальные размеры яичка соответствуют 15 см3 и больше, их определяют с помощью орхидометра Прадера.
Для выявления состояния придаточных половых желёз выполняют ректальное пальцевое исследование простаты и семенных пузырьков.
Мужское бесплодие: клиническое обследование
- первичный опрос (сбор анамнеза);
- общее медицинское обследование;
- обследование мочеполовой сферы;
- консультации терапевта, генетика, сексопатолога (по показаниям);
- медико-генетическое исследование.
Многие виды мужского бесплодия нельзя предупредить. Однако в некоторых случаях этого состояния можно избежать. Для этого:
Несколько советов, чтобы повысить вероятность зачатия.
Многие виды мужского бесплодия нельзя предупредить. Однако в некоторых случаях этого состояния можно избежать. Для этого:
- Не курите.
- Не употребляйте алкоголь или ограничьте его количество.
- Не употребляйте запрещённые препараты.
- Поддерживайте оптимальный вес тела.
- Избегайте длительного перегрева яичек.
- Уменьшите уровень стресса.
- Избегайте воздействия пестицидов, тяжёлых металлов и других токсинов.
Выпускающий редактор — Филиппова Галина
Если забеременеть не удается, не стоит сразу же думать, что проблема в женщине. По статистике, в 40% случаев бесплодия повинны мужчины. Предположить именно женское бесплодие можно только при хороших показателях спермограммы у мужчины, хотя обследование стоит начинать именно с супруги. Для этого есть несколько причин:
Как определить бесплодие у мужчины
Поскольку сам процесс оплодотворения происходит непосредственно в половых органах женщины и возможен при налаженной цикличной работе ее репродуктивной системы, выраженных симптомов мужского бесплодия нет. Обычно мужчины предполагают у себя бесплодие только после того, как в течение длительного времени попытки зачать ребенка остаются безуспешными, и партнерша первая проходит обследование на бесплодие, которое констатирует отсутствие каких-либо нарушений в ее здоровье.
При этом существуют некоторые признаки, которые должны подтолкнуть мужчину к ранней диагностике бесплодия:
- нарушения гормонального характера — смена настроения, изменения фигуры на женский тип, выпадение волос и т.д.;
- отсутствие спермы или ее выделение в скудных количествах;
- наличие припухлостей в грудной железе;
- эндокринные заболевания, в частности, сахарный диабет;
- ИППП;
- частые головные боли;
- атрофические изменения яичек;
- беспричинное снижение сексуального влечения.
Что делать при бесплодии мужчине? Пройти обследование у уролога на состоятельность мужской репродуктивной системы и в случае обнаружения проблем своевременно начать их лечить.
Вторым по частоте (примерно 30%) является так называемое эндокринное бесплодие. Эндокринное бесплодие — это бесплодие, характеризующееся нарушением процесса овуляции. Ановуляция — гетерогенная группа патологических состояний, обусловленная нарушением циклических процессов в гипоталамо-гипофизарно-яичниковой системе. Внедрение в клиническую практику радиоизотопных методов определения гормонов в крови позволяет выявить уровень поражения в этой системе.
Одним из наиболее важных и актуальных аспектов планирования семьи является лечение бесплодия, дающее возможность иметь желанных детей. Не случайно в международной программе ВОЗ «Здоровье для всех к 2000 году» вопросам регулирования рождаемости и создания условий для воспроизводства здорового потомства уделяется большое внимание — создана специальная программа ВОЗ по репродукции человека.
По определению ВОЗ (1986), бесплодным считается тот брак, в котором у женщины в течение одного года не возникает беременности при регулярной половой жизни без применения каких-либо средств предохранения, при условии, что супруги находятся в детородном возрасте. Данные ВОЗ свидетельствуют о том, что бесплодный брак оказывает на демографические показатели большее влияние, чем невынашивание беременности и перинатальная патология вместе взятые.
Факторы бесплодия в браке следующие:
- Женские:
— психосексуальные расстройства;
— гиперпролактинемия;
— гипофизарный уровень поражения (опухоль);
— аменорея с высоким уровнем ФСГ;
— аменорея с нормальным уровнем эстрогенов;
— аменорея с низким уровнем эстрогенов;
— олигоменорея;
— нерегулярные менструации и/или ановуляция;
— ановуляция при регулярном ритме менструаций;
— врожденные аномалии;
— двусторонняя непроходимость труб;
— спаечный процесс в малом тазе;
— эндометриоз;
— приобретенная патология матки и шейки матки;
— приобретенная трубная патология;
— приобретенная яичниковая патология;
— бесплодие неясного генеза;
— ятрогенные причины;
— системные заболевания; - Мужские:
— психосексуальные расстройства;
— изолированная патология семенной плазмы;
— ятрогенные причины;
— системные заболевания;
— врожденные аномалии;
— приобретенное повреждение яичек;
— варикоцеле;
— инфекция придаточных желез;
— иммунологический фактор;
— эндокринные причины;
— идиопатическая олигозооспермия;
— идиопатическая астенозооспермия;
— идиопатическая тератозооспермия.
Женское бесплодие
Существует следующая классификация степеней распространения спаечного процесса в малом тазе:
Лечение трубного бесплодия при органических поражениях маточных труб довольно сложно. Среди консервативных методов приоритетным на сегодняшний день является комплексное лечение продигиозаном. Клиническая задача его применения заключается в индукции обострения воспалительного процесса придатков матки путем назначения высокомолекулярного бактериального полисахарида — продигиозана в комплексе с антибактериальной терапией, физиолечением и санаторно-курортным лечением.
Реконструктивная трубная микрохирургия, внедренная в гинекологическую практику в 1967 г., стала новым этапом в лечении трубного бесплодия, позволяя выполнить такие операции, как сальпингоовариолизис и сальпингостоматопластика. Усовершенствование эндоскопической техники дало возможность выполнять в ряде случаев эти операции во время лапароскопии.
Выбор методов лечения при трубном бесплодии и определение их последовательности в каждом конкретном случае зависят от таких факторов, как длительность заболевания, выраженность изменений маточных труб, степень распространения спаечного процесса, возраст и соматическое состояние пациентки.
Вторым по частоте (примерно 30%) является так называемое эндокринное бесплодие. Эндокринное бесплодие — это бесплодие, характеризующееся нарушением процесса овуляции. Ановуляция — гетерогенная группа патологических состояний, обусловленная нарушением циклических процессов в гипоталамо-гипофизарно-яичниковой системе. Внедрение в клиническую практику радиоизотопных методов определения гормонов в крови позволяет выявить уровень поражения в этой системе.
3-я группа — пациентки с гипоталамо-гипофизарной недостаточностью. Женщины с аменореей, у которых мало или отсутствуют эстрогены яичникового генеза; уровень пролактина не повышен, уровень гонадотропинов низкий или не поддается измерению. Лечение возможно только менопаузальными гонадотропинами ХГ или аналогами ЛГ-РГ.
4-я группа — пациентки с яичниковой недостаточностью. Женщины с аменореей, у которых эстрогены не продуцируются яичниками, уровень гонадотропинов очень высок. До настоящего времени лечение бесплодия у этой группы пациенток является бесперспективным. Для купирования субъективных ощущений в виде «приливов» применяется заместительная гормональная терапия.
Мужское бесплодие
Мужское бесплодие — неспособность зрелого мужского организма к оплодотворению. Возросший интерес к мужскому бесплодию за последнее время обусловлен данными, показавшими, что в 40-50% случаев причины бесплодия в браке связаны с нарушениями репродуктивной функции мужчин. Различают секреторное и экскреторное мужское бесплодие: секреторное обусловлено нарушением сперматогенеза, экскреторное — расстройством выделения спермы.
Методы исследования для диагностики мужского бесплодия
1) первичный опрос (без анамнеза);
2) общее медицинское обследование;
3) урогенитальное обследование;
4) консультация сексопатолога, генетика, эндокринолога, терапевта.
1) анализ спермы;
2) анализ секрета простаты;
3) бактериологическое исследование спермы;
4) иммунологическое исследование;
5) тер-мография органов мошонки;
6) определение гормонов крови;
7) oмедико-генетическое исследование;
8) рентгенологические методы;
9) оперативный метод; биопсия яичка.
Экстракорпоральное оплодотворение
Показания к ЭКО:
Противопоказания к ЭКО:
— соматические и психические заболевания, являющиеся противопоказаниями к вынашиванию беременности (по заключению профильных специалистов);
— врожденные аномалии: повторное рождение детей с однотипными пороками развития; рождение ранее ребенка с хромосомными аномалиями; доминантно-наследуемые заболевания одного из родителей;
— наследственные болезни;
— гиперпластические состояния матки и яичников;
— пороки развития матки;
— синехии полости матки.
Обследование пациенток включает следующие мероприятия:
— ультразвуковое исследование матки и придатков;
— измерение ректальной температуры в течение трех циклов;
— исследование состояния матки и маточных труб — гистеросальпингография (по показаниям лапароскопия);
— рентгенография черепа;
— анализ мочи на 17-КС;
— гормональное исследование крови;
— исследование мазков из половых путей;
— двукратное исследование спермы мужа.
Методика ЭКО состоит из следующих этапов:
1. Стимуляция суперовуляции под контролем эндокринологического и эхографического мониторинга.
2. Аспирация преовуляторных фолликулов под контролем эхографии.
3. Культивирование яйцеклеток и эмбрионов.
4. Пересадка эмбрионов в полость матки.
Остановимся несколько подробнее на каждом этапе.
Варианты стимуляции суперовуляции:
Применение гонадотропных гормонов для стимуляции суперовуляции представляет достаточно сложную задачу, так как происходит наложение действия эндогенных и экзогенных гона-дотропинов. Избежать побочных явлений стимуляции суперовуляции возможно при использовании препаратов нового типа — агонистов рилизинг-гормона, способных при длительном применении подавлять эндогенную секрецию гонадотропинов. С этой же целью возможно применение и препаратов антагонистов гонадотропинов — даназола, дановала, даногена.
В целом эффективность проведения экстракорпорального оплодотворения в мире достигает 25-30% от числа женщин, которым были перенесены эмбрионы. При этом существует реальная перспектива, что частота наступления беременности будет еще выше, хотя вопрос о том, можно ли превысить естественную фертильность человека (около 30% на каждый менструальный цикл) остается дискуссионным.
Бесплодие на почве гипогонадизма возникает вследствие нарушения генеративной (сперматогенез) и гормональной (стероидогенез) функций, реже — только генеративной. Бесплодие часто сочетается с проявлениями андрогенной недостаточности. Гипогонадизм может отмечаться с момента рождения или развиться в пубертатном периоде, зрелом или пожилом возрасте.
КОД ПО МКБ-10 N46 Мужское бесплодие.
ЭПИДЕМИОЛОГИЯ МУЖСКОГО БЕСПЛОДИЯ
Бесплодие у мужчин — проявление различных патологических состояний, а не их нозологическая форма. Однако за счёт чёткой очерченности и клинической значимости этот феномен приобрёл самостоятельное клиническое значение. Причина 40% бесплодных браков — нарушения в мужской половой системе, 45% — в женской и 5–10% — сочетание мужского и женского факторов инфертильности. Часто обследование не выявляет какихлибо изменений у супругов.
ЭТИОЛОГИЯ (ПРИЧИНЫ) МУЖСКОГО БЕСПЛОДИЯ
Причины мужского бесплодия можно классифицировать, основываясь на природе патологических изменений (например, генетическая, эндокринная, воспалительная, травматическая) и их локализации (гипоталамус, гипофиз, яички, семявыводящие пути, органымишени андрогенов). Все этиологические факторы делят на три группы: претестикулярные, тестикулярные и посттестикулярные.
ОСНОВНЫЕ ПРИЧИНЫ МУЖСКОГО БЕСПЛОДИЯ
Претестикулярные нарушения (патология гипоталамуса, гипофиза).
♦Врождённый дефект секреции ГнРГ (например, синдром Каллмана, синдром Прадера–Вилли).
♦Приобретённый дефект секреции ГнРГ, гипопитуитаризм (в результате опухоли, травмы, ишемии, облучения).
♦ЗПР.
♦Изолированная недостаточность ЛГ (синдром Паскуалини).
♦Гиперпролактинемия (вследствие аденомы гипофиза, воздействия лекарственных препаратов).
♦Нарушение функций других эндокринных желёз, приём гормональных препаратов.
Тестикулярные нарушения.
♦Хромосомные аномалии (синдром Клайнфельтера).
♦Врождённый и приобретённый анорхизм.
♦Изолированная аплазия сперматогенного эпителия (Сертоли–клеточный, или синдром Дель Кастильо).
♦Крипторхизм.
♦Варикоцеле.
♦Повреждение яичка (травма, перекрут, орхит).
♦Нарушения, вызванные системными заболеваниями или экзогенными факторами.
♦Дефицит андрогенов или резистентность к ним.
Посттестикулярные нарушения.
♦Непроходимость семявыводящих путей (врождённая, приобретённая).
♦Гипоспадия.
♦Нарушения функции или подвижности сперматозоидов (например, аутоиммунные нарушения, инфекции придаточных половых желёз).
ПАТОГЕНЕЗ МУЖСКОГО БЕСПЛОДИЯ
Бесплодие на почве гипогонадизма возникает вследствие нарушения генеративной (сперматогенез) и гормональной (стероидогенез) функций, реже — только генеративной. Бесплодие часто сочетается с проявлениями андрогенной недостаточности. Гипогонадизм может отмечаться с момента рождения или развиться в пубертатном периоде, зрелом или пожилом возрасте.
ДИАГНОСТИКА МУЖСКОГО БЕСПЛОДИЯ
АНАМНЕЗ Включает выяснение особенностей половой жизни, беременности у половых партнёров, а также сведения о перенесенных заболеваниях, операциях, отрицательно действующих факторах.
ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ ПРИ МУЖСКОМ БЕСПЛОДИИ
При физикальном обследовании определяют степень выраженности вторичных половых признаков (дефицит андрогенов проявляется евнухоидным телосложением, скудным оволосением, гинекомастией). Пальпация мошонки выявляет наличие яичек, их размеры (средние показатели: длина — 4,6 см, ширина — 2,6 см, объём — 18,6 мл) и консистенцию (в норме — плотноэластическая), а также изменения придатков яичек и расширение вен семенного канатика (варикоцеле). Исключают воспалительные поражения простаты и семенных пузырьков.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ ПРИ МУЖСКОМ БЕСПЛОДИИ
Исследование эякулята (спрермограмма) — основной этап диагностики мужского бесплодия. Эякулят для исследования получают после 2–3 сут воздержания путём мастурбации (предпочтительнее) или прерванного полового акта. Эякулят доставляют в лабораторию при комнатной температуре не позже, чем через 1 ч после сбора. Нормативные показатели, принятые в настоящее время для оценки спермы, представлены в табл. 19-1.
Таблица 19-1. Нормальные значения параметров эякулята (Методические указания ВОЗ, 1999)
Работу яичек может нарушить курение (более 10 сигарет в день), алкоголь (более 60 г в день), кофеин (более 300 г в день), прием некоторых медикаментов, среди которых:
Причины бесплодия
Все причины развития мужского бесплодия делятся на несколько видов в зависимости от пораженного органа. К тестикулярным, относящимся непосредственно к работе яичек, относятся следующие патологии:
- Химио- и лучевая терапия. Лечение, применяемое при онкозаболеваниях, нередко приводит к необратимому бесплодию из-за токсического поражения сперматогенных клеток. Если мужчина планирует в дальнейшем иметь детей, то перед началом терапии врачи рекомендуют сделать криоконсервацию сперматозоидов и сохранить их в специальном банке.
- Воспалительные процессы в области малого таза. Повышается количество лейкоцитов, из-за активности которых сперматозоиды подвергаются окислительному стрессу (активные формы кислорода разрушают их оболочку, повреждают цепочку ДНК (фрагментация)).
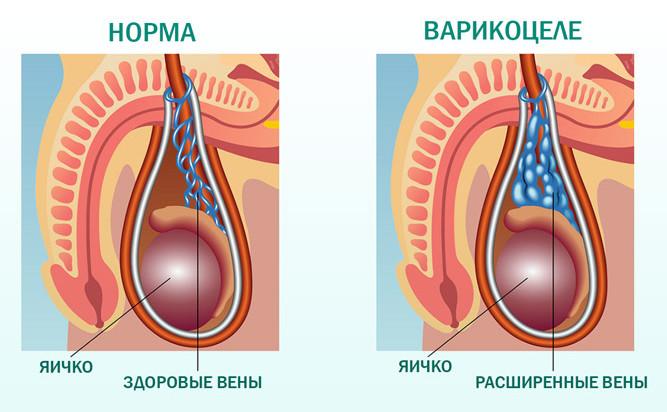
- Среди тестикулярных причин мужского бесплодия отдельно выделяют варикоцеле. Патология встречается достаточно часто (в 40% случаев мужского бесплодия). В расширенных венах кровь застаивается, в результате чего питание яичек ухудшается, вырабатываются неполноценные сперматозоиды в малых количествах.
Посттестикулярное бесплодие обычно провоцируется нарушением проходимости семенных протоков. Причина может быть в воспалительной деформации тканей, наличии кист и новообразований. Посттестикулярное бесплодие также вызывается инфекционным воспалением добавочных половых желез, секрет которых также входит в эякулят: везикулит, простатит.
Причинами претестикулярного бесплодия являются патологии гипоталамуса и гипофиза (железы в головном мозге):
- Аденома.
- Инфекционные воспаления.
- Вторичный гипогонадотропный гипогонадизм.
- Гиперпролактинемия (избыток гормона пролактина).
Причина иммунологического (аутоиммунного) бесплодия заключается в нарушении структуры гематотестикулярного барьера – слоя клеток, защищающих сперматозоидов в семенных канальцах от иммунной системы. Провоцирующие факторы: травмы промежности, инфекции половой системы, генетические патологии, опухоли, варикоцеле, паховая грыжа.
Низкая фертильность спермы не всегда является причиной мужского бесплодия. В ряде случаев сперматозоиды просто не попадают в половые пути женщины:
- Эректильная дисфункция.
- Анэякуляторный синдром.
- Ретроградная эякуляция (сперма затекает в мочевой пузырь).
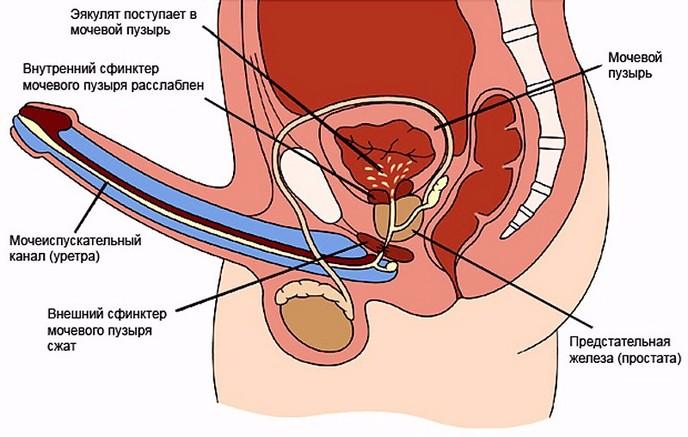 Механизм ретроградной эякуляции
Механизм ретроградной эякуляции
Работу яичек может нарушить курение (более 10 сигарет в день), алкоголь (более 60 г в день), кофеин (более 300 г в день), прием некоторых медикаментов, среди которых:
- Кетоконазол;
- Сульфасалазин;
- Аспирин, нестероидные противовоспалительные;
- Цитостатики.
Если при условии регулярной половой жизни без применения контрацепции паре не удается завести ребенка, то мужчине следует обратиться к андрологу, урологу или репродуктологу.
Чаще всего с бесплодием сталкиваются мужчины с хроническими инфекциями или использовавшие «домашнее» лечение. Обычно после цитологических и лабораторных исследований применяют лечение курсами (чаще 20-30 дней) с назначением комплекса антибиотиков тетрациклинового ряда (чаще доксициклин), цефалоспоринов, фторхинолонов (тариведа, абактала), макролидов (рулида). Здесь же используют антигрибковые средства (нистатин, трихопол), иммуномодуляторы (тимолин, раверон, иммунал), препараты для профилактики дисбактериоза (бактисубтил).
Диагностика
Для диагностики мужского бесплодия необходимо провести комплексный осмотр специалистами. Чаще всего консультацию придется пройти у терапевта, эндокринолога-андролога, уролога-андролога, генетика, сексопатолога.
Методы исследования:
- общий осмотр;
- урогенитальный осмотр;
- УЗИ малого таза;
- спермограмма;
- цитология для определения состава семенных пузырьков;
- пцр на исключение половых инфекций;
- вазография (рентген семенных пузырьков и канальцев);
- мазок из уретры;
- биохимия секрета простаты;
- посев эякулята на инфекции (уреаплазмоз, хламидиоз, микоплазмоз, цитомегаловирус, генитальный герпес и др).
Дополнительно пациентам с подозрением на бесплодие нередко назначают:
- УЗИ щитовидки;
- гормональный скрининг;
- биопсия яичек;
- МРТ черепа;
- почечная флебография.
Спермограмма
Спермограмма в обязательном порядке производится мужчине с подозрением на бесплодие.
В настоящее время появились аптечные тесты на выявление бесплодия SpermCheck Fertility, производимые в США. Этот тест имеет достаточную точность: до 96% случаев. Стоит лишь добавить несколько капелек спермы, чтобы узнать о наличии или отсутствии бесплодия. Нормальными считаются показатели в 200-500 млн. сперматозоидов. При снижении показателей от 20 до 2 млн. способность к зачатию минимальна.
Гормональный фон женщины исследуется с помощью комплексной сдачи крови на определение уровня следующих гормонов: тестостерон, пролактин, Т3, Т4, ТТГ, кортизол, эстрадиол, ДГЭА-С. С помощью полученных результатов является возможным определение момента наступления овуляции и пропорциональное соотношение гормонов, которые отвечают за наступление беременности.

Первый этап включает исследования, которые позволяют изучить все стороны плодовитости и мужчины, и женщины. Дальнейшее, более углубленное, зависит от выявленных особенностей. Большое значение имеет наличие других заболеваний, которые могут спровоцировать возникновение бесплодия, как у мужчины, так и у женщины.
К современным методам диагностики бесплодия относятся:
- гистеросальпингография;
- гистероскопия;
- контроль ректальной температуры;
- лапароскопия;
- обследование на «скрытые» инфекции;
- определение гормонального уровня;
- проба на совместимость;
- спермограмма;
- УЗИ.
Обязательно следует сдать анализы на наличие венерических заболеваний обоим супругам.
Диагностика женского бесплодия
Большое значение при диагностике бесплодия уделяется ультразвуковому исследованию органов малого таза, благодаря которому можно выявить множество нарушений строения половых органов. С его помощью диагностируют эндометриоз, нарушения строения яичников, наличие и размеры фолликула и яйцеклетки и другие заболевания. Очень важно не терять данные УЗИ, даже если во время него не выявлено никакой патологии.
Лапароскопия при диагностике бесплодия представляет собой операцию, во время которой с помощью инструмента, оснащенного оптикой, исследуются органы малого таза. Есть два вида лапароскопии: диагностическая и оперативная.
Гистеросальпингография (ГСГ) представляет собой рентгенологическое исследование матки и труб, которое позволяет получить объективную информацию об их состоянии, дает возможность оценить проходимость и функциональное состояние маточных труб, рельеф и размеры слизистой матки.
Гистероскопия представляет собой осмотр стенок полости матки с использованием гистероскопа, при необходимости с последующим проведением как диагностических, так и оперативных манипуляций.
Ректальная температура (РТ) позволяет объективно оценить функцию яичников на протяжении длительного периода времени. Ее необходимо измерять на протяжении циклов непрерывно, в том числе включая дни менструации. Также следует определить, происходит ли у женщины овуляция каждый месяц. Она может отслеживать это в домашних условиях:
- с помощью теста на овуляцию (продается в аптеках и магазинах);
- запись текстуры цервикальной слизи в течение нескольких месяцев;
- запись изменений температуры тела с утра (базальной температуры тела) на протяжении нескольких месяцев.
Гормональный фон женщины исследуется с помощью комплексной сдачи крови на определение уровня следующих гормонов: тестостерон, пролактин, Т3, Т4, ТТГ, кортизол, эстрадиол, ДГЭА-С. С помощью полученных результатов является возможным определение момента наступления овуляции и пропорциональное соотношение гормонов, которые отвечают за наступление беременности.
Диагностика мужского бесплодия
На втором этапе проводится полный спектр различных диагностических мероприятий — ультразвуковое исследование органов мошонки, определение гормонального статуса, возбудителей урогенитальных инфекций. В том числе при необходимости назначаются генетические исследования, исследования центрифунированногоэякулята и посторгазменной мочи. При выраженной патоспермии и азооспермии следует проводить гормональные исследования.
Следует обратить внимание и на такой метод диагностики как проба на совместимость. В некоторых случаях причиной бесплодия может являться иммунологическая несовместимость в паре. Данный диагноз устанавливается с помощью специальных проб: один из них направлены на выявление совместимости только с мужем, а другие — с мужем и донором.
Мужское иммунологическое бесплодие. Возникает из-за формирования иммунного ответа как реакции на нарушение естественного барьера между семявыносящими протоками и сосудами. Причиной может выступать обычная травма. В результате в кровь попадают антиспермальные специфические антитела, снижающие подвижность и приводящие к гибели сперматозоидов.
Диагностика бесплодия
Основной тест на мужское бесплодие – спермограмма, дающая полную картину фертильной способности мужчины. Исследование помогает выявить дефекты в строении половых клеток, определить вязкость и кислотность спермы, количество сперматозоидов и их подвижность.
Наиболее информативными методами диагностики мужского бесплодия также выступают:
- исследование секрета простаты;
- количественные и качественные анализы семенной жидкости;
- анализы на ИППП;
- общие анализы крови и мочи;
- УЗИ простаты и яичек;
- Иммунологические исследования.
Лечение мужского бесплодия – один из основных профилей клиники Dr. AkNer. Здесь применяются наиболее современные методы диагностики, позволяющие с точностью определить причину нарушения.
Обследование обоих партнеров (семейной пары) позволяет достигать хороших результатов в лечении бесплодия и выполнять основную задачу – рождение здорового ребенка. От пациента требуется лишь как можно раньше обратиться к нам, записавшись на прием. Для этого можно воспользоваться формой на сайте или позвонить в нашу клинику по номеру 8 (495) 098-03-03 или 8 (926) 497-44-44.








