Лечения болезни может быть консервативным и хирургическим, все зависит от патологических изменений органа. Медикаментозное лечение назначается врачом индивидуально, это может быть лечебное голодание, дезинтоксикация, приём спазмолитиков, антиферментных препаратов и цитотоксических средств, влияющих на синтез ферментов.
Причины некроза поджелудочной железы
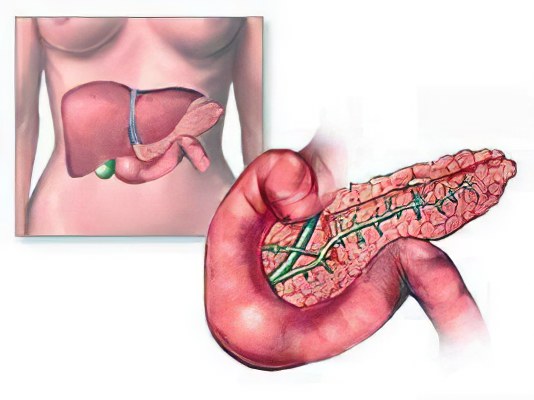
Некроз поджелудочной железы – процесс, который выражается в гибели ткани под воздействием различных травмирующих факторов, в основе которых лежит острое и хроническое воспаление поджелудочной железы. Развитие некроза наступает, если обследование и лечение поджелудочной железы затягивается.
Под действием панкреатических ферментов, а проще говоря, собственного сока происходит переваривание железы. Активация внутритканевых ферментов, способствует прогрессированию патологических процессов, появляются очаги жирового панкреонекроза.
После расщепления жирных кислот нарушается соотношение кислот и щелочей и рН сдвигается в кислую сторону, происходит активизирование внутриклеточного трипсиногена, трансформирующегося в трипсин, он активирует протеиназы, которые формируют особые протеолитические очаги.
Ферменты (эластаза) разъедают стенки сосудов и соединительную ткань железы, процесс разрушения выходит за пределы органа и уже восстановление невозможно. После проявления явных симптомов смерть может наступить мгновенно.
Причины данного заболевания чрезмерное употребление алкоголя, переедание, нарушение оттока ферментов при холангите, дискинезии желчевыводящих путей, калькулезном холецистите.
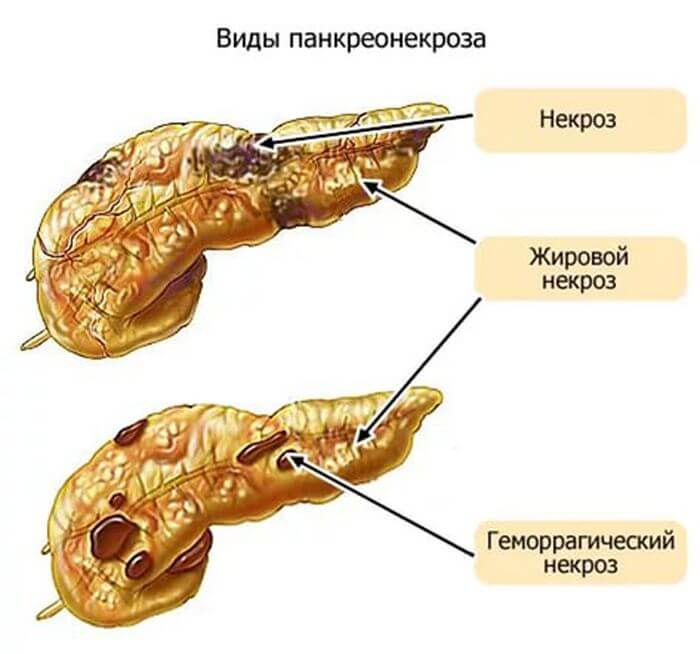
Спровоцировать некроз поджелудочной железы может неправильное использование лекарств, нарушение дозировки. Часто острые инфекционные болезни, стрессы становятся причиной развития такой патологии. По распространению некроз поджелудочной железы бывает очаговый и обширный. Процесс может протекать вяло или прогрессировать быстро. По типу патологического процесса панкреонекроз разделяют на отечный, геморрагический, гемостатический, функциональный и деструктивный.
При отечной форме отекает паренхима органа, увеличивается давление на панкреоциты и нарушается микроциркуляция. Это наиболее благоприятная форма, при своевременной консервативной терапии лечение всегда успешное. При отсутствии лечения некротический процесс нарушает выход пищеварительных ферментов из поджелудочной железы, переваривая её изнутри.
Затем гной попадает в брюшную полость и развивается острый перитонит. В этом случае не избежать срочного оперативного вмешательства, иначе это грозит сепсисом и летальным исходом для больного. Обширное острое заболевание поражает людей употребляющих алкоголь.
Симптомы некроза поджелудочной железы
Симптомы – острая боль в левом подреберье, опоясывающего характера, распространяющаяся ниже ребер по всему туловищу и отдающая в плечо и лопатку подобно сердечному приступу. Сопровождают процессы обильная рвота, метеоризм и вздутие живота. Повышается температура, отмечается покраснение или бледность кожных покровов.
Главным симптомом является симптом Грея-Тернера – появление пятен синюшного цвета по бокам брюшной полости.
Также характерно в этот период напряжение передней брюшной стенки, болезненность при её пальпации. В перикарде и плевральной полости скапливается жидкость. Хроническое заболевание осложняется сахарным диабетом, желудочно-кишечным кровотечением, механической желтухой, плевритом, ателектазами легких, дистрофией печени, истощением, диареей.
Диагноз точно устанавливается на основании жалоб, лабораторных и инструментальных методов обследования. Повышенный уровень амилазы в моче и крови, развитие гипергликемической комы характерны при некрозе поджелудочной железы. Ультразвуковое исследование проводят для оценки эхогенности паренхимы и присутствие экссудата. Компьютерная и магнитно-резонансная томография, лапароскопия, ангиография точно устанавливают начало болезни.
Лечение некроза поджелудочной железы
Лечения болезни может быть консервативным и хирургическим, все зависит от патологических изменений органа. Медикаментозное лечение назначается врачом индивидуально, это может быть лечебное голодание, дезинтоксикация, приём спазмолитиков, антиферментных препаратов и цитотоксических средств, влияющих на синтез ферментов.
Лапароскопия и лапаротомия относятся к хирургическим методикам вмешательства.
Но они не всегда устраняют данное явление, поэтому развитие вторичных осложнений не исключается. Людей страдающих некрозом поджелудочной железы можно вылечить только в условиях больницы. Болезнь очень тяжелая, уровень смертности при панкреонекрозе высокий.
Чтобы спасти больного необходимо задействовать эндокринологов, хирургов, терапевтов, специалистов эхотомографии, эндоскопии, чтобы диагностика и лечение были комплексными и эффективными. Врачи стараются использовать технологии, которые уменьшают количество осложнений, имеют низкий показатель летальности и исключают инвалидность пациентов. При продуктивном лечении и соблюдении рационального режима питания, можно избежать проблем со здоровьем.
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Наши авторы
При некрозе выделяются ферменты эластаза, которые способствуют постепенному истончению стенок кровеносных сосудов и тканей поджелудочной железы, вследствие чего они утрачивают свои свойства к самостоятельному восстановлению.
Причины некроза поджелудочной
Причины, которые могут провоцировать некроз железы:
- чрезмерное употребление крепких спиртных напитков;
- переедание;
- хронические заболевания органов желудочно-кишечного тракта и желчевыводящих путей;
- нарушение дозировки при приеме некоторых лекарственных препаратов;
- заболевания инфекционного характера;
- стрессы и длительное эмоциональное напряжение.
Некроз поджелудочной железы по масштабу распространения подразделяется на очаговый и обширный. В зависимости от ряда факторов заболевание может быть либо вялотекущим, либо быстро прогрессировать, втягивая в процесс соседние органы.
При правильном консервативном лечении панкреонекроза в большинстве случаев пациент полностью выздоравливает. Если же по каким-то причинам больной не получил своевременной медицинской помощи, пищеварительные ферменты начинают разъедать железу изнутри.
Образуется абсцесс, при котором гной попадает в брюшную полость, у больного начинается острый перитонит. В этом случае требуется немедленное хирургическое вмешательство, иначе не избежать сепсиса, который может стоить больному жизни.
- Токсемия (образование токсинов бактериальной природы, не выявляющихся в крови во время анализа).
- Абсцесс (в самом органе или/и прилегающих органах).
- Загноение тканей, как органа, так и забрюшинной клетчатки.
Заболевание – некроз поджелудочной железы
Это патология, ведущая к деформации органа и вместе с этим начинающимся процессом отмирания здоровых клеток поджелудочной. Толчком к развитию патологии служат ряд отрицательных факторов, имеющих свое влияние на человека.
Панкреонекроз довольно часто встречается у молодых людей, еще чаще у представительниц женского пола. Он, по сути, является осложнением от перенесенного острого панкреатита, не долеченного или, как следствие, позднего обращения больного к специалистам.
Панкреонекроз считается серьезным, тяжелым заболеванием брюшной полости, т. к. оказывает свое пагубное влияние не только на железу, но и на соседние органы пищеварительного тракта. Что такое некроз, как формируется эта болезнь, какое назначают лечение? Выше было сказано, что поджелудочная железа образует пищеварительные ферменты, они через протоки выводятся в двенадцатиперстную кишку для дальнейшего процесса переваривания.
Ежели, по каким-либо причинам, происходит закупорка этих проходов (а этом может быть из-за наличия камней желчного пузыря, из-за злоупотребления алкоголя, жирной пищей и т. д.), орган не в силах вытолкнуть панкреатический сок наружу, и он начинает скапливаться внутри и «поедать», разрушать себя. Данный процесс и получил название панкреонекроза. Различают некроз хвоста или головки поджелудочной железы. Это указывает на то, в какой части органа наблюдаются изменения, поражение.
Через некоторое время после появления боли развивается неукротимая рвота, не связанная с приемом пищи и не приносящая облегчения. В рвотных массах содержится желчь, сгустки крови. Из-за рвоты развивается дегидратация, проявляющаяся сухостью кожи и слизистых, язык обложен, постепенно снижается темп диуреза. Развивается метеоризм кишечника, перистальтика ослаблена, отмечается задержка газов и стула. Интоксикация и дегидратация сопровождаются лихорадкой.
Заболевание имеет острое начало, обычно пациенты четко связывают появление первых симптомов с погрешностями в диете и приемом алкоголя. Около 70% больных поступают в стационар в состоянии сильного алкогольного опьянения, что говорит об очень быстром развитии патологических изменений в поджелудочной железе.
Первым симптомом обычно выступает острая опоясывающая боль, иррадиирующая в левую половину живота и поясницы, левое плечо. Безболевых форм панкреонекроза не бывает. Между выраженностью болевого синдрома и тяжестью некроза поджелудочной железы существует прямая зависимость. Распространение деструктивных изменений на нервные окончания приводит к постепенному уменьшению болевого синдрома, в сочетании с сохраняющейся интоксикацией это является плохим прогностическим признаком.
Через некоторое время после появления боли развивается неукротимая рвота, не связанная с приемом пищи и не приносящая облегчения. В рвотных массах содержится желчь, сгустки крови. Из-за рвоты развивается дегидратация, проявляющаяся сухостью кожи и слизистых, язык обложен, постепенно снижается темп диуреза. Развивается метеоризм кишечника, перистальтика ослаблена, отмечается задержка газов и стула. Интоксикация и дегидратация сопровождаются лихорадкой.
Токсемия, колебания уровня глюкозы в крови, гиперферментемия приводят к поражению головного мозга и развитию энцефалопатии, которая выражается спутанностью сознания, возбуждением, дезориентацией, вплоть до развития комы (примерно у трети пациентов).
Прогрессирование воспалительного процесса приводит к значительному увеличению поджелудочной железы в размерах, формированию инфильтрата в брюшной полости. Уже к пятым суткам от начала заболевания инфильтрат можно не только пропальпировать, но и увидеть невооруженным глазом. В проекции поджелудочной железы появляется гиперестезия кожи.
Актуальность
Вопрос обзора
Как следует лечить людей с некротическим панкреатитом?
Актуальность
Лучший способ лечения людей с некротическим панкреатитом не ясен. Мы стремились решить эту проблему путем поиска существующих исследований на эту тему. Мы включили все рандомизированные контролируемые испытания (клинические исследования, где люди случайным образом распределены в одну из двух или более групп лечения), результаты которых были опубликованы до 7 апреля 2015 года.
Характеристика исследований
Восемь испытаний, включающие 311 участников, соответствовали критериям включения в обзор, из которых 306 участников были включены в различные сравнения. Лечение, сравнивавшееся в пяти испытаниях, включало некрэктомию, перитонеальный лаваж и поэтапно возрастающий подход. Три других испытания сравнивали вариации в сроках некрэктомии и методах поэтапно возрастающего подхода. Участники испытаний имели инфицированный или стерильный некроз поджелудочной железы в результате различных причин.
Основные результаты
Качество доказательств
Общее качество доказательств было низким или очень низким для всех измерений, потому что испытания были с высоким риском смещений (например, предубеждение людей, которые проводили испытание и участники испытаний, которые предпочитали один вид лечения другому), и испытания были малыми. В результате, необходимы дальнейшие исследования по этой теме.
- Калькулезный холецистит;
- Инфекционные заболевания;
- Язвенная болезнь;
- Переедание;
- Регулярное употребление жирной пищи;
- Инфекционные заболевания;
- Операции на брюшной полости и ее травмы.
Причины заболевания
Чтобы добиться максимального эффекта, нужно выявить первопричину болезни. Статистика утверждает, что почти 70% пациентов с диагнозом некроз злоупотребляли спиртным. Оставшиеся проценты приходятся на больных страдающих желчекаменной болезнью и рядом причин, среди которых:
- Калькулезный холецистит;
- Инфекционные заболевания;
- Язвенная болезнь;
- Переедание;
- Регулярное употребление жирной пищи;
- Инфекционные заболевания;
- Операции на брюшной полости и ее травмы.
 Причины некроза поджелудочной железы у каждого пациента индивидуальны. Способствовать развитию некроза может назначение неправильных препаратов и их длительное применение. Развитие болезни может протекать медленно, ничем не проявляясь, или прогрессировать с огромной скоростью. Все зависит от типа распространения заболевания и вида патологического процесса. Его, в свою очередь разделяют на:
Причины некроза поджелудочной железы у каждого пациента индивидуальны. Способствовать развитию некроза может назначение неправильных препаратов и их длительное применение. Развитие болезни может протекать медленно, ничем не проявляясь, или прогрессировать с огромной скоростью. Все зависит от типа распространения заболевания и вида патологического процесса. Его, в свою очередь разделяют на:
- Отечный;
- Гемостатический;
- Деструктивный;
- Геморрагический.
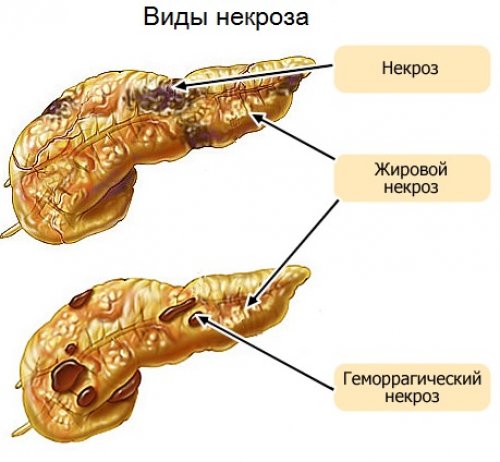
При отечной форме протекания болезни, шансы больного на выздоровления увеличиваются. Это наиболее благоприятный паталогический тип, при котором перенхима органа отекает, за счет чего происходит нарушения микроцеркуляции с увеличением давления на нее. При грамотно подобранном и своевременном лечении, шансы пациента на выздоровление очень высоки.
Симптомами некроза могут быть как индивидуальные особенности организма, так и какой-либо патологический процесс организма. Боль в левом подреберье, отдающая порой выше, в грудную клетку или зону плеча — один из основных симптомов. Иногда пациенту трудно описать локацию боли, так называемую боль опоясывающую.

Чтобы отличить некроз от сердечного приступа, которые имеют схожую природу болевых ощущений, нужно иметь представление о главном отличии: если в положении сидя подтянуть колени к области живота, боль при панкреонекрозе становиться слабо выраженной или вовсе сходит на нет.
- возраста пациента,
- тяжести протекания недуга,
- распространенности поражения,
- наличие сопутствующих болезней,
- есть ли осложнения,
- сроки начала и интенсивность назначенного лечения.
Установив диагноз, врач выбирает метод лечения учитывая состояние больного, клинической картины и стадии недуга. Обычно заболевание поддается диагностированию на ранней стадии развития.
Медикаментозное консервативное лечение врач подбирает индивидуально каждому больному и состоит из:
- индивидуально подобранная схема питания,
- возможно голодание на некоторое время,
- назначение дезинтоксикационных средств,
- прием антиферментных препаратов,
- назначение спазмолитиков,
- прием антибиотиков,
- назначение иммуностимуляторов.
В случаях, если у больного повышается уровень глюкозы в крови, врач назначает прием инсулина. Если у больной не страдает желчнокаменной болезнью, то назначается прием желчегонных средств. В случае, когда медикаментозное лечение не увенчалось успехом, возникли осложнения или некроз был обнаружен не на начальной стадии развития назначают операцию.
Операция для излечения некроза проводиться следующими методами:
- Лапароскопия. Данная операция проводиться лапароскопом, через небольшой разрез в брюшине.
- Лапаротомия. Данная операция предполагает хирургический разрез передней стенки брюшины.
Поскольку лапаротомия – это операция, связанная с потенциальным риском, то врачи предпочитают лапароскопию, ведь последняя менее травматична.
Лечение некроза проводиться только в стационаре, поскольку требует внимания разных специалистов, а в некоторых экстренных случаях и бригады реанимации.
Необходимо вовремя обращаться к врачу при любом дискомфорте в брюшной полости. Ведь процесс омертвения тканей может развиваться очень быстро, разрушается все больше клеток, приводя к нарушению функций пищеварения. Если обнаружить этот процесс на начальном этапе, его можно остановить. А отечный некроз лечится противовоспалительными препаратами. Поэтому нельзя бездействовать или заниматься самолечением, только своевременное обращение к врачу может спасти от осложнений.
Лечение
Чаще всего лечение панкреонекроза проводится в стационаре. Ведь даже в легких случаях необходимо постоянное наблюдение врача, так как важно отслеживать протекание процессов выздоровления. Это поможет вовремя обнаружить прогрессирование патологии.
На начальных этапах при некрозе часто бывает достаточно консервативной терапии. Она состоит из приема специальных лекарственных препаратов и изменения питания. Только совместное применение этих методов способно остановить некротический процесс. Кроме того, в течение первых нескольких дней больному показан полный покой и отсутствие пищи.
После стихания острой фазы заболевания и остановки некротического процесса больному предписывается строгая диета, чтобы снять нагрузку на поджелудочную железу. Необходимо полностью отказаться от алкоголя, жирных и жареных продуктов, специй, сладостей, газированных напитков.
В запущенных случаях, а также при широком распространении некротического процесса, необходима операция. Назначают ее не ранее, чем через 5-6 суток после постановки диагноза. Исключение составляют лишь экстренные случаи, угрожающие жизни пациента. Во время операции удаляются отмершие ткани, воспалительный экссудат и гной, устраняются последствия кровотечения, а также восстанавливается нормальный отток панкреатического сока.
Операция не всегда позволяет безвозвратно устранить проблему, иногда отмирание продолжается после хирургического вмешательства и требует повторной операции.
Лечение
При панкреонекрозе геморрагического типа пациент, как правило, попадает в медучреждение после вызова скорой помощи, вследствие чего его помещают в стационар и проводят обширное обследование.
При тяжелом состоянии больного терапия должна происходить в реанимационном отделении при постоянном контроле его состояния.
Лечение народными средствами категорически исключено в силу неэффективности. Терапия проводится только в условиях круглосуточного контроля состояния человека высококвалифицированным медперсоналом.
Консервативная терапия
В первые 3-4 суток консервативное лечение проводится на фоне полного голодания. В это время питательные вещества вводятся внутривенно. Для того, чтобы препятствовать выделению панкреатического секрета, содержимое желудка удаляется промыванием.
Помещение, в котором содержится больной, должно быть проветриваемым, с комфортной температурой воздуха. Человек не должен двигаться, чтобы сократить распространение токсинов по организму.
Главные стратегические задачи врачей на этом этапе терапии:
В большом количестве случаев консервативное лечение не помогает стабилизировать состояние пациента. Тогда встает вопрос о хирургическом методе лечения.
Оперативные методы
Если установлено неинфекционное течение геморрагического панкреонекроза, применяют лапароскопическое дренирование. При значительных объемах экссудата параллельно проводят перитонеальное очищение крови — внутрибрюшной диализ.
При инфицировании выбирают другой тип хирургической операции: резекция поджелудочной железы с удалением участков, пораженных некрозом.
В случае больших отмерших участков производят более серьезную операцию — панкреатэктомию, которая подразумевает полное удаление поджелудочной. Во время этой сложной манипуляции могут быть травмированы соседние структуры и органы, что грозит кардинальными последствиями, поэтому назначается она в крайних случаях.
Еще один радикальный метод лечения — секвестрэктомия с резекцией отмерших зон.
Операция не всегда позволяет безвозвратно устранить проблему, иногда отмирание продолжается после хирургического вмешательства и требует повторной операции.
Восстановительный период продолжается около полугода, после чего пациента ставят на учет в диспансере. Человек должен проходить повторное обследование с периодичностью раз в полгода.
Особенно характерным я считаю то обстоятельство, что боль иррадиирует в спину, и больной испытывает сильнейшие боли при попытке его усадить. Стул задержан, часто появляется перитонеальная рвота. Язык сухой. Обычно через несколько часов или 1-1,5 дня наступает смертельный исход.
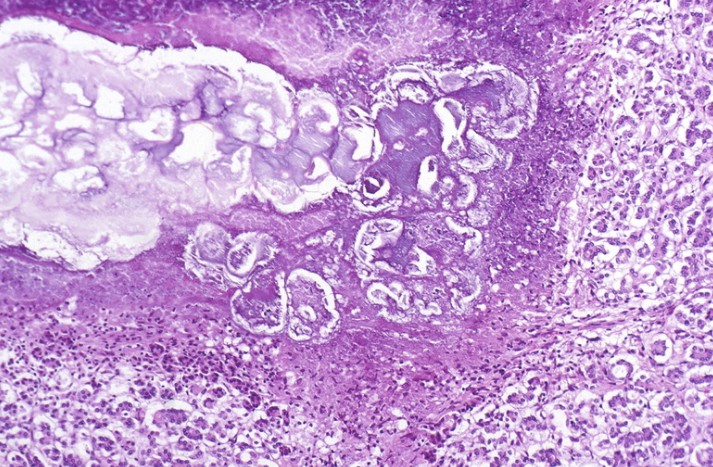
Некроз поджелудочной железы — это тяжелое заболевание поджелудочной железы и окружающих ее органов. Пораженный участок поджелудочной железы благодаря некрозу и кровоизлияниям превращается в темнокрасную, часто маркую массу, в которой можно найти только обрывки первоначальной ткани.
Некроз поджелудочной железы относят
- Острый геморрагический панкреатит
- Острый геморрагический некроз поджелудочной железы
- Некроз жировой ткани поджелудочной железы
Этиология и патологическая анатомия
Среди заболеваний поджелудочной железы наибольший клинический интерес имеют довольно нередкие случаи, когда до этого по всей видимости вполне здоровые люди внезапно заболевают при явлениях тяжелого перитонита и обычно через короткий промежуток времени умирают.
Анатомические изменения заключаются прежде всего в распространенных омертвениях, которыми может быть разрушена большая часть поджелудочный железы, и в больших кровоизлияниях.
Заслуживает внимания то обстоятельство, что и вокруг поджелудочной железы на значительном протяжении наблюдаются часто многочисленные маленькие и большие некротические очаги, прежде всего в жировой ткани сальника и брыжейки (множественный жировой некроз Бальсера).
Истинная причина этого своеобразного тяжелого заболевай я еще совершенно темна. Можно только с известной вероятностью предположить, что мы имеем здесь дело с разрушающим действием поджелудочного сока, т. е. с самоперевариванием поджелудочной железы.
Точно так же некротические очаги в окружности железы возникают, вероятно, благодаря действию панкреатических ферментов, которые распространяются посредством диффузии или тока лимфы.
Благодаря некрозу разрушаются также сосудистые стенки и возникают распространенные кровоизлияния и геморрагические инфильтраты. Однако нельзя сказать, при каких обстоятельствах происходит это внезапное вредное поступление панкреатического секрета в ткань.
Многие склонны думать, что причина лежит в застое панкреатического сока, который возникает вследствие закупорки выводного протока поджелудочной железы. И действительно, в целом ряде случаев можно было доказать существование такого рода закупорки желчными камнями, катаральным набуханием и т. д.
В подобных случаях желчь или дуоденальный сок, попадая восходящим путем в проток поджелудочной железы, активируют секрет поджелудочной железы, что имеет огромное значение для возникновения болезни. В других случаях дело заключается просто в инфекции из кишки.
Бактерии, стрептококки и кишечная палочка могут расщеплять и активировать панкреатический сок, освобождать трипсин и стеапсин, так что они могут проявить в самой железе свое разрушающее действие. Бесспорно, что во многих случаях известную роль играют травматические влияния.
Симптомы и течение болезни
В клиническом отношении заслуживает прежде всего внимания то обстоятельство, что большинство случаев острого смертельного некроза поджелудочной железы наблюдается у тучных пьяниц. Таким образом тучность и алкоголизм способствуют, без всякого сомнения, возникновению болезни. Иногда в анамнезе имеется указание на желчнокаменную болезнь.
Проявления болезни возникают обычно совершенно внезапно, часто непосредственно вслед за обильным обедом Больные ощущают сильную боль внутри живота, наступает обморочное состояние, появляются позывы на рвоту. При исследовании бросается в глаза осунувшийся „абдоминальный» вид больного.
Лицо бледное, запавшее, пульс малый и частый, температура не повышена, лейкоцитоза в крови нет. Живот умеренно вздут и очень чувствителен к давлению в средних частях и подложечной области. Часто здесь можно заметить особую чувствительность к давлению и ощущать резистентность, расположенную поперечно.
Особенно характерным я считаю то обстоятельство, что боль иррадиирует в спину, и больной испытывает сильнейшие боли при попытке его усадить. Стул задержан, часто появляется перитонеальная рвота. Язык сухой. Обычно через несколько часов или 1-1,5 дня наступает смертельный исход.
Однако болезнь может тянуться несколько дольше. Иногда при этом возникают также желтуха и гликозурия. Более точное исследование функций поджелудочной железы большей частью невозможно. По-видимому, наблюдаются также более легкие случаи, которые переходят в хронический панкреатит, и даже такие, которые оканчиваются полным выздоровлением. Иногда отшнурование размягченных некротических масс ведет к образованию псевдокист, часто весьма обширных.
Диагноз
Диагноз удается поставить в тех случаях, когда врач знает болезнь и помнит о ней. Если мы имеем дело с тучными потаторами, у которых налицо характерные тяжелые, острые явления болезни, то часто можно поставить с большей или меньшей вероятностью правильный диагноз. Само собой разумеется, что точно отличить некроз поджелудочной железы от прободного перитонита, внутреннего ущемления и т. д. всегда трудно, и избежать здесь ложных диагнозов почти невозможно.
Лечение
Коль скоро диагноз с некоторой вероятностью поставлен, следует советовать во всех случаях, угрожающих жизни, хирургическое вмешательство (разрез и дренаж поджелудочной железы). Оно дает почти в трети всех случаев благоприятный исход.
Узнать, какие симптомы воспаления поджелудочной железы, можно перейдя по этому адресу.
Диагностика и лечение
Для постановки точного диагноза необходимо комплексное обследование, позволяющее не только выявить наличие патологического процесса, но и установить его причины. При этом используется как стандартное УЗИ, так и другие диагностические инструменты, в числе которых МРТ и лапароскопия.
Что до методов лечения некроза поджелудочной, то врач выбирает их в соответствии с состоянием каждого отдельного пациента и клинической картиной болезни. Естественно, более серьёзные случаи некроза требуют уже не медикаментозной терапии (консервативное лечение), а операционного вмешательства. Кроме приёма лекарственных препаратов, первый метод также может включать и переход на определённую схему питания, и временный отказ от еды в лечебных целях.
Основные проблемы при хирургическом лечении некротических процессов доставляют возможные послеоперационные осложнения.








