5. Лимфоцитарный гипофизит:
• Характерно только небольшое увеличение размеров железы
• Острое воспаление железы
• Обычно встречается у беременных или женщин в послеродовом периоде
а) Терминология:
1. Сокращения:
• Апоплексия гипофиза (АпГ)
2. Синонимы:
• Некроз гипофиза; кровоизлияние в объемное образование гипофиза
3. Определение:
• Острый клинический синдром, включающий головную боль, зрительные нарушения/офтальмоплегию, изменение психического статуса, эндокринную недостаточность различного рода:
о Развитие обусловлено либо кровоизлиянием в гипофиз, либо его инфарктом
о Часто развивается на фоне существующей макроаденомы гипофиза
б) Визуализация:
1. Общие характеристики апоплексии гипофиза:
• Лучший диагностический критерий:
о Объемное образование гипофиза с периферическим или гетерогенным накоплением контрастного вещества ± кровоизлияние
• Локализация:
о Интраселлярная или комбинированная интра- и супраселлярная
• Размеры:
о Вариабельны, но обычно > 1 см
• Морфология:
о Объемное образование селлярной и супраселлярной областей в форме «снеговика» или цифры «8»
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ центральных отделов основания черепа
• Совет по протоколу исследования:
о МРТ ± последовательности с динамическим контрастным усилением; добавьте последовательность GRE
о Рассмотрите возможность добавления последовательностей GRE/SWI, ДВИ
в) Дифференциальная диагностика апоплексии гипофиза:
1. Макроаденома гипофиза (негеморрагическая):
• Клиническое течение подострое/хроническое
• Преимущественно супраселлярная, а не интраселлярная локализация
• Кисты, мелкие геморрагические очаги могут возникать без некроза
2. Краниофарингиома:
• Часто наблюдаются кальцификация, множественные кистозные компоненты с вариабельным содержимым и смешанная интенсивность сигнала
• Обычно возможно идентифицировать нормальный/компримиро-ванный гипофиз отдельно от объемного образования
3. Киста кармана Ратке:
• Белковая жидкость может проявляться гиперинтенсивным сигналом, имитирующим кровоизлияние
• Киста обычно идентифицируется отдельно от гипофиза
• Не накапливает контраст
• Клинические симптомы имеют подострый/хронический характер
4. Гигантская тромбированная интраселлярная аневризма:
• Острый тромбоз может проявляться пангипопитуитаризмом, субарахноидальным кровоизлиянием
• Для интактной аневризмы часто характерна потеря сигнала за счет эффекта потока на МР-томограммах
• В частично/полностью тромбированной аневризме может визуализироваться слоистый сгусток крови смешанной давности
• КТ-ангиография полезна в определении причинного сосуда
• Редко
5. Лимфоцитарный гипофизит:
• Характерно только небольшое увеличение размеров железы
• Острое воспаление железы
• Обычно встречается у беременных или женщин в послеродовом периоде
6. Абсцесс гипофиза:
• Редко
• Клинические признаки инфекции могут отсутствовать
• Отличить абсцесс от ишемического инфаркт при диагностической визуализации может быть затруднительно
• Укорочение времени Т1 по ходу края > центральных отделов объемного образования
• Как при апоплексии, так и при абсцессе может наблюдаться ограничение диффузии на ДВИ
7. Первичное кровоизлияние в гипофиз:
• Кровоизлияние в неаденоматозную ткань встречается редко
• Имеются сообщения о его возникновении при инфекционном поражении (хантавирус), других новообразованиях (герминома)
г) Патология:
2. Макроскопические и хирургические особенности:
• Геморрагическое объемное образование селлярной/супраселлярной областей
• Негеморрагический (ишемический) инфаркт гипофиза = набухание, отек гипофиза
3. Микроскопия:
• Питуициты единообразны, но уменьшены в размерах, имеют темные пикнотические ядра
• Наиболее часто апоплексия гипофиза (АпГ) возникает в нефункциональной аденоме (нуль-клеточная аденома гипофиза)
д) Клиническая картина:
2. Демография:
• Возраст:
о Среднее: 57 лет (обычно 50-60 лет)
о Редко
Редактор: Искандер Милевски. Дата публикации: 8.5.2019
Современная медицина относится негативно к народным методам лечения апоплексии гипофиза, поэтому не стоит экспериментировать на собственном здоровье. Из-за неправильного подхода к лечению возможно формирование макро-и микроаденомы гипофиза, что при приведет к тяжелым осложнениям.
Кроме причин существуют определенные провоцирующие факторы, приводящие к возникновению апоплексии гипофиза. К факторам относятся:

Клиническая картина заболевания полностью зависит от объемности опухоли и фактора поражения. Могут проявляться как малозначимые признаки, так и патологические нарушения сознания, приводящие к коме. Около 26% случаев апоплексии проходят без клинических симптомов. Стремительному нарастанию неврологической симптоматики способствует массивное кровоизлияние в паренхиму головного мозга.
Симптоматика апоплексии железы такова:
- сильная головная боль в височной и лобной части;
- тошнота, рвотные позывы;
- чрезмерное накопление жидкости в клетках мозга, вследствие чего возникает отек;
- нарушение сознания, приводящее к коме.
Если опухоль быстро увеличивается и дислоцируется в мозговых структурах, то появляются такие симптомы:
- снижение остроты зрения. Возможна полная слепота;
- птоз – нарушение иннервации мышцы, поднимающей верхнее веко;
- пороки полей зрения.
При сдавливании внутренней сонной артерии происходит:
- ишемический инсульт головного мозга;
- сжатие средней мозговой артерии;
- аносмия – нарушение обоняния.
Поражение гипофиза может возникать при любых нарушениях эндокринной системы. Если опухоль по размерам небольшая и есть малые кровоизлияния, то уровень тропных гормонов находится в пределах нормы. Сильному кровотечению характерно расстройство функций передней доли железы и развитие недостаточности гипофиза. Из-за данного состояния происходит уменьшение выработки гормонов:
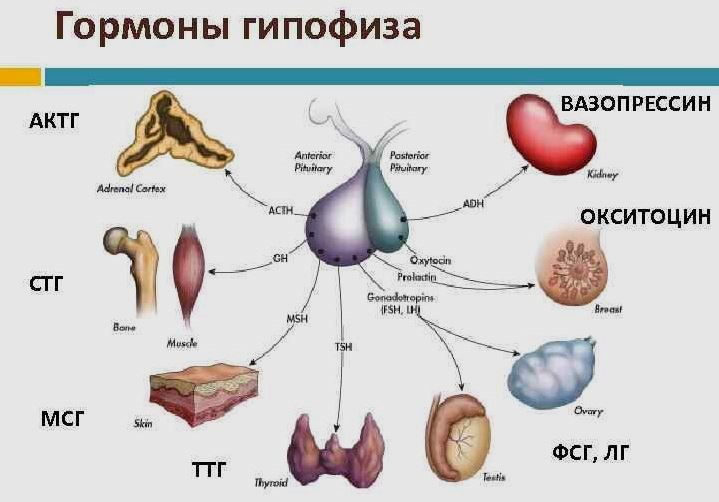
- адренокортикотропного (АКТГ);
- фолликулостимулирующего (ФСГ);
- соматотропного (СТГ);
- тиреотропного (ТТГ);
- лютеинизирующего (ЛГ);
- пролактина.
У 11% больных наблюдается несахарный диабет, который сопровождается полиурией (увеличенное образование мочи) и полидипсией (синдром неутолимой и сильной жажды).
Выбросы пролактина возможны при различного рода стрессовых моментах: физических и эмоциональных нагрузках, половом акте, овуляции, предменструальном снижение гормонов. Все перечисленные ситуации имеют важное значение в развитии апоплексии яичника.
Гормональная теория возникновения апоплексии яичника
Чрезмерное увеличение количества гипофизарных гормонов в определенные периоды менструального цикла (момент овуляции, предменструальный и менструальный период) нарушают циркуляторный режим яичника и способствуют гиперемии последнего. Так как именно в эти периоды наблюдаются физиологические кровоизлияния в граафов фолликул и желтое тело, то роль гонадотропных гормонов сводится к усилению физиологического кровоизлияния.
Гормональные сдвиги, возникающие при вышеперечисленных изменениях в яичнике, изменяют чувствительность его нервного аппарата и сосудодвигательных центров, вызывая колебания кровяного давления в сосудах и предрасполагая к апоплексии яичника. Колебания давления в периферических кровеносных сосудах происходят и под влиянием различных жизненных ситуаций, эмоций, травм, влияющих на сосуд о двигательный центр, что также содействует появлению кровотечения.
В пользу гормонального генеза апоплексии яичника можно привести результаты исследования С.С. Феоктистовой и соавт., которые выявили у 80% пациенток в возрасте 14-19 лет признаки полового инфантилизма, у 50% — отставание пубертограммы.
Гормональным влиянием может быть также объяснена и наблюдающаяся у многих больных задержка менструации перед началом заболевания сроком от 3-5 до 30 дней и более.
Выбросы пролактина возможны при различного рода стрессовых моментах: физических и эмоциональных нагрузках, половом акте, овуляции, предменструальном снижение гормонов. Все перечисленные ситуации имеют важное значение в развитии апоплексии яичника.
Приглашаем подписаться на наш канал в Яндекс Дзен
Адипозогенитальная дистрофия может сочетаться с гипотиреозом, недостаточностью функции коры надпочечников и несахарным диабетом.
Гипофизарные расстройства могут быть связаны с его опухолью, аутоиммунным поражением, воспалением, некрозом (ишемический инфаркт) или развиваться вследствие поражения гипоталамуса или других отделов центральной нервной системы. Поэтому в ряде случаев можно говорить о церебро(гипоталамо)-гипофизарных заболеваниях. Среди них наибольшее значение имеют:
- акромегалия;
- гипофизарный нанизм;
- церебрально-гипофизарная кахексия;
- болезнь Иценко-Кушинга;
- адипозогенитальная дистрофия;
- несахарный диабет;
- опухоли гипофиза.
Гипофизарный нанизм (гипофизарный карликовый рост). Встречается при врожденном недоразвитии гипофиза или при разрушении его ткани в детском возрасте (воспаление, некроз). У больных отмечается общее недоразвитие при сохранившейся пропорциональности сложения, однако половые органы, как правило, недоразвиты.
Адипозогенитальная дистрофия может сочетаться с гипотиреозом, недостаточностью функции коры надпочечников и несахарным диабетом.
Опухоли гипофиза . В большинстве случаев они являются гормонально-активными.
Основной чертой является увеличение гипофиза с/без кровоизлиянием. Наиболее распространенным является макроскопическое кровоизлияние, которое встречается в 85% случаев. Оно характеризуется периферическим усилением с неусиленным центром инфаркта. Также присутствует отек, затрагивающий зрительные тракты и хиазму.
Апоплексия гипофиза – острый клинический синдром, вызванный геморрагическим или негеморрагическим некрозом гипофиза. В большинстве случаев сопровождается головной болью, нарушением зрения, офтальмоплегией и изменением психического состояния. В 60-90% случаев апоплексии выявляется существующая макроаденома, хотя возникновение апоплексии возможно и в случае здоровой железы.
Эпидемиология
Распространённость апоплексии в целом совпадает с частотой макроаденом. Другими предрасполагающими факторами могут быть:
- медикаментозное лечение пролактиномы (особенно бромкриптином);
- первичная иррадиация объемного образования;
- беременность (синдром Шихана);
- церебральная ангиография;
- травма и хирургические операции;
- антикоагуляция;
- изменения внутричерепного давления.
Клиническое представление
Внезапное увеличение железы может вызвать сдавление соседних структур, что в итоге приводит к следующим основным симптомам:
- внезапные головные боли;
- потеря остроты зрения с хиазмальным синдромом;
- окуломоторный паралич.
В дополнение к вышесказанному, у пациента могут наблюдаться проявления гипопитуитаризма и адиссонова криза, снижение уровня сознания, симптомы раздражения мозговых оболочек.
Диагностика
Основной чертой является увеличение гипофиза с/без кровоизлиянием. Наиболее распространенным является макроскопическое кровоизлияние, которое встречается в 85% случаев. Оно характеризуется периферическим усилением с неусиленным центром инфаркта. Также присутствует отек, затрагивающий зрительные тракты и хиазму.
Рутинная КТ нечувствительна в данном случае, если не наблюдается явного внутричерепного кровоизлияния. Массивный гипофиз обычно характеризуется гиперденсным сигналом.
- Т1: интенсивность сигнала варьирует, в случае с геморрагическим компонентом может иметь высокую интенсивность.
- Т2: сигнал варьирует.
- Т1 С+: контрастное усиление по периферии гипофиза, однако его может быть трудно определить из-за собственного повышенного Т1-сигнала.
- DWI: ограниченная диффузия в солидных участках инфаркта.
Лечение и прогноз
При своевременном хирургическом вмешательстве (посредством трансфеноидального доступа для декомпрессии) прогноз благоприятный. Без операции большинство пациентов погибает. В некоторых случаях можно использовать консервативную терапию. Это обычно связано с необратимым гипопитуитаризмом, а также часто с офтальмоплегией и нарушением зрения
Дифференциальная диагностика апоплексии гипофиза проводится с разрывом аневризмы сосудов мозга, иными внутричерепными новообразованиями, окклюзией сонной артерии. В этом случае дополнительно выполняется ангиография внутричерепных сосудов. При нарушении сознания заболевание дифференцируют с другими острыми состояниями: вирусным и бактериальным менингитом, менингоэнцефалитом, обширным инсультом. Для диагностики осуществляют забор спинномозговой жидкости для определения белка, крови, лейкоцитов, глюкозы.
Симптомы апоплексии гипофиза
Вариабельность симптоматики и данных лабораторных анализов делают диагностику апоплексии гипофиза затруднительной. Обязательным является консультация эндокринолога, нейрохирурга, офтальмолога, невролога. При подозрении на апоплексию проводятся следующие обследования:
Дифференциальная диагностика апоплексии гипофиза проводится с разрывом аневризмы сосудов мозга, иными внутричерепными новообразованиями, окклюзией сонной артерии. В этом случае дополнительно выполняется ангиография внутричерепных сосудов. При нарушении сознания заболевание дифференцируют с другими острыми состояниями: вирусным и бактериальным менингитом, менингоэнцефалитом, обширным инсультом. Для диагностики осуществляют забор спинномозговой жидкости для определения белка, крови, лейкоцитов, глюкозы.
Наибольшее влияние на развитие патологии имеют опухоли, которые увеличиваясь в размере, сдавливают:
Апоплексия гипофиза: что ведет к развитию патологии?
Главный фактор риска для возникновения питуитарной апоплексии – аденомы, метастазы и глиомы, но существуют и другие предпосылки:
- долгое лечение антикоагулянтами, особенно при увеличенных дозировках медпрепаратов;
- лучевая терапия, во время которой происходит разрушение структуры сосудистых каналов мозга, что ведет к кровоизлияниям или язвам;
- наличие новообразований, которые быстро разрастаются;
- инвазивные методы исследования и травмы, что нарушает целостность железы;
- повреждения, например, сотрясения, ушибы и переломы.
Отмечались случаи, когда возникает идиопатическое кровотечение и апоплексия без явных физических, химических явлений.
Наибольшее влияние на развитие патологии имеют опухоли, которые увеличиваясь в размере, сдавливают:
- нервные черепные волокна;
- сосуды, отвечающие за кровоснабжение мозга;
- мозговое вещество.
Из-за влияния на все эти ткани, симптоматика развивается очень быстро. Так, через время, отклонения развиваются в дыхательной, зрительной и сердечной функциях.
Важно, что целостность нейрогипофиза сохраняется, даже если поврежден аденогипофиз.
продолжительное лечение антикоагулянтными препаратами и использование в значительных дозах кроверазжижающих средств может стать основной причиной возникновения кровотечения из сосуда головного мозга;
Симптомы
Выраженность клинической симптоматики при апоплексии гипофиза зависит от размеров опухоли, типа повреждающего агента. В принципе клиническая картина заболевания может варьироваться от появления незначительных малозаметных симптомов до полного расстройства сознания и развития комы.
При поражении гипофиза у больного могут возникать самые разные эндокринные нарушения. При маленьких размерах опухоли и незначительном кровоизлиянии у пациента уровень тропных гормонов не изменяется. В случае массивных кровотечений, они могут сопровождаться нарушением работы передней доли гипофиза и возникновением симптомов гипопитуитаризма. Примерно у 10 % пациентов перенесших апоплексию гипофиза отмечается развитие несахарного диабета, сопровождающегося полиурией и полидипсией.
При подозрении на апоплексию гипофиза после взятия образца крови для исследования содержания гормонов следует назначить гидрокортизон в дозе 100 мг внутривенно.
- Головную боль наблюдают в 95% случаев (внезапное начало; различная интенсивность).
- Нарушение зрения наблюдают в 70% случаев (обычно двусторонняя гемианопсия).
- Парез зрительного нерва (40%) с развитием диплопии; односторонний или двусторонний.
- Тошнота/рвота.
- Менингизм (часто).
- Гемипарез, в редких случаях судороги.
- Лихорадка, аносмия, ликворея из носа, дисфункция гипоталамуса (нарушение симпатической ауторегуляции и контроля АД, дыхания и сердечного ритма).
- Нарушение сознания, сонливость, делирий или кома.
- Симптомы предшествовавшей опухоли гипофиза.
- Острый гипопитуитаризм.
- Может быть трудно на основании клинических данных отличить апоплексию гипофиза от субарахноидального кровоизлияния, бактериального менингита, инфаркта срединных структур мозга (окклюзия базилярной артерии) или тромбоза кавернозного синуса. Клинике апоплексии гипофиза может за несколько дней предшествовать транзиторная неврологическая симптоматика.
- Клиническое течение различно. Головная боль и незначительные нарушения зрения возникают медленно и могут наблюдаться в течение нескольких недель. Фульминантная форма апоплексии проявляется слепотой, нестабильностью гемодинамики, комой и приводит к смерти. Иногда формируются остаточные эндокринные нарушения (пангипопитуитаризм).
- Мочевина и креатинин — Может возникать гипо- или гипернатриемия.
- Эндокринологические исследования — Следует взять пробу крови для определения кортизола, гормонов щитовидной железы, пролактина, соматотропного гормона, гонадотропного гормона.
- Компьютерная томография — Исследование гипофиза на фоне проведения внутривенного контрастирования позволяет обнаружить опухоль (или кровоизлияние) в течение 24-48 ч.
- Магнитно-резонансная томография — Может быть информативна при подостром течении.
Наиболее тяжелая форма состояния связана с прекращением лактации после родов. Менструация не начинается снова, сексуальный интерес (либидо) уменьшается, волосы в подмышках (подмышечная впадина) медленно исчезают, грудь уменьшается в размерах (атрофия).
Симптомы
Пациент может чувствовать себя уставшим и испытывать потерю веса (из-за недостатка гормонов щитовидной железы), потерю волос на лобке или подмышками (из-за недостатка половых гормонов), низкое кровяное давление (из-за недостатка адренокортикотропного гормона ).
- Отсутствие лактации;
- Прекращение менструального цикла или очень легкие менструации;
- Гипотиреоз с усталостью;
- Нетерпимость к холоду;
- Запор;
- Прибавка в весе, выпадение волос;
- Медленный сердечный ритм, низкое кровяное давление;
- Дефицит гонадотропина, приводящий к аменорее, приливам, снижению либидо.
Клинические особенности зависят от степени недостаточности секреции гормонов:
- Пролактин, гормон, стимулирующий лактацию;
- Гонадотропины (лютеинизирующий гормон [LH], фолликулостимулирующий гормон [FSH]), регулируют функцию яичников;
- ТТГ, регулирует работу щитовидной железы;
- АКТГ, адренокортикотрофин, который стимулирует кору надпочечников;
- Гормон роста (GH).
Сколько ткани гипофиза убито и насколько снижены уровни гормонов в кровообращении, определяет, что происходит с матерью. Пациенты с хронической формой имеют меньшую долю поврежденной ткани. Могут не проявлять симптомы в течение недель или даже лет после рождения.
Наиболее тяжелая форма состояния связана с прекращением лактации после родов. Менструация не начинается снова, сексуальный интерес (либидо) уменьшается, волосы в подмышках (подмышечная впадина) медленно исчезают, грудь уменьшается в размерах (атрофия).
Для некоторых женщин менструальные периоды возвращаются. Сообщалось о последующих беременностях.
Характерные симптомы гипотиреоза (усталость, сухость кожи, запоры, увеличение веса, вялость) развиваются постепенно. Тяжелый дефицит АКТГ связан с усталостью, хронической гипотензией с обмороком, неспособностью реагировать на стресс.
Обычно появляются через несколько недель, месяцев после рождения ребенка.
Последствия дефицита гормона роста ограничиваются некоторой потерей мышечной силы, повышенным содержанием жира в организме, увеличенной чувствительностью к инсулину.
Менее распространенная острая форма очень опасна. При этих случаях остается менее 10 процентов нормального объема ткани гипофиза. Пациенты имеют постоянное низкое кровяное давление (гипотония), нерегулярное и быстрое сердцебиение (тахикардия), отсутствие лактации, низкий уровень сахара в крови (гипогликемия) сразу после родов.
Как при хронической, так и острой формах могут быть признаки несахарного диабета (ДИ). Например, ненормальная жажда, увеличенное потребление воды, большой объем мочи.
После апоплексии давление внутри турецкого седла повышается, и окружающие структуры, такие как зрительный нерв и содержимое кавернозного синуса, сдавливаются. Повышенное давление дополнительно ухудшает кровоснабжение ткани, вырабатывающей гормон гипофиза, что приводит к гибели ткани из-за недостаточного кровоснабжения.
История
Первое описание случая апоплексии гипофиза было приписано американскому неврологу Пирсу Бейли в 1898 году. В 1905 году за этим последовало новое сообщение немецкого врача Бляйбтрой. Операция по поводу апоплексии гипофиза была описана в 1925 году. До введения заместительной терапии стероидами смертность от апоплексии гипофиза составляла около 50%.
Название этого состояния было придумано в 1950 году врачами из Бостонской городской больницы и Гарвардской медицинской школы в серии случаев . Термин «апоплексия» применялся, поскольку он относился как к некрозу, так и к кровотечению в опухоли гипофиза.








