Асимметрия яичка может отсутствовать при двустороннем поражении, которое встречается значительно реже, но представляет большую опасность, так как в таком случае вероятность возникновения бесплодия возрастает.
Варикоцеле — мужская болезнь, обусловленная варикозным расширением вен, окружающих семенной канатик. Само по себе это состояние не несет угрозы жизни и встречается у 10-20% мужчин. Более чем в половине случаев протекает совершенно бессимптомно. Главная опасность варикоцеле заключается в том, что оно способствует развитию мужского бесплодия: в исследованиях отмечено, что у 70% пациентов с этой патологией отмечается ухудшение параметров эякулята.
С варикоцеле мужчина может столкнуться как в молодом, так и в зрелом возрасте. Чем дольше не оперируются варикозные вены семенного канатика, тем выше риск появления осложнений. В самых тяжелых случаях возможно воспаление вен или их разрыв с кровоизлиянием в мошонку.
В урологическом отделении ФНКЦ ФМБА в Москве для минимизации риска мужского бесплодия проводится микрохирургическая операция по удалению варикоцеле яичка: как правило, это совсем небольшая цена за возможность сохранить репродуктивную функцию.
2. Эндоваскулярное склерозирование – введение склерозирующих веществ во внутреннюю семенную вену, за счет чего достигается «слипание» стенок вены. Склерозирующие вещества доставляются по катетеру под контролем рентгена. Катетер помещают в венозную систему с помощью прокола кожи и правой бедренной вены.

Заведующий отделением урологии Дьяков Степан Николаевич
Сразу стоит отметить, что консервативных методов лечения варикоцеле не существует. Если есть патологическое расширение вен, то лекарственными препаратами это не исправить. В этой заметке мы рассмотрим только особенности различных операций проводимых для лечения варикоцеле. Более подробно о том, что это такое, почему возникает, как влияет на репродуктивную функцию и т.д. можно прочитать в статье на нашем сайте «Варикоцеле — лечить или не лечить»
1. Традиционные операции (операции Иванисевича/Паломо) . На сегодняшний день используются все реже. Заключаются в перевязке яичковой вены/перевязке яичковых вены и артерии. Разрез делается в нижней части живота.
Плюсы:
+ технически несложная и непродолжительная операция.
Минусы:
— высокая частота рецидивов;
— большая вероятность развития водянки левого яичка;
— большой разрез.
2. Эндоваскулярное склерозирование – введение склерозирующих веществ во внутреннюю семенную вену, за счет чего достигается «слипание» стенок вены. Склерозирующие вещества доставляются по катетеру под контролем рентгена. Катетер помещают в венозную систему с помощью прокола кожи и правой бедренной вены.
Плюсы:
+ нет разреза;
+ нет риска повреждений артерии и лимфатических сосудов.
Минусы:
— лучевая нагрузка от использования рентгена;
— большая длительность манипуляции.
3. Лапароскопическая операция позволяет заблокировать ветви внутренней яичковой вены и при этом сохранить артерию. Операция проводится через небольшие надрезы с помощью микровидеокамеры и специальных инструментов.
Плюсы:
+ низкая вероятность рецидивов.
Минусы:
— необходимость интубационного наркоза (с искусственной вентиляцией легких);
— риск повреждения внутренних органов и внутреннего кровотечения;
— вероятность возникновения спаек.
4. Операция Мармара (микрохирургическая варикоцелэктомия). Проводится в нашем Центре Амбулаторной Хирургии . На данный момент этот вид операции считается золотым стандартом в лечении варикоцеле.
Небольшой разрез выполняется ниже наружного отверстия пахового канала. Во время операции используются микро-хирургические очки и микрохирургический инструментарий, что позволяет максимально точно выделить все варикозно расширенные вены и сохранить яичковую артерию и лимфатические сосуды.
Плюсы:
+ маленький, незаметный под бельем разрез;
+ не требует госпитализации;
+ может быть проведена под местным обезболиванием или внутривенным наркозом («легкий» наркоз, отходит через 15-20 минут, через 1,5-2 часа после операции, пациент может ехать домой).
Минусы:
— в некоторых случаях, при сильной разветвленности вен, операция может быть достаточно длительной.
Ограничений для проведения операций по варикоцеле нет. Есть некоторые ограничения при проведении того или иного метода, например, при сахарном диабете и иных хронических заболеваниях. Решение о способе лечения принимает врач совместно с пациентом на основании результатов анализов, экономических возможностей и предпочтений.
Симптомы проявления
Симптомы проявления варикоцеле, особенно в начальной, 1-й и 2-й степенях практически отсутствуют. Поводом для беспокойства могут стать тянущая боль в яичке при нагрузке, беспричинное жжение в области мошонки, отсутствие сексуального влечения. При 3-й степени мужчина ощущает постоянную боль, не связанную ни с какими физическими нагрузками. Ношение облегающего и плотного белья становиться невозможным.
Наряду с тем, что двустороннее варикоцеле достаточно распространенное явление, чаще всего диагностируется варикоцеле левого яичка. Процентное соотношение заболевания левого яичка и варикоцеле правого яичка по статистике составляет 10/2. Это обусловлено различиями венозных систем левого и правого яичка.
На эти и другие вопросы отвечает врач-уролог «Клиника Эксперт» Пермь Анатолий Владимирович Вавилин.
Несмотря на то, что это заболевание довольно распространённое, рядовой обыватель мало знает о нём. Из-за чего возникает варикоцеле и чем оно грозит мужчине? Как выявляют и лечат варикоцеле?
На эти и другие вопросы отвечает врач-уролог «Клиника Эксперт» Пермь Анатолий Владимирович Вавилин.
— Анатолий Владимирович, что это за болезнь – варикоцеле? Есть ли у неё что-то общее с варикозным расширением вен на ногах? Звучит похоже…
— Варикоцеле – это варикозное расширение вен гроздьевидного сплетения семенного канатика. При этом заболевании нарушается работа клапанного механизма вен, в результате ухудшается отток крови по ним, и вены расширяются.
Эта патология считается довольно распространённой. Так, например, во время призыва на военную службу варикоцеле выявляют у 1-7% молодых людей. Наибольшая частота варикоцеле (15-19,3%) приходится на 14-15-летний возраст. У детей до 10 лет это заболевание встречается в 0,7-5,7% случаев.
Угрозы для жизни варикоцеле не представляет, но зачастую становится причиной мужского бесплодия. Общее с варикозным расширением вен нижних конечностей заключается в том, что в обоих случаях речь идёт о варикозном расширении вен.
— А известны ли причины патологии? Почему появляется варикоцеле?
— Болезнь бывает врождённой и приобретённой. Чаще всего регистрируется варикоцеле левого яичка, именно там семенная вена соединяется с почечной – это, как правило, результат врождённой патологии. При этом варикоцеле не относится к генетическим болезням.
Реже болезнь затрагивает оба яичка, ещё реже – только правое. В таких случаях можно говорить о приобретённой форме заболевания, что часто сигнализирует об онкологической патологии. Спровоцировать приобретённое варикоцеле справа может опухоль правой почки, как злокачественная, так и доброкачественная.
— Как проявляется варикоцеле?
— На первичном этапе развития болезни чаще всего никак. На второй стадии могут возникать дискомфортные ощущения в паху, боли в яичке. При третьей стадии проявления такие же, как и при второй.
Хочу заметить, что боль в яичках – это не всегда варикоцеле: такие же ощущения возникают, например, и при хроническом простатите, при воспалении придатка яичка.
— Как у мужчин определяют варикоцеле? В чём заключается диагностика?
— Различают три стадии заболевания. На первой расширения вен семенного канатика невооружённым глазом не видно, но их можно прощупать. На второй расширенные вены уже можно рассмотреть, и они тоже прощупываются. На третьей все проблемы уже видны настолько явственно, что ошибиться с диагнозом невозможно.
Чаще всего врождённое варикоцеле обнаруживается случайно – на осмотре молодых людей при прохождении медкомиссии во время призыва в армию. Кстати, осмотр производится в положении пациента стоя, поскольку, когда человек ложится, эти расширенные вены спадаются и не видны. Также для диагностики варикоцеле проводится УЗИ мошонки: можно увидеть размеры варикозно расширенных вен и определить стадию болезни.
— Может ли варикоцеле пройти само, без лечения?
— Расскажите о существующих методах лечения заболевания. Можно ли вылечить варикоцеле без операции? И есть ли шанс навсегда избавиться от этой патологии?
— Ещё не так давно, лет 15 назад, всех пациентов с варикоцеле направляли на операцию. Сейчас, если выявляется первая стадия заболевания и человека ничего не беспокоит, можно обойтись без хирургического вмешательства. Просто надо наблюдаться: если варикоцеле не прогрессирует, с этой первой стадией человек может без проблем прожить довольно долго.
Если всё же встаёт вопрос о лечении, то оно только хирургическое. При удачно выполненной операции человек может забыть о проблеме.
— Как проводятся операции при варикоцеле?
— Существует несколько вариантов. Самая простая – это операция Иваниссевича. В левой подвздошной области, чуть выше паховой складки, врач делает разрез примерно в 5 сантиметров, выделяет яичковую вену и пересекает её.
Более сложная операция Мармара – она относится к разряду микрохирургических. Через небольшой, размером не больше сантиметра, разрез выделяется семенной канатик и перевязываются все мелкие вены, после чего отток крови осуществляется по другим венам.
Сейчас появился ещё один вид операции, она представляет собой малоинвазивную рентгенохирургическую эндоваскулярную процедуру. Для её проведения нужны специально обученные врачи и дорогостоящее оборудование, поэтому такие операции мало распространены и проводятся в основном в крупных центрах.
— Какие возможны осложнения после операции по поводу варикоцеле?
— Как правило, никакими серьёзными осложнениями такие операции не отягощаются. Однако бывает так, что операция выполнена, но проблема не устранена, вены остаются расширенными.
Одно из самых распространенных осложнений – рецидив варикоцеле. Каждый вид хирургического вмешательства имеет определённую вероятность возвращения патологического процесса. В случае с традиционной операцией такая вероятность составляет 40%, при эндоваскулярном лечении – 15%, лапароскопии – до 10% и при микрохирургической операции – не более 2%.
Все остальные осложнения встречаются крайне редко и в основном связаны с нарушением техники операции. Например, иногда после хирургического вмешательства может возникать водянка оболочек яичка (гидроцеле). Это бывает, в частности, при пересечении лимфатических сосудов.
— А каковы причины рецидива варикоцеле?
— Причина рецидива – наличие так называемых вен-дублёров, по которым кровь снова наполняет вены гроздьевидного сплетения. Частота рецидивов при операции Иваниссевича выше, так как во время неё перевязывается только общая яичковая вена, без учёта вен-дублёров. А вот при микрохирургической операции (Мармара) рецидивов меньше, поскольку перевязываются все ветви яичковой вены.
— Что будет, если эту болезнь не лечить? Чем варикоцеле грозит мужчине?
— Как я говорил ранее, опасности для жизни заболевание не представляет. Однако оно влияет на сперматогенез мужчины, то есть может стать одной из причин мужского бесплодия.
— Анатолий Владимирович, можно ли как-то предотвратить появление варикоцеле?
— Если мы говорим о врождённой форме заболевания, то, к сожалению, современная медицина пока не в силах предотвратить возникновение этого заболевания. Профилактика приобретённой формы заключается в своевременной диагностике и лечении патологий, на фоне которых может появляться варикоцеле.
Если заболевание уже выявлено, предотвратить его прогрессирование помогут такие меры, как:
- нормализация стула;
- посильный физический труд;
- регулярная половая жизнь;
- отказ от вредных привычек;
- рациональная физическая активность, в том числе занятия спортом;
- регулярные прогулки на свежем воздухе;
- правильное питание;
- приём витаминов (только по назначению врача).
Беседовал Игорь Чичинов
Записаться на приём к врачу-урологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Редакция рекомендует:
Для справки:
Вавилин Анатолий Владимирович
Выпускник Пермской государственной медицинской академии 1998 года, специальность «Лечебное дело».
В 1999 году окончил интернатуру по специальности «Хирургия». В 2009 году прошёл профессиональную переподготовку по урологии.
В настоящее время – врач-уролог в «Клиника Эксперт» Пермь. Принимает по адресу: г. Пермь, ул. Монастырская, 42а.
Методика Мармара предполагает маленький разрез на коже (около 2-3 сантиметров) в месте выхода семенного канатика. Вмешательство проводится при помощи специальных инструментов и микроскопа, что позволяет более точно провести перевязывания, не задевая находящиеся рядом артерию, нервы и лимфатические сосуды. Медики дают этой методике самые положительные отзывы, так как степень травматизма и показатель рецидива у нее самые низкие.
Какие виды оперативных методик применяются в лечении?
Операция проводится с целью пересечения расширенных венозных сосудов, которые участвуют в обратном оттоке крови. В последнее время используются преимущественно следующие методики по лечению варикоцеле:
Традиционный способ открытого доступа (метод Иваниссевича и Паломо)
Операция Иваниссевича является общепризнанным эффективным методом лечения на любой стадии варикоцеле и предполагает перевязывание пораженных вен яичка на уровне забрюшинного отдела. Во время операции хирург делает небольшой разрез (4-5 сантиметров) в левой подвздошной области и осуществляет перевязывание больных сосудов.
Метод Паломо по своей сути идентичен оперативной методике Иваниссевича. Разница между ними заключается в выборе места разреза, который у Паломо располагается выше.
Микрохирургический способ (Мармара)
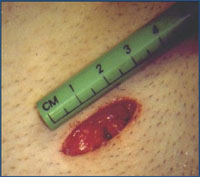 Методика Мармара предполагает маленький разрез на коже (около 2-3 сантиметров) в месте выхода семенного канатика. Вмешательство проводится при помощи специальных инструментов и микроскопа, что позволяет более точно провести перевязывания, не задевая находящиеся рядом артерию, нервы и лимфатические сосуды. Медики дают этой методике самые положительные отзывы, так как степень травматизма и показатель рецидива у нее самые низкие.
Методика Мармара предполагает маленький разрез на коже (около 2-3 сантиметров) в месте выхода семенного канатика. Вмешательство проводится при помощи специальных инструментов и микроскопа, что позволяет более точно провести перевязывания, не задевая находящиеся рядом артерию, нервы и лимфатические сосуды. Медики дают этой методике самые положительные отзывы, так как степень травматизма и показатель рецидива у нее самые низкие.
Эндоскопический метод (лапароскопический)
Данный способ применим на любой стадии заболевания. В основе лечения лежит устранение проблемы через блокирование тока крови по венам яичка. На коже делаются три прокола (в области пупка и в правой и левой подвздошной области), чтобы ввести видеокамеру и необходимые инструменты. Это позволяет осмотреть всю вену под увеличением (6-10 раз), выделить пораженные участки, наложить на её ответвления скобки из титана и пересечь сосуды.
Эмболизация
Такой способ, как эмболизация, основывается на введении в пораженную вену вещества или спирали, которые закупоривают её просвет. Процедура проводится через прокол в бедренной вене с правой стороны, куда помещается катетер толщиной 1 мм, идущий к левой почечной вене.
Склеротерапия
Метод заключается в введении вещества склерозанта в яичковую вену, которое перекрывает просвет сосуда и препятствует оттоку крови к яичку. Такой способ лечения часто назначается пациентам с соматическими заболеваниями или в случаях, когда другие методы неприменимы. Через маленький разрез вводится катетер, и проводится исследование сосудов при помощи рентгеноконтрастного вещества. На основе полученного снимка в пораженные участки вводится склерозант, который спаивает просвет вены.
Основная рекомендация — ограничение тяжелых нагрузок в течение 24 часов. После этого — контроль за состоянием повязки и ежедневная перевязка на протяжении 8 дней с последующим снятием швов. После него можно возобновлять интимную жизнь. В срок от 6 до 12 месяцев нормализация плодовитости после удаления варикоцеле у большинства пациентов происходит естественным путём. Можно ускорить этот процесс дополнительной медикаментозной терапией.

За последние годы приобрела популярность операция с лапароскопическим устранением варикоцеле и операция рентгеноэндоваскулярной эмболизации сосудов.
Проведя операцию у пациентов с наличием варикоцеле и бесплодием, мы рекомендуем определенные методы стимуляции спермотегенеза. Обычно они приводят к положительному результату в период от трех до шести месяцев после операции. Многое зависит от данных спермограммы. В том случае если спермотегенез значительно изменен (концентрация половых клеток ниже 5 млн или высоко количество измененных половых клеток с повреждением ДНК), срок реабилитации может достигать 12 месяцев.
В открытых операциях проводят перевязку и пересечение яичковой вены извне, через разрез плоти от 1,5-2 см (метод Мармара) до 5-6 см (Иваниссевича). В зависимости от модификации проникновение осуществляется в разных участках: в подвздошной области передней брюшной стенки, выше нее и в районе пахового канала. Раны ушиваются послойно. Процедура занимает 40-50 минут.
Реабилитация пациентов
Инвазивность методов хирургии разная, поэтому и время на реабилитацию они требуют не одинаковое. После эндоваскулярной процедуры достаточно 2-3 часа постельного режима и пациента отправляют домой. Эндоскопическое вмешательство и открытая операция предусматривают пребывание в стационаре не менее двух суток. Анальгетики и антибиотики при нормальном течении отменяю на третий день, швы снимают на 7-8 день.
Первые послеоперационные 24 часа необходимо сохранять стерильность повязки и сухость раны. Теплую ванну и душ следует отложить на неделю, а бассейн и сауну – минимум на две. Первый месяц придется воздержаться от занятий спортом и сексом.
Снять отеки поможет компрессионное белье, гидроцеле – бандаж, боли купируют холодные примочки, иглоукалывание и физиотерапия. Рекомендуют для профилактики: отдых, пешие прогулки и витамины.
Обратите внимание на кнопку «Прикрепить файл» — она позволяет сразу же оправить врачу медицинские документы в электронном виде. Это могут быть снимки, анализы и другая информация, которая будет важна для определения диагноза.
Лапароскопическое клипирование при варикоцеле
Лапароскопическая варикоцелэктомия имеет массу преимуществ: косметический эффект, короткий реабилитационный период и возможность быстро вернуться к привычной жизни. Но вместе с тем высок риск задеть лимфотические пути. Чтобы этого не произошло, применяется контрастирование.
Применение эндовидеохирургического метода лечения варикоцеле позволяет точно оценить количество ветвей вены яичка и пресечь их полностью, сохранив неповрежденной артерию.
Сначала выполняется разрез длиной от 3,5 до 5 см для получения доступа к пораженной области.
Коротко о подготовке к оперативному вмешательству
Подготовка к оперативному вмешательству начинается за 10 дней до его проведения.
Сначала пациенту назначают следующие исследования:
- флюорография или рентгенография легких;
- электрокардиограмма;
- общие анализы крови и мочи;
- УЗИ мошонки;
- определение резус-фактора;
- тест на уровень тестостерона;
- спермограмма;
- тест на ВИЧ, гепатит В и С;
- флебография и т.д.
Операция в большинстве случаев проводится под общим наркозом. Поэтому требуется проведение исследований для выявления возможных аллергических реакций на лекарства, применяющиеся во время вмешательства.
Если у человека имеются хронические заболевания, ему может потребоваться консультация узких специалистов.
 Перед операцией следует определить уровень тестостерона в организме мужчины.
Перед операцией следует определить уровень тестостерона в организме мужчины.
Операция при варикоцеле проводится по разным методикам. Все методы отличаются способами доступа к месту патологии и технологией проведения оперативного вмешательства. В зависимости от особенностей метода операция на варикоцеле делится на две разновидности:
Подготовка к операции
Пациенту нужно подготовиться к операции, сдав за 10 дней до нее некоторые анализы. Подготовка включает следующие исследования:
- анализ урины общий;
- анализ крови (на свертываемость, на резус-фактор и группу, общий, на уровень сахара);
- рентгенография легких;
- анализ на гепатит В и С, ВИЧ;
- электрокардиограмма.
Перед операцией по поводу варикоцеле врач назначает обычное УЗИ мошонки и ультразвуковое исследование с использованием контраста. Такое обследование даст более полную клиническую картину заболевания. В зависимости от тяжести болезни и состояния больного могут быть назначены дополнительные обследования.
Утром в день операции мужчина не должен есть и пить. После утреннего гигиенического душа нужно выбрить живот и лобок. Если у больного есть хронические заболевания, при которых показан прием лекарств, то это отдельно оговаривается со специалистом.
Используется редко, так как утратил актуальность и считается устаревшим после освоения лапароскопической и микрохирургической методик. Техника проведения сходна с операцией Иваниссевича. Отличие в том, что разрез выполняется в нижней части брюшной стенки выше лобка. Этот прием обеспечивает лучший обзор, позволяет с большей вероятностью обнаружить скрытые пораженные сосуды.
Восстановление
Вне зависимости от вида проведенного вмешательства первые 1–2 суток пациенту важен покой. После малоинвазивной операции можно сразу подниматься с постели, но необходимо исключить любые физические нагрузки и водные процедуры.
Для оценки результата больному проводят контрольное УЗИ, допплерографию, назначают лекарственные препараты для снятия болевого синдрома, ускорения регенерации, антисептики, гормоны, витаминные комплексы и венотоники.
После выписки пациенту нужно соблюдать особый режим до окончания реабилитации. Ограничения касаются тяжелого труда, активных видов спорта, сексуальной жизни, питания.








