Также вариантом, дополняющим радикальную операцию, признана химиотерапия. Такие процедуры проводят перед и после хирургического вмешательства. Обычно рекомендуют 3 курса, назначаемые через 3 недели. Используют следующие препараты:
У племянницы обнаружили гранулезоклеточную опухоль яичника. Сестра в панике. Я изучила все об этой патологии, рассказала ей, а теперь поделюсь с вами своими знаниями.
- 1 Что такое гранулезоклеточная опухоль яичника
- 2 Прогноз при гранулезоклеточной опухоли яичника
- 3 Как проявляется заболевание
- 3.1 Гранулезоклеточная опухоль яичника взрослого типа
- 3.2 Ювенильный вариант ГКО
- 4 Причины возникновения таких новообразования
- 5 Виды гранулезоклеточных опухолей
- 6 Диагностика заболевания
- 6.1 Дифференциальный диагноз
- 7 Лечение гранулезоклеточных опухолей
- 7.1 Операция
- 7.2 Облучение и химиотерапия
- 8 Осложнения
- Во время полового акта появляется боль.
- Ноющая боль в пояснице и в области живота во время физической нагрузки или после нее.
- Кровянистые выделения между менструациями.
- Нарушение менструального цикла.
- Ощущение сдавливания мочевого пузыря, прямой кишки.
- Симптомы интоксикации.
- Симптомы, появляющиеся при развитии и метастазировании опухолей – слабость, судороги, нарушение координации, кашель и другие.
- Бесплодие.
- Анемия.
Это рак или нет?
Гранулезоклеточные опухоли относятся к группе новообразований полового тяжа и стромы. Симптомы гранулезоклеточных опухолей яичников:
- Во время полового акта появляется боль.
- Ноющая боль в пояснице и в области живота во время физической нагрузки или после нее.
- Кровянистые выделения между менструациями.
- Нарушение менструального цикла.
- Ощущение сдавливания мочевого пузыря, прямой кишки.
- Симптомы интоксикации.
- Симптомы, появляющиеся при развитии и метастазировании опухолей – слабость, судороги, нарушение координации, кашель и другие.
- Бесплодие.
- Анемия.
КТ помогает определить границы новообразования, степень поражения других тканей и органов. МРТ помогает с большой точностью оценить степень прорастания опухоли в рядом расположенные ткани и органы. В качестве диагностического средства используют лапароскопию. В Юсуповской больнице предоставляют весь спектр медицинских услуг, комфортные палаты стационара, помощь разнопрофильных специалистов больницы. Записаться на консультацию к врачу можно по телефону.
Только хирургическое удаление, благо, что опухоли не врастают в соседние органы. При I стадии молодой женщине, настроенной на рождение ребёнка, могут удалить яичник с маточной трубой и сальник. Женщинам в постменопаузальном периоде рекомендуется радикальная операция — пангистерэктомия.
Лечение гранулёзоклеточной опухоли
Только хирургическое удаление, благо, что опухоли не врастают в соседние органы. При I стадии молодой женщине, настроенной на рождение ребёнка, могут удалить яичник с маточной трубой и сальник. Женщинам в постменопаузальном периоде рекомендуется радикальная операция — пангистерэктомия.

Аналогичную операцию выполняют при II–IV стадии. При рецидиве опухоли стараются удалить что возможно, что останется от опухоли — облучают и, конечно, проводят химиотерапию.
В Европейской клинике успешно лечат пациенток с гранулёзоклеточной опухолью яичников, наши онкогинекологи знают эту патологию и смогут подобрать оптимальную программу лечения, ориентированную на индивидуальный случай.
Основной особенностью новообразования является то, что оно способно производить женские половые гормоны, в редких случаях оно вырабатывает стероидные и мужские гормоны.
Причины появления
Почему появляется опухоль, точно неизвестно. Многочисленные исследования ученых позволяют только озвучить некоторые факторы, которые способны спровоцировать развитие недуга яичников:
- Наследственность.
- Плохая работа иммунной системы.
- Инфекционные заболевания.
- Воспалительные процессы в репродуктивных органах.
Почему возникло новообразование, можно предположительно сказать после проведения полного обследования органов малого таза.
У каждой десятой женщины с гранулезоклеточными новообразованиями яичников происходит разрыв капсулы опухоли с возникновением гемоперитонеума и интенсивной болью, характерной для острого живота. В четверти случаев феминизирующая овариальная мезенхиома приводит к развитию асцита. Отдаленными последствиями неоплазии являются метастазирование в брыжейку тонкой и толстой кишки, рецидив после радикального лечения. Крайне редко гранулезоэпителиома метастазирует гематогенно в печень, селезенку, надпочечники.
Осложнения
У каждой десятой женщины с гранулезоклеточными новообразованиями яичников происходит разрыв капсулы опухоли с возникновением гемоперитонеума и интенсивной болью, характерной для острого живота. В четверти случаев феминизирующая овариальная мезенхиома приводит к развитию асцита. Отдаленными последствиями неоплазии являются метастазирование в брыжейку тонкой и толстой кишки, рецидив после радикального лечения. Крайне редко гранулезоэпителиома метастазирует гематогенно в печень, селезенку, надпочечники.
Гиперэстрогения, характерная для этой патологии, провоцирует ассоциированные диспластические процессы и неогенез в молочных железах (мастопатии и другие виды опухолей), рост миом матки, возникновение высокодифференцированного рака эндометрия (наблюдается почти у 10% больных женщин).
Гематокрит 34.7
Гемоглобин 12.0
Эритроциты 4.17
MCV (ср. объем эритр.) 83.2
RDW (шир. распред.
эритр)18.3
MCH (ср. содер. Hb в эр.) 28.8
МСHС (ср. конц. Hb в эр.) 34.6
Тромбоциты 297
Лейкоциты 9.72
Нейтрофилы (общ.число), % 56.2
Лимфоциты, % 26.7
Моноциты, % 15.8
Эозинофилы, % 0.8
Базофилы, % 0.5
Нейтрофилы, абс. 5.45
Лимфоциты, абс. 2.60
Моноциты, абс. 1.54
Эозинофилы, абс. 0.08
Базофилы, абс. 0.05
СОЭ (по Вестергрену) 69
Анамнез заболевания:
30.07.18 в экстренном порядке была проведена правосторонняя аднексэктомия, удалили опухоль 7см. По гистологическому заключению — гранулезоклеточная опухоль правового яичника взрослого типа с диффузным типом роста. Обратились в онкологический диспансер.
06.11.18 проведена резекция большого сальника и тотальная гистерэктомия с придатками. По исследованию биопсийного материала — рост гранулезоклеточной опухоли в брюшине дуглоссова пространства.
Заключительный диагноз: гранулезоклеточная опухоль правого яичника в ст. рТ2N0M0 после хирургического лечения. Показано проведение химиотерапии по схеме: Этопозид 100 мг/м2 (1-5 дни)+ цисплатин 20 мг/м2 (1-5 дни) 4 курса каждые 3 недели.
На сегодняшний день было проведено 3 цикла АПХТ, 4 курс химиотерапии был перенесен в связи с повышенным АЛТ и АСТ.
Последние анализы:
АлАТ 85
АсАТ 192
Билирубин общий 22.3
Глюкоза 5.1
Креатинин 50
Мочевина 2.1
Общий белок 75
Гематокрит 34.7
Гемоглобин 12.0
Эритроциты 4.17
MCV (ср. объем эритр.) 83.2
RDW (шир. распред.
эритр)18.3
MCH (ср. содер. Hb в эр.) 28.8
МСHС (ср. конц. Hb в эр.) 34.6
Тромбоциты 297
Лейкоциты 9.72
Нейтрофилы (общ.число), % 56.2
Лимфоциты, % 26.7
Моноциты, % 15.8
Эозинофилы, % 0.8
Базофилы, % 0.5
Нейтрофилы, абс. 5.45
Лимфоциты, абс. 2.60
Моноциты, абс. 1.54
Эозинофилы, абс. 0.08
Базофилы, абс. 0.05
СОЭ (по Вестергрену) 69
Протромбиновое время 12.8 cек
Протромбин (по Квику) 82 %
МНО 1.12
АЧТВ 34.1 сек
Фибриноген 3.7 г/л
Тромбиновое время 14.0
В общем анализе мочи отклонений никаких нет.
Есть заключение гепатолога: стеатогепатит смешанной этимологии (на фоне ожирения, токсический) умеренной степени активности в сочетании с синдромом Жильбера.
Можно ли продолжать 4 цикл ХТ при таких показателях АЛТ/АСТ, на сколько можно отложить? Возможно ли вовсе не проводить 4 цикл и остановится на 3, будет ли эффект в таком случае от проведенной ХТ.
50 мг/м 2 табл.
50 мг/м 2 табл.
AUC5
Опубликовано в монографии А.Ф. Урманчеева, Г.Ф. Кутушева
3. ЛЕЧЕНИЕ
3.1. ЛЕЧЕНИЕ ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
3.2. ЛЕЧЕНИЕ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
3.2.1. ЛЕЧЕНИЕ ЗЛОКАЧЕСТВЕННЫХ ЭПИТЕЛИАЛЬНЫХ ОПУХОЛЕЙ (РАКА)
3.2.1.1. СТАДИРОВАНИЕ
Рак яичников — это заболевание, диагноз которого устанавливается на основании хирургических и морфологических находок. Очень важным для врачей является знание классификаций стадирования рака яичников. В табл. 5 представлены классификации FIGO (1973 г.) и по системе TNM (5-е издание)[81].
Прогностические факторы при раке яичников. Клинико-морфологические находки при тщательной ревизии во время лапарото-мии являются важными прогностическими факторами. К клинико-морфологическим прогностическим факторам могут быть отнесены: стадия заболевания по клинической классификации FIGO, гистологический тип и дифференцировка опухоли, а также объем неудаленных опухолевых масс при циторедуктивных операциях.
Таблица 6
Прогностические факторы для ранних стадий рака яичников (I-IIA)
Выбор варианта комбинированного лечения рака яичников во многом зависит от выявленных клинико-морфологических прогностических факторов заболевания.
3.2.1.2. ЛЕЧЕНИЕ РАКА ЯИЧНИКОВ РАННИХ СТАДИЙ
Примерно у 20% больных раком яичников диагностируют ранние стадии заболевания (I-IIA стадии).
Стандартным объемом операции при раке яичников I стадии является экстирпация матки с двусторонним удалением придатков и оментэктомией на уровне поперечноободочной кишки из срединного лапаротомного доступа. Тщательная ревизия брюшной полости дополняется цитологическим исследованием выпота или смывов и гистологическим изучением биоптатов с подозрительных участков брюшины. Окончательно не решен вопрос о необходимости выполнения тазовой и парааортальной лимфаденэктомии.
У молодых пациенток, больных раком яичника IA стадии, только при пограничной опухоли (GB) или высокодифференцированной аденокар-циноме (G1) при настойчивом желании больной сохранить фертильность возможно выполнение органосохраняющей операции в объеме односторонней аднексэктомии без экстирпации матки с обязательной биопсией другого яичника.
3.2.1.3. ЛЕЧЕНИЕ РАСПРОСТРАНЕННОГО РАКА ЯИЧНИКОВ
В табл. 7, 8 представлены современные схемы химиотерапии рака яичника.
Таблица 7
Схемы химиотерапии рака яичников (химиотерапия 1-й линии)
Таблица 8
Препараты химиотерапии 2-й линии в лечении рака яичников
1,5 мг/м
2,3 мг/м 2 табл.
Гемцитабин (гемзар) или
Гемцитабин
+цисплатин
800-1250 мг/м 2
600-1000 мг/м 2
30 мг/м 2
1-й, 8-и, 15-и дни, интервал 4 нед.
1-й, 8-й, 15-й дни, интервал 4 нед.
1-й день
Оксалиплатин (элоксатин) или
Оксалиплатин
+цисплатин
130 мг/м 2
130 мг/м 2
100 мг/м 2
Гексаметилмеламин (гексален, алтретамин) или
Алтретамин
+карбоплатин,
+таксол
150 мг/м 2 капс.
AUC5
150 мг/м 2
1-14 дни, интервал 4 нед.
2-15 дни
1-й день
1-й день
Этопозид (вепезид) или
Этопозид (вепезид)
+карбоплатин
50 мг/м 2 табл.
50 мг/м 2 табл.
AUC5
Липосомальный доксорубицин (доксил)
Иринотекан (кампто) или
Кампто + митомицин С или
Кампто + таксотер
100-150-200 мг/м 2
120 мг/м 2 +75 мг/м 2
200 мг/м 2 +60 мг/м 2
1 раз в 3 нед.
1-й, 15-й дни
1 раз в 3 нед.
Таблица 9
Современные стандарты лечения рака яичников (IGCS, 1999)
РАННИЕ СТАДИИ (I-IIA стадии)
МЕСТНОРАСПРОСТРАНЕННЫЕ И
ДИССЕМИНИРОВАННЫЕ ФОРМЫ
(IIB-IV стадии)
IIВ-III стадии
1. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ всегда имеет циторедуктивный характер и является этапом комбинированного лечения: • Первичная циторедуктивная операция — удаление опухолевых масс перед началом химиотерапии
• Промежуточная циторедуктивная операция — операция после короткого курса индукционной химиотерапии (обычно 2-3 цикла) 2. ХИМИОТЕРАПИЯ • Комбинированная химиотерапия 1-й линии на основе платиносодержащих схем (CAP, CAcbP, TP,TcbP)
• Число курсов не менее 6-8
IV стадия
Несмотря на достигнутые успехи в диагностике и лечении рака яичников, прогноз заболевания остается плохим, пятилетняя выживаемость больных раком яичников не превышает 35-40%. В табл. 10 представлены сводные данные о распределении больных раком яичников по частоте обнаружения в зависимости от стадии заболевания и, соответственно, результатам лечения [2].
Таблица 10
Рак яичников: стадии заболевания по FIGO, частота обнаружения и 5-летняя выживаемость [2]
3.2.2. ЛЕЧЕНИЕ ЗЛОКАЧЕСТВЕННЫХ НЕЭПИТЕЛИАЛЬНЫХ ОПУХОЛЕЙ
3.2.2.1. ЛЕЧЕНИЕ СТРОМАЛЬНОКЛЕТОЧНЫХ ОПУХОЛЕЙ (СТРОМЫ ПОЛОВОГО ТЯЖА)
Стромальноклеточные опухоли составляют 5% среди всех злокачественных опухолей яичников. Большинство стромальноклеточных опухолей яичников выявляется на I стадии заболевания. Необходимо помнить, что гранулезоклеточные опухоли могут сочетаться с гиперплазией эндометрия и раком эндометрия.
3.2.2.2. ЛЕЧЕНИЕ ГЕРМИНОГЕННЫХ ОПУХОЛЕЙ
Объем операции при всех гистотипах злокачественных герминогенных опухолей (дисгерминомах и недисгерминомах) I стадии ограничивается односторонней аднексэктомией для сохранения фертильности молодым пациенткам.
В настоящее время адъювантная химиотерапия после хирургического лечения не назначается только больным с дисгерминомой и незрелой тератомой I степени (GI) IA стадии. Остальным больным с недисгерминомами I стадии и всем больным с герминогенными опухолями (дисгерминомами и недисгерминомами) IB-IV стадий показана послеоперационная комбинированная химиотерапия по схемам ВЕР. Схемы химиотерапии герминогенных опухолей яичников представлены в табл. 11.
Таблица 11
Химиотерапия герминогенных опухолей яичников
Таблица 12
Лечебная тактика при герминогенных опухолях яичников у детей
Благодаря включению препаратов платины в лечение герминогенных опухолей яичников, наблюдаемая 5- и 10-летняя выживаемость больных достигла 93% [77], что по эффективности лечения может быть сравнимо с успехами в лечении трофобластической болезни. После органосохраняющих операций и проведенной адъювантной химиотерапии у женщин сохраняется менструальная и репродуктивная функция. В ретроспективных исследованиях не отмечено увеличения числа пороков и опухолей у детей этих пациенток [77].
Еще одна особенность которая служит отличием гранулезоклеточных опухолей яичников – возможность развития вирильного синдрома. Это бывает в тех случаях, когда новообразование вырабатывает повышенное количество андрогена. Проще говоря, у женщины могут появиться вторичные мужские половые признаки: усилится рос волос на теле, станет грубее голос, возможно увеличение клитора.
Клиническая картина
Обратится к врачу женщин заставляет появление боли внизу живота, иррадиирующие в пах и поясницу. В период менопаузы пациентки приходят к гинекологу с жалобами на внезапно возникшее обильное кровотечение, а до его наступления – на значительные нарушения менструального цикла. Если недуг поразил девочку-подростка, то мать приводит ее к врачу, заметив слишком раннее половое созревание.
У девочек этот процесс проходит довольно быстро, и потому мамы не всегда успевают заметить неладное. Однако появившаяся в столь юном возрасте новообразование ничем не грозит девушке. Такие опухоли никогда не переходят в злокачественные.
Еще одна особенность которая служит отличием гранулезоклеточных опухолей яичников – возможность развития вирильного синдрома. Это бывает в тех случаях, когда новообразование вырабатывает повышенное количество андрогена. Проще говоря, у женщины могут появиться вторичные мужские половые признаки: усилится рос волос на теле, станет грубее голос, возможно увеличение клитора.
При своевременном обращении на поверхности яичника обнаруживается плотное доброкачественное образование с эластичной структурой, не представляющее особой опасности. В это время опухоль можно удалить, избежав опасности спровоцировать ее перерождение в злокачественную. Причины, по которым происходит такое перерождение на сегодня неизвестны, но точно установлено, что данная опухоль способна распространять по всему организму метастазы, представляя большую опасность и угрозу жизни пациентки.
Гранулезоклеточные опухоли взрослого типа составляют около 95% всех ГКО. Эти новообразования чаще наблюдаются в пери- и постменопаузе (в возрасте 40–60 лет), чем в репродуктивном периоде, и очень редко отмечаются у девушек пубертатного возраста (1%).
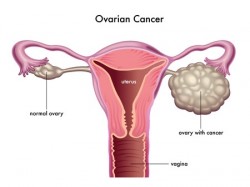
Гранулезоклеточные опухоли (ГКО) являются самыми частыми среди гормонопродуцирующих новообразований яичников и составляют, по данным разных авторов, 2–7,5% всех опухолей яичников (5–10% злокачественных опухолей).
Они относятся к новообразованиям полового тяжа яичников и входят в состав группы гранулезо-стромальноклеточных опухолей. В 1977 году R.E. Scully выделены два типа ГКО – взрослый (ГКОВТ) и ювенильный (ГКОЮТ). В 1995 году это нашло свое отражение в Международной гистологической классификации опухолей ВОЗ №9 (1973).
ГКО продуцируют ряд стероидных (эстрогены, реже – прогестерон и андрогены) и гликопротеидных (ингибин, мюллеровская ингибирующая субстанция) гормонов, что обусловливает яркую клиническую картину заболевания.
Гранулезоклеточные опухоли яичников. Клинико-морфологические особенности
Гранулезоклеточные опухоли взрослого типа составляют около 95% всех ГКО. Эти новообразования чаще наблюдаются в пери- и постменопаузе (в возрасте 40–60 лет), чем в репродуктивном периоде, и очень редко отмечаются у девушек пубертатного возраста (1%).
В современных источниках ГКОВТ, как правило, именуются новообразованиями «низкой степени злокачественности». Действительно, благодаря клиническим проявлениям гормональной активности и медленным темпам роста, опухоли этого гистотипа в большинстве случаев (60–90%) выявляют в I стадии
При первичнораспространенном процессе, как правило, отмечается поражение париетальной и висцеральной брюшины, большого сальника, регионарных лимфатических узлов, реже – гематогенные метастазы (поражение печени, легких, головного мозга). Кроме того, для ГКОВТ характерна склонность к позднему возникновению рецидивов и метастазов: 1/3 рецидивов возникают в срок до 5 лет после оперативного вмешательства, остальные – позднее.
Метастазы
Некоторые авторы отмечают отсутствие инфильтрирующего роста у рецидивов и метастазов ГКО. Как правило, это инкапсулированные образования, не врастающие в стенку соседних органов, медленно увеличивающиеся и поэтому доступные хирургическому удалению. ГКОВТ метастазирует чаще всего имплантационно, реже – лимфогенно и гематогенно. Гранулезоклеточные опухоли ювенильного типа составляют около 5% всех ГКО яичников.
По данным R.H. Young и R.E. Scully 85–97% опухолей подобного строения встречаются в возрасте до 30 лет. Около 90% ГКОЮТ диагностируются в I стадии. При наличии экстраовариального распространения опухоли, поражается, как правило, париетальная и висцеральная брюшина, гематогенные метастазы редки.
Два типа опухолей — разные подходы в лечении
Морфологически ювенильные опухоли яичников имеют более анаплазированный вид, чем новообразования взрослого типа, однако, несмотря на это, в подавляющем большинстве случаев отличаются благополучным течением. Агрессивное течение заболевания отмечается редко, приблизительно в 5–8% наблюдений.
В этих случаях ювенильные опухоли протекают более злокачественно, чем ГКОВТ: рецидивы возникают в первые 2–3 года после операции, отмечается бурная диссеминация процесса. Гранулезоклеточные опухоли яичников обоих типов являются новообразованиями с различным течением и прогнозом, требующими разного клинического подхода при их лечении.
Для обнаружения фолликуломы применяют онкомаркеры – вещества, которые выделяют опухолевые клетки в процессе жизнедеятельности. К таким онкомаркерам относятся: ингибин А, ингибин Б, мюллеровская ингибирующая субстанция (МИС), концентрация которых возрастает при появлении новообразования.
Гранулезоклеточная опухоль яичника: прогноз
Среди всех новообразований, ГОЯ характеризуется долгим развитием и быстрым проявлением симптомов. Метастазирование начинается на поздних стадиях, при этом процесс затрагивает только близлежащие органы таза: кишечник, мочевой пузырь и мочеточники, большой сальник, брюшину. Быстрое лечение, вместе с ранним выявлением заболевания, снижают риск малигнизации практически до нуля.
Осложнения
На поздних стадиях, женщины отмечают сильные боли в области таза и поясницы, боли в нижней части живота. У 25% пациенток развивается асцит – скопления жидкости в брюшной полости.
Встречаются рецидивы из-за метастазов, которые попали в лимфатические узлы, на стенку или брыжейку тонкой/толстой кишки, мочевого пузыря, эндометрия матки. Реже опухоли проявляются в селезенке или печени.
Малигнизация
Злокачественная гранулезоклеточная опухоль яичника встречается редко. Гистологические особенности опухолевых клеток не дают права считать ГОЯ настоящей карциномой, и такие случаи, скорее, исключение из правила.
Встречается ювенильный тип фолликуломы очень редко: примерно 5 случаев на сотню пациенток с ГОЯ. Развивается ювенильная опухоль у девочек подросткового возраста, что связано с генетическими дефектами, возникшими на этапе развития зародыша.
Лечение гранулезоклеточной опухоли яичника
Хирургическое вмешательство – основной способ борьбы с ГОЯ. В зависимости от типа фолликуломы, стадии ее развития и степени метастазирования, хирург проводит частичное или полное удаление яичника и близлежащих органов. Женщинам в возрасте 45-65 лет предлагают полную гистерэктомию вместе с яичниками и маточными трубами.
После операции назначают курсы противорецидивной химиотерапии, чаще с применением препаратов платины. Гормональные медикаменты помогают привести показания гормонов в норму.
Внимание! При невозможности проведения курса химиотерапии, пациентке предлагают альтернативу – лучевую терапию.
Гранулезоклеточная опухоль яичника – это доброкачественное новообразование, которое сейчас не представляет серьезной угрозы здоровью женщины. Сама опухоль развивается медленно, а симптомы проявляются рано. Поэтому диагностика и лечение доступны уже на начальных стадиях, что помогает избежать осложнений.








