Специалисты Юсуповской больницы высокой квалификации и имеют опыт ведения пациентов с разными стадиями онкологического процесса. На высоком уровне врачи выполнят гормональную терапию, иммунотерапию, химиотерапию, таргетную терапию, хирургические вмешательства, радиологическое лечение и др.
Рак яичников – злокачественное заболевание, которое широко распространено среди женщин как репродуктивного, так и климактерического возраста и имеет достаточно высокий уровень летальности. Ежегодно заболевание диагностируют более чем у двухсот тысяч женщин и, как правило, уже на распространенной стадии рака яичников.
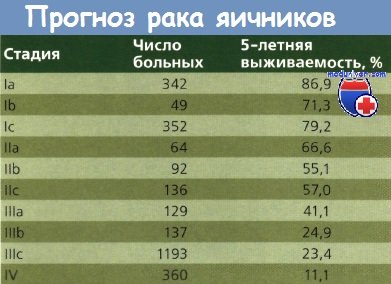
Специалистов поражает, сколько женщин живут с раком яичников 3,4 стадии, при наличии асцита и не обращаются к врачу. В зависимости от стадии и строения опухоли зависит дальнейшая тактика ведения пациентки и прогноз.
В Юсуповской больнице для борьбы с онкологическими заболеваниями созданы три отделения – амбулаторной химиотерапии, стационар паллиативной помощи и стационар онкологический. Юсуповская клиника создана для диагностики с использованием новейшего оборудования и лечения согласно мировым протоколам и стандартам. На базе клиники проводится так же восстановление онкологических пациентов после проведенного лечения. Юсуповская больница проводит также клинические исследования.
Специалисты Юсуповской больницы высокой квалификации и имеют опыт ведения пациентов с разными стадиями онкологического процесса. На высоком уровне врачи выполнят гормональную терапию, иммунотерапию, химиотерапию, таргетную терапию, хирургические вмешательства, радиологическое лечение и др.
Пациенты находятся в палатах разной комфортности со всеми гигиеническими принадлежностями, а питание удовлетворит даже самых требовательных.
Записаться на консультацию можно по телефону или в онлайн режиме. Юсуповская больница работает круглосуточно.
Объем хирургического вмешательства, необходимость проведения неоадъювантной (предоперационной) / адъювантной (послеоперационной) химиотерапии зависит от стадии болезни, а также других факторов.
Объем хирургического вмешательства, необходимость проведения неоадъювантной (предоперационной) / адъювантной (послеоперационной) химиотерапии зависит от стадии болезни, а также других факторов.
Целью хирургического лечения является удаление максимально возможного объема первичной опухоли и ее метастазов. Операция, которой отдается предпочтение при раке яичников, является экстирпация матки с придатками и резекция большого сальника (т.е. полное удаление матки, маточных труб и яичников с двух сторон). Пациенткам, которые хотят сохранить детородную функцию, возможно выполнение одностороннего удаления придатков при адекватном стадировании и отсутствии изменений в сохраняемых структурах.
Для рака яичников существует такое понятие, как циторедуктивная операция, те операция, которая проводится с целью уменьшения объема опухоли. Она может быть оптимальной (когда объем остаточной опухоли не превышает 1 см в наибольшем измерении) и не оптимальной (объем остаточной опухоли более 1 см). Пациенткам, которым на первом этапе не выполнили максимальную циторедукцию, возможно выполнение промежуточной циторедуктивной операции при наличии положительной динамики или стабилизации на фоне химиотерапии.
На сегодняшний день выделяют 4 стадии рака яичников:
Диагностика рака яичников
Распознать и диагностировать рак яичников довольно трудно. Это связано в первую очередь с расположением яичников в брюшной полости, что исключает возможность зрительного контроля. Основным методом является УЗИ органов малого таза.
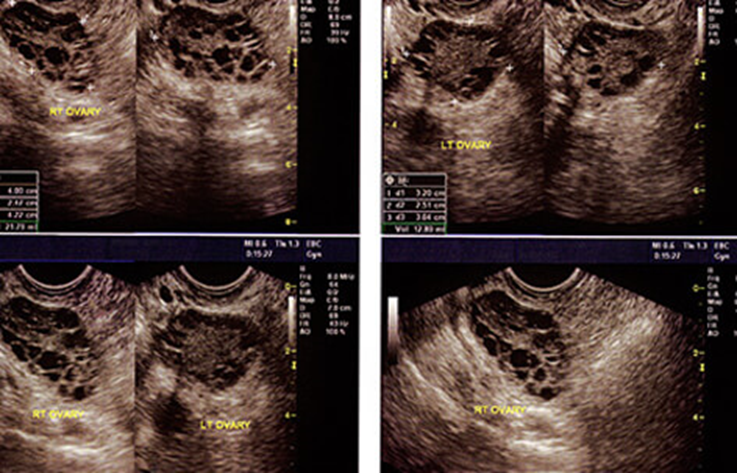
Для более точной диагностики используют углубленное исследование — МРТ, которое позволяет максимально точно выявить границы, расположение и размер опухоли. При наличии патологической жидкости в брюшной полости – асцита – ее эвакуируют и выполняют цитологическое исследование, которое определяет присутствие злокачественных клеток.
Другим фактором, затрудняющим раннюю диагностику онкологии яичников, является отсутствие симптомов на ранних стадиях.
Кроме описанных инструментальных методов обследования, важным является исследование близлежащих органов, а также выполнение лабораторных анализов, в том числе исследование онкомаркеров. Только после проведения перечисленных действий, врач может поставить окончательный диагноз, т.е. клиническую стадию заболевания.
Рак яичников стоит на седьмом месте в структуре общей онкопатологии (4-6%) и занимает третье место (после рака тела матки и рака шейки матки) среди злокачественных опухолей в онкогинекологии. Чаще рак яичников поражает женщин предклимактерического и климактерического периода, хотя не является исключением и среди женщин моложе 40 лет.
Симптомы рака яичников
Проявления рака яичников вариабельны, что объясняется многообразием морфологических форм заболевания. При локализованных формах рака яичников симптоматика, как правило, отсутствует. У молодых женщин рак яичников может клинически манифестировать с внезапного болевого синдрома, вызванного перекрутом ножки опухоли или перфорацией ее капсулы.
Активизация проявлений рака яичников развивается по мере распространения опухолевого процесса. Происходит нарастание недомогания, слабости, утомляемости, субфебрилитета; ухудшение аппетита, функции ЖКТ (метеоризм, тошнота, запоры); появление дизурических явлений.
При поражении брюшины развивается асцит; в случае метастазов в легкие – опухолевый плеврит. В поздних стадиях нарастает сердечно-сосудистая и дыхательная недостаточность, развиваются отеки нижних конечностей, тромбозы. Метастазы при раке яичников, как правило, выявляются в печени, легких, костях.
Среди злокачественных опухолей яичников встречаются гормонально-активные эпителиальные образования. Гранулезоклеточный рак яичников – феменизирующая опухоль, способствующая преждевременному половому созреванию девочек и возобновлению маточных кровотечений у пациенток в менопаузе. Маскулинизирующая опухоль – адренобластома, напротив, приводит к гирсутизму, изменению фигуры, уменьшению груди, прекращению менструаций.
По каким симптомам можно заподозрить рак яичников, и какие методы лечения этой болезни существуют, речь пойдет в этой статье.
Согласно международной гистологической квалификации выделяют такие разновидности карцином:
- серозная – (выделяют карциномы этого типа низкой и высокой степени злокачественности);
- муцинозная;
- эндометриоидная;
- светлоклеточная;
- серозно-муцинозная;
- злокачественная опухоль Бреннера;
- недифференцированная;
- смешанная эпителиальная.
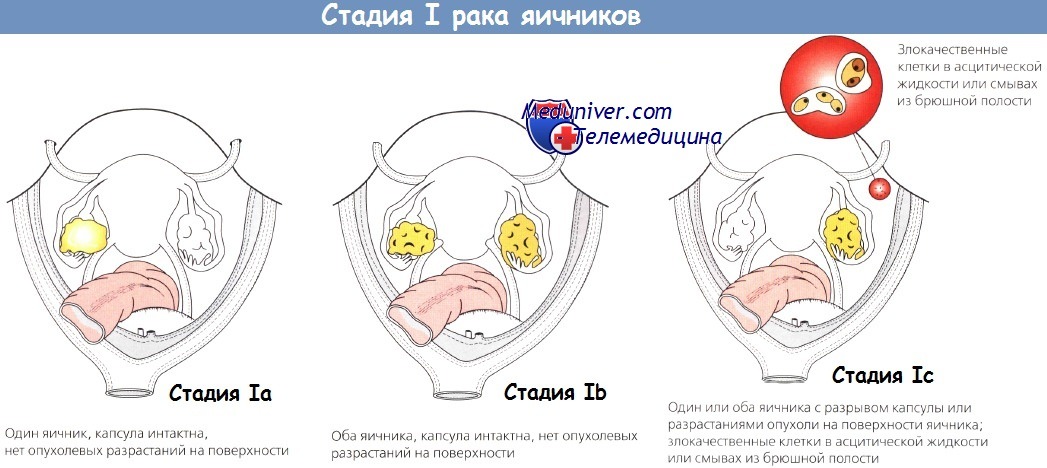
Выделяют несколько стадий заболевания согласно степени его развития:
Рак яичников (РЯ) наряду со злокачественными опухолями шейки и тела матки является одним из наиболее распространенных заболеваний онкологической природы и в мировой статистике занимает третье место. По данным литературы, карцинома яичников составляет 6-8% из числа всех онкологических заболеваний и 20-25% среди злокачественных опухолей женских половых органов, причем рак яичников составляет около 80% всех опухолей придатков.
Среди множества патологических процессов наибольший интерес у теоретиков и клиницистов во все времена вызывали те из них, которые чаще всего приводили к гибели или инвалидизации больных. Без преувеличения можно сказать, что самым тяжелым и коварным заболеванием злокачественного генеза у женщин является рак яичников (РЯ). Проблема этой патологии была и остается одной из самых актуальных и трудных разделов онкологии, и поэтому широко обсуждается в различных областях медицины.
Рак яичников (РЯ) наряду со злокачественными опухолями шейки и тела матки является одним из наиболее распространенных заболеваний онкологической природы и в мировой статистике занимает третье место. По данным литературы, карцинома яичников составляет 6-8% из числа всех онкологических заболеваний и 20-25% среди злокачественных опухолей женских половых органов, причем рак яичников составляет около 80% всех опухолей придатков.
Л.В. Акуленко с соавт. (1998) предложили критерии идентификации наслед-ственных форм РЯ. Таковыми являются:
Критерии: первичный рак, метастатический рак
Сторона поражения: чаще двустороннее всегда двустороннее
Структура кистозно-солидная: преимущественно кистозная Солидная,реже-с некрозом в центре
Размеры опухоли: свыше 10 см До 10 см
Контуры опухоли: нечеткие,неровные Четкие, бугристые
Связь с маткой: в конгломерате с маткой связь с маткой отсутствует
Современные стандарты лечения рака яичников были сформированы Интернацио¬нальной группой по изучению рака яичников на 7-ой международной конферен¬ции по онкогинекологии, проходившей в Риме в 1999.
При раке яичников различают пять типов хирургических вмешательств:
Статья добавлена 27 марта 2013 г.
[53], [54], [55], [56], [57]
Патогенез
Согласно последним данным статистики в 80% случаях рак яичников развивается в виде злокачественных опухолей, которые образуются из эпителиальных тканей самого органа. Все остальные опухоли развиваются от зародышевых или стромальных клеток.
Считается, что именно кисты являются источником всех подобных эпителиальных образований. Кисты обычно возникают после того, как инвагинированный покровный мезотелий начинает отшнуровываться. Клетки в кистах могут преобразовываться в трубный или эндоцерквикальный эпителий. Большинство врачей уверены, что определить, когда именно начал зарождаться рак практически невозможно.
[36], [37], [38], [39], [40], [41], [42], [43], [44], [45], [46], [47], [48]
По данным недавнего исследования, при последовательном проведении позитронно-эмиссионной томографии (ПЭТ) с использованием глюкозы, меченной изотопом фтора-18, — 2-[18F]фтор-2-дезокси-D-глюкозы (ФДГ) — можно прогнозировать реакцию на неоадъювантную терапию. Avril и соавт. установили, что медиана общей выживаемости у пациенток с метаболическим ответом (по данным ФДГ-ПЭТ) составляла 38,3 мес, при его отсутствии — 23,1 мес, а 2-летняя выживаемость — 76 и 43 % соответственно.

Обычное гинекологическое исследование позволяет выявить только 1 случай рака яичников (РЯ) на 10 000 пациенток без клинических симптомов, тем не менее оно продолжает оставаться самым распространенным методом диагностики ранних стадий заболевания. Боль — симптом поздних стадий заболевания; на ранней стадии она возникает только при разрыве опухоли, перекруте ножки опухоли или ее инфицировании.
Если врач пальпирует яичник у женщины, у которой менопауза наступила 3 года назад и более, он должен проявить высокую онкологическую настороженность и подумать о раннем раке яичников (РЯ). При обнаружении типичных УЗ-признаков (например, сложное образование диаметром более 5 см или внутрикистозные разрастания) показано безотлагательное выполнение лапароскопии или лапаротомии.
Обычные лабораторные исследования не играют большой роли в диагностике опухолей яичника; чаще их используют для исключения другой патологии органов таза. УЗИ или обзорная рентгенография брюшной полости позволяет выявить обызвествление миоматозныхузлов или кальцификаты в форме зубов при доброкачественных тератомах. На основании внутривенной пиелографии можно исключить поражение смежных структур таза.
Ирригоскопия показана при любом объемном образовании в тазу, а также у женщин в постменопаузе с клиническими симптомами, характерными для заболеваний нижних отделов толстой кишки. Коло-носкопию и эндоскопическое исследование верхних отделов ЖКТ проводят при наличии соответствующих симптомов. КТ с контрастированием позволяет оценить степень распространенности процесса; однако объемное образование в тазу у пациентки в постменопаузе — показание к операции независимо от результатов обследования.
Необходимо подчеркнуть, что число отрицательных результатов цитологического исследования асцитической жидкости у пациенток с истинными злокачественными опухолями яичников приближается к 50 %.
Еще раз напомним: для больной с асцитом и наличием опухолевидного образования в тазу диагностический лапароцентез не считается обязательной диагностической процедурой и несет потенциальную опасность.

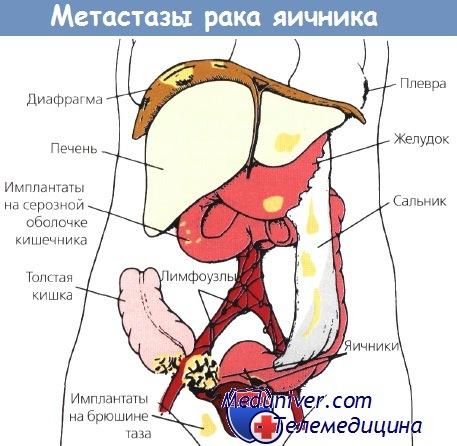
Стадию рака яичников (РЯ) устанавливают во время хирургического вмешательства, до основного этапа операции. Для облегчения удаления опухоли, адекватного исследования брюшной полости и нижней поверхности диафрагмы выполняют срединную лапаротомию. Классический рак яичников (РЯ) — заболевание, распространяющееся по серозным покровам, поэтому показано тщательное исследование брюшины, особенно в тех случаях, когда полагают, что процесс ограничен только малым тазом.
Несмотря на то что метастазирование в забрюшинные лимфоузлы типично для рака яичников (РЯ), заболевание чаще распространяется интраперитонеально и отделившиеся флотирующие клетки первичной опухоли могут имплантироваться на любом участке брюшины. Любое количество жидкости из брюшной полости отправляют на цитологическое исследование.
При ее отсутствии проводят 4 смыва (с нижней поверхности диафрагмы, обоих боковых каналов и брюшины таза) с использованием на каждый из них 50—75 мл 0,9% раствора натрия хлорида. Тщательно осматривают и пальпируют всю брюшину, обращая особое внимание на нижнюю поверхность диафрагмы, печень, боковые каналы, брыжейку тонкой и толстой кишки.
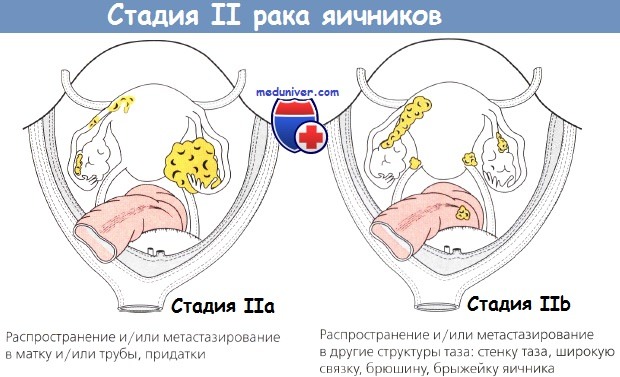
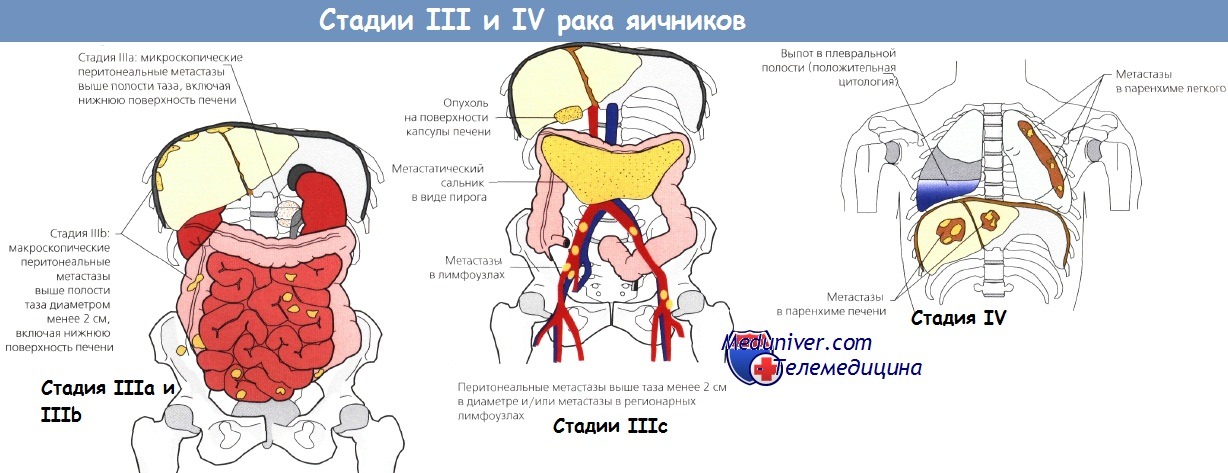
Для планирования лечения и определения точного прогноза важно правильно установить стадию заболевания.
По данным недавнего исследования, при последовательном проведении позитронно-эмиссионной томографии (ПЭТ) с использованием глюкозы, меченной изотопом фтора-18, — 2-[18F]фтор-2-дезокси-D-глюкозы (ФДГ) — можно прогнозировать реакцию на неоадъювантную терапию. Avril и соавт. установили, что медиана общей выживаемости у пациенток с метаболическим ответом (по данным ФДГ-ПЭТ) составляла 38,3 мес, при его отсутствии — 23,1 мес, а 2-летняя выживаемость — 76 и 43 % соответственно.

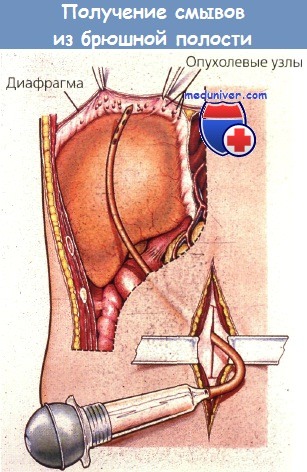 Методика получения смывов из поддиафрагмального пространства для цитологического исследования во время лапаротомии.
Методика получения смывов из поддиафрагмального пространства для цитологического исследования во время лапаротомии.
Проводят промывание пространства между печенью и диафрагмой 0,9% раствором натрия хлорида, жидкость из боковых карманов аспирируют шприцем 
Виды опухолей яичников:
Симптомы и признаки
Как уже указывалось ранее, опухоль яичника женщины долгое время при своем развитии не подает совершенно никаких симптомов. Случаются только очень редкие случаи, когда уже на первой стадии заболевания женщина сама подозревает какие-то признаки доброкачественных опухолей и обращается к врачу. Обычно даже на специальной диагностике сложно заподозрить первую стадию опухоли яичников, редко бывает так, что во время УЗИ или на приеме у гинеколога специалист находит патологию.
Уже на второй или третьей стадии появляются некоторые симптомы, которые подают доброкачественные опухоли в организме у женщин. Уже на эти признаки опухоли яичников точно стоит обращать внимание и срочно идти в больницу. В таких случаях заболевание, которое не прекращает свое развитие, выдает ярко выраженные симптомы.
Перечень признаков опухолей яичника:
Это далеко не все симптомы, провоцирующие опухоль яичников женщины, поскольку каждая стадия заболевания выдает свои факторы, которые ее характеризуют. Бывают случаи, когда женщинам приходится бороться с инфицированными видами опухоли, что считается наиболее запущенным вариантом. В таком случае болезнь в яичнике характеризуется такими симптомами доброкачественных новообразований, как:
- учащенное биение сердца и слишком частый пульс;
- признаки лихорадки;
- может быть кровотечение из половых органов, подкрепленное постоянной болью при подобных опухолях;
- также доброкачественная опухоль яичника может сопровождаться патологическими влагалищными выделениями;
- помимо этого, может ощущаться постоянная резкая боль в яичниках.
Женский организм постоянно должен быть под присмотром, поэтому лучше всего периодически посещать гинеколога, поскольку, как уже говорилось, иногда на случайном приеме можно обнаружить заболевание. Лучше всего не игнорировать возможные признаки болезни, держать яичники в тепле и выполнять меньше физических нагрузок. При малейшем дискомфорте нужно срочно записаться к врачу для проведения диагностики.
Фибромы — доброкачественные опухоли, состоящие из фибробластов с различной степенью зрелости, продуцирующих обильное количество коллагена. Макроскопически опухоль плотно-волокнистого строения перламутрового цвета, в капсуле, возможны очаги обызвествления. Фибромы не обладают гормональной активностью, поражают преимущественно женщин пожилого возраста, у которых опухоль может сопровождаться полисерозитами (синдром Мейгса).
Опубликовано в монографии А.Ф. Урманчеева, Г.Ф. Кутушева
2. ДИАГНОСТИКА
2.1. МОРФОЛОГИЧЕСКАЯ И КЛИНИЧЕСКАЯ КАРТИНА
2.1.1. МОРФОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ
Таблица 2
Морфологическая классификация опухолей яичников (ВОЗ, 1977) [69]
1. Серозные
2. Муцинозные
3. Эпдометриоидные
4. Мезонефроидные
5. Опухоли Бреннера
6.Смешанные
7. Недифференцированные
* доброкачественные, пограничные (низкой степени злокачественности),
злокачественные (высокой,средней и низкой степени дифференцировки)
II. Стромальноклеточные (опухоли стромм полового тяжа)
1. Гранулсзоклеточные
2. Текомы
3. Фибромы
4. Андробластомы (опухоли Сертоли — Лейдига): — высокодифференцированные
— промежуточные (переходные)
— низкодифференцированные
III. Липидноклеточные опухоли
5. Эмбриональная карцинома
6. Хориокариинома
7. Смешанные
V. Гонадобластомы
VI. Опухоли, неспецифичные для яичников (мезинхимальные, гемопоэтические, неврогенные и другие)
VII. Неклассифицируемые опухоли
VIII. Вторичные (метастатические) опухоли
IX. Опухолевидные образования
8. Функциональные кисты (фолликулярные и лютеиновые)
9. Гиперплазия стромы яичника и гинертскоз
10. Эндометриоз
11. Воспалительные процессы
12. Параовариальные кисты
2.1.2. ЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ
В номенклатуре эпителиальных опухолей, помимо указания гистотипа (серозная, муцинозная, эндометриоидная, мезонефроидная, опухоль Бреннера, смешанная), определен вид опухоли (доброкачественная, пограничная — низкой степени злокачественности — и злокачественная).
При пограничной опухоли (низкой степени злокачественности> отмечается эпителиальная пролиферация с образованием папиллярных структур, наличием клеточной и ядерной атипии с высокой митотической активностью, но инвазия в строму при этом отсутствует.
2.1.3. НЕЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ
Стромальноклеточные <опухоли стромы полового тяжа>: грануле-зоклеточные, текомы, фибромы, андробластомы, гинандробластомы
Фибромы — доброкачественные опухоли, состоящие из фибробластов с различной степенью зрелости, продуцирующих обильное количество коллагена. Макроскопически опухоль плотно-волокнистого строения перламутрового цвета, в капсуле, возможны очаги обызвествления. Фибромы не обладают гормональной активностью, поражают преимущественно женщин пожилого возраста, у которых опухоль может сопровождаться полисерозитами (синдром Мейгса).
Лнпидноклеточные опухоли относятся к разряду казуистики. Гистогенез этих опухолей не установлен. Опухолевые клетки напоминают лютеиновые клетки и клетки коры надпочечников. Опухоли могут быть гормонально активными с вирилизирующим эффектом.
Другие герминогенные опухоли. Недисгерминомы, за исключением зрелых тератом, являются злокачественными опухолями с неблагоприятным прогнозом, в отличие от дисгермином. Альфа-фетопротеин (АФП) и хорионический гонадотропин (ХГ) являются опухолевыми маркерами недисгермином (см. опухолевые маркеры).
Гонадобластомы относятся к редким опухолям. Гистологически опухоль напоминает эмбриональное яичко в ранней стадии развития плода. Обычно гонадобастома сочетается с дисгерминомой. Опухоли описаны у девочек и девушек. Клинически опухоль может проявиться преждевременным половым созреванием или маскулинизацией. Гонадобластому относят к злокачественным опухолям ввиду возможного раннего мета-стазирования.
2.2. МЕТОДЫ ДИАГНОСТИКИ
Кистозное образование с единичными сосочковыми образованиями с нечеткими контурами по внутренней стенке капсулы *
Обширные папиллярные разрастания с нарушениями целостности капсулы, небольшое количество асцита
Неправильной формы кистозно-солидный опухолевый конгломерат с размытыми границами, множественные метастатические очаги**, асцит
Таблица 4
Эхографические критерии дифференциальной диагностики первичного и метастатического рака яичников [3]
Достоинствами ультразвукового метода в диагностике опухолей яичников являются его высокая информативность (чувствительность, специфичность и точность достигают 80-90%), простота, быстрота, безвредность, безболезненность, возможность объективного документирования и многократного проведения.
Большое значение в диагностике злокачественных опухолей яичников отводится поиску опухолевых маркеров — специфических биологических веществ, продуцируемых опухолью, которые можно было бы определять биохимическими или иммунологическими методами [9, 10]. Наиболее известны в настоящее время две группы опухолевых маркеров: онкофетальные антигены (альфа-фетопротеин и хорионический гонадо-тропин) и опухоль-ассоциированные антигены (СА-125, СА-19-9 и СА-72-4).
Продолжаются поиски более чувствительных и специфичных опухолевых маркеров рака яичников. Макрофагальный колониестимулирующий фактор (M-CSF), определяемый у 70% больных раком яичников, возможно, будет дополнением к СА-125.
В конце обследования пациенток с подозрением на злокачественную опухоль яичников показано рентгенологическое исследование грудной полости для исключения метастатического плеврита. Рентгенологическое или эндоскопическое обследование желудочно-кишечного тракта рекомендовано при наличии соответствующей симптоматики для исключения рака желудка с вторичным поражением яичников или же прорастания ректо-сигмоидного отдела кишки опухолью яичника.
2.3. СКРИНИНГ
При тяжелых стадиях развития рака яичников химиотерапия может быть назначена до операции для уменьшения опухоли, что необходимо для того, чтобы сделать хирургическое лечение возможным.
Лечение рака яичников
Самая распространенная схема лечения рака яичников – сочетание оперативного вмешательства с химиотерапией.
Целью оперативного вмешательства является полное удаление тканей, содержащих патологические раковые клетки. Чаще всего хирург-онколог удаляет оба яичника, трубы и матку до влагалища. Доктор внимательно осматривает все внутренние органы, при обнаружении опухоли на сальнике или кишечнике, проводится их резекция.
Отдельно нужно выделить радиохирургические методы лечения рака яичников. Для проведения такой операции используются специальные гамма-ножи, генерирующие радиоактивные лучи. Такая установка разрушает патологические раковые клетки, не затрагивая при этом здоровые ткани.
При проведении процедуры очень важно правильно рассчитать место воздействия лучей. Для этого необходимо тщательное предварительное обследование, например, магнитно-резонансная томография.
Преимущества радиохирургического лечения:
- Безболезненное проведение процедуры
- Отсутствие необходимости в наркозе
- Бескровный метод лечения, не требующий большого разреза
- Высокая эффективность лечения заболевания
Но следует учесть, что данный вариант лечения может быть использован только при небольших опухолях.
Химиотерапия помогает закрепить результаты операции и улучшает прогноз. Основой лекарственной терапии являются препараты платины.
При тяжелых стадиях развития рака яичников химиотерапия может быть назначена до операции для уменьшения опухоли, что необходимо для того, чтобы сделать хирургическое лечение возможным.
Химиотерапия после оперативного вмешательства состоит из нескольких курсов:
- Первый выполняется сразу же после операции;
- Второй – через 1,5 – 2 месяца;
- Третий – через 3 – 4 месяца;
- Все оставшиеся – через каждые 6 месяцев.
При этом во время первого курса химиотерапии доктор назначает максимальную дозу препарата, в дальнейшем она уменьшается.
Как правило, общая продолжительность химиотерапии при раке яичников составляет около 2-3 лет.
Лучевая терапия, как правило, при раке яичников не назначается, в редких случаях может использоваться для лечения метастазов во внутренних органах.
Гормональная терапия может использоваться в сочетании с химиотерапией. Как правило, назначают препараты мужских половых гормонов при злокачественном течении рака яичников.








