Врождённый первичный гипотиреоз встречается с частотой 1 на 3500-4000 новорождённых.
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Врождённый первичный гипотиреоз встречается с частотой 1 на 3500-4000 новорождённых.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
- медикаментозные – с применением препаратов Натрия Левотироксина, которые показаны к приему пожизненно,
- диета и корректировка рациона,
- витаминно-минеральные комплексы,
- хирургическое вмешательство при наличии опухолей в зоне щитовидной железы,
- травяная терапия – отвары ромашки, череды, шалфея, зверобоя.
Определение и причины гипотиреоза у детей
Заболевание, при котором функция щитовидной железы снижена и вырабатывается недостаточное количество гормонов для поддержания организма здоровым, называется гипотиреозом. Ему подвержены дети всех возрастов, начиная с периода внутриутробного развития. Медицинская статистика утверждает, что среди новорожденных малышей один из 5000 детей имеет врожденный гипотиреоз. При этом девочки в 2 раза чаще страдают от патологии.
Врожденная форма
В зависимости от типа заболевания, причины его появления различаются. Предпосылки врожденного гипотиреоза (ВГ):
В целом причины возникновения ВГ – это аномалии щитовидки и нарушения синтеза гормонов, их метаболизма или повреждения тканевых рецепторов, ответственных за чувствительность к действию гормонов. Тяжелейшая степень врожденной патологии – кретинизм, слабоумие.
Приобретенная форма
Причины приобретенной формы заболевания, риск которой существует для ребенка в любом возрасте:
- травмы шеи,
- отсутствие либо недостаток в рационе продуктов, содержащих йод,
- последствия хирургических операций на щитовидке,
- опухоли, воспалительные процессы или травмы на любом участке треугольника гипоталамус-гипофиз-щитовидка,
- аутоиммунные заболевания, повлекшие сбои работы организма.
Важность метода обусловлена высокой скоростью прогрессирования заболевания у малыша, особенно при субклиническом виде, запуском необратимых процессов в его организме при отсутствии подобранной схемы лечения. Если результат анализа крови сомнительный, ребенок получает предписание к посещению эндокринолога.
Классификация патологии у детей
Причины, провоцирующие гипотиреоз, влекут за собой отличия в форме, специфике и клинике проявления заболевания. Помимо нарушений работы щитовидной железы, гипотиреоз развивается при патологиях или болезнях гипоталамуса и гипофиза, восприимчивости тканей к воздействию гормонов.
В медицинской практике принята следующая классификация патологии (см. таблицу классификации гипотиреоза у детей):
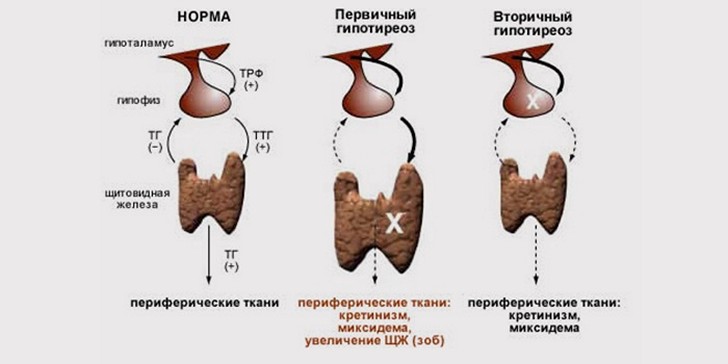
Гипотиреоз у детей может быть врожденным или приобретенным. При врожденном гипотиреозе дети рождаются с тиреоидной недостаточностью. Частота врожденного гипотиреоза, по данным детской эндокринологии, составляет примерно 1 случай на 4-5 тыс. новорожденных детей (у девочек в 2 раза выше, чем у мальчиков).
Причины гипотиреоза у детей
Гипотиреоз у детей развивается при различных нарушениях в работе гипоталамо-гипофизарно-тиреоидной системы. В 10-20% случаев причинами врожденного гипотиреоза у детей могут быть генетические аномалии, когда мутантные гены наследуются ребенком от родителей, но в большинстве случаев заболевание носит случайный характер.
Вторичный и третичный гипотиреоз у детей может быть обусловлен врожденной аномалией гипофиза и/или гипоталамуса либо генетическим дефектом синтеза ТТГ и тиреолиберина, регулирующих секрецию гормонов щитовидной железы. Приобретенный гипотиреоз у детей может возникнуть при повреждении гипофиза или щитовидной железы вследствие опухолевого или воспалительного процесса, травмы или операции, при эндемической йодной недостаточности.
У взрослых ТТГ проверяют на 1-1, 3-1 и 6-й месяцы после его нормализации, потом в первые несколько лет анализы повторяют раз в полгода, а потом не реже года. Дети быстрее отвечают на лечение нормализацией ТТГ – уже на 2–3 неделю. Если хоть в одном анализе ТТГ не в норме, то заново начинают подбор дозы.
Казалось бы, все просто: характерный внешний вид младенца, анализ и можно лечить. Но гораздо чаще встречаются субклинические формы врожденного гипотиреоза, которые установить нелегко. Указанные симптомы у новорожденного, разумеется, присутствуют, но выражены гораздо слабее, не бросаются в глаза и обычно остаются незамеченными, а ребенок – не вылеченным. Чаще всего из причин врожденного гипотиреоза встречается недоразвитие щитовидки, а в этом случае развивается как раз субклинический, слабовыраженный гипотиреоз.
Симптомы у взрослых в целом аналогичны, но добавляются проблемы с сердцем: рано появляется атеросклероз и следующая за ним ИБС. Волосы выпадают, ногти ломаются, человек склонен к депрессиям, но попытки суицида редки. Обычно этому стандартному для врожденного гипотиреоза набору присоединяется анемия. Поэтому цвет лица у человека характерного бледновато-желтоватого оттенка из-за сочетания анемии с общей отечностью.
Лишь анализы на гормоны могут указать на верный диагноз. Значительно повышается ТТГ, а щитовидные гормоны снижены. Если сделать УЗИ, то можно обнаружить уменьшение, изменение формы щитовидки.
Дети с врожденным гипотиреозом должны постоянно находиться под наблюдением эндокринолога. Помимо клинической оценки адекватности терапии, у больных контролируют показатели ТТГ, Т4 и Т3. После начала лечения забор крови на тиреоидный статус проводят через 2–3 нед и 1,5–2 мес. В дальнейшем до 1 года контроль ТТГ и Т4 проводят каждые 3 мес.
Гипотиреоз — это клинический синдром, обусловленный дефицитом гормонов щитовидной железы или нарушением их эффекта на клеточном уровне. Функционировать железа начинает к 10–12 нед беременности: до этого периода развитие плода осуществляется матерински

Гипотиреоз — это клинический синдром, обусловленный дефицитом гормонов щитовидной железы или нарушением их эффекта на клеточном уровне.
Функционировать железа начинает к 10–12 нед беременности: до этого периода развитие плода осуществляется материнскими тиреоидными гормонами. Гипоталамо-гипофизарный контроль над щитовидной железой формируется вскоре после рождения ребенка. Синтез тиреоидных гормонов происходит в тироцитах, являющихся структурной единицей щитовидной железы, образующих фолликулы, заполненные коллоидом, основным компонентом которого является йод-тиреоглобулин.
Тиреоцит активно захватывает йод из крови, затем он окисляется, органифицируется и под действием пероксидазы тиреоцитов присоединяется к тирозину в составе тиреоглобулина. В результате образуются активный гормон тироксин (Т4), в меньшем количестве — трийодтиронин (Т3), которые депонируются в составе тиреоглобулина в полости фолликула щитовидной железы. Запасов тиреоидных гормонов, находящихся в ней, хватило бы на 2 мес.
На уровне клетки биологический эффект опосредуется главным образом Т3, который интенсивно образуется в почках, печени и других тканях из Т4 под действием дийодиназ путем отщепления одного атома йода. Часть свободного йода вновь улавливается щитовидной железой и включается в синтез гормонов. Лишь небольшая часть йода выводится с мочой. Низкие показатели йода в моче означают недостаточное поступление его в организм.
Процесс секреции тиреоидных гормонов начинается с захвата тиреоцитами коллоида фолликулов. После отсоединения тиреоглобулина Т4 и Т3 поступают в кровь, где связываются на 99% с белком. В свободной форме Т3 крови в 10 раз больше, чем Т4.
Регуляция синтеза и секреции тиреоидных гормонов осуществляется в рамках гипоталамо-гипофизарно-тиреоидной системы по принципу обратной связи. Тиреолиберин гипоталамуса стимулирует выработку тиреотропного гормона гипофиза (ТТГ): последний необходим для синтеза тиреоидных гормонов в щитовидной железе. Итак, высокие концентрации Т3 и Т4 подавляют продукцию ТТГ, а низкие — стимулируют.
В кровоток щитовидная железа секретирует в 20 раз больше Т4, чем Т3.
40% тироксина метаболизируется в активный Т3, другая часть в пропорциональных количествах превращается в неактивный (реверсивный) Т3. Период полужизни Т4 составляет 6–7 дней, а Т3 всего 1–2 дня. Свободный Т4 более адекватно характеризует функцию щитовидной железы, так как он образуется только в тиреоцитах, а свободный Т3 — лишь на 20% в них.
Тиреоидные гормоны необходимы для нормального развития организма в антенатальном и постнатальном периодах. Они влияют на все виды обмена веществ. Тиреоидные гормоны стимулируют кишечную резорбцию углеводов, способствуют глюконеогенезу, регулируют синтез гликогена и гликогенолиз.
Гормоны щитовидной железы способствуют распаду жиров, оказывают анаболическое действие на белковый обмен.
Крайне необходимы тиреоидные гормоны для нормального развития головного мозга — особенно во внутриутробном периоде и в первые годы жизни, когда происходит формирование мозговых структур, отвечающих за интеллект человека.
Содержание тиреоидных гормонов у плода прогрессивно нарастает начиная с 5 мес беременности, достигая максимума к моменту родов.
Значительные изменения претерпевает уровень ТТГ у новорожденного. Если у плода к моменту рождения концентрация ТТГ составляет около 10 мк Ед/мл, то через 30 мин после рождения резко повышается, в течение 2–3 дней постепенно снижаясь до исходных значений. Нарастание концентрации ТТГ вызывает в первые часы жизни ребенка повышенный выброс Т4 и Т3.
Врожденный гипотиреоз — это гетерогенная группа заболеваний, которые вызваны либо сниженной продукцией тиреоидных гормонов, либо нарушением их действия на уровне клетки.
В зависимости от уровня поражения гипоталамо-гипофизарно-тиреоидной оси различают первичный (тиреогенный), вторичный (гипофизарный) и третичный (гипоталамический) гипотиреоз.
По тяжести заболевания: транзиторный, субклинический, манифестный.
Гипотиреоз в подавляющем числе случаев — это заболевание, связанное с нарушением функции самой щитовидной железы.
Вторичный и третичный врожденный гипотиреоз встречается либо вследствие внутриутробной аномалии гипоталамо-гипофизарной системы, либо генетических дефектов, обусловливающих выработку аномального тиреолибирина и ТТГ.
До внедрения скрининга на врожденный гипотиреоз нередко диагноз этого заболевания устанавливался поздно, что приводило к пожизненной инвалидизации больного.
В неонатальном периоде следует обращать внимание на такие признаки, как переношенная беременность, незрелость, большая масса при рождении, низкий, грубый голос при крике, плохое отхождение мекония, затрудненное дыхание через нос, приоткрытый рот, а также увеличенный в размерах, отечный язык. Отеки могут быть локальными на любой части тела, часто бывает пупочная грыжа.
Ребенок недостаточно прибавляет в весе, кожа бледная, с ксантохромным оттенком, сухая, волосы тусклые, выпадают, живот вздут, брюшная стенка гипотонична.
К 3–4 мес развивается анемия в связи с дефицитом железа, витаминов, микроэлементов.
Многие из перечисленных выше симптомов неярко выражены у больных с гипотиреозом, которые находятся на грудном вскармливании, так как с материнским молоком ребенок получает тиреоидные гормоны. Перевод таких детей на искусственное вскармливание ускоряет появление типичных симптомов гипотиреоза.
К 6 мес характерным симптомом врожденного гипотиреоза является задержка роста за счет отставания роста трубчатых костей в длину. Развиваются хондродистрофические пропорции тела. Задерживается прорезывание зубов и закрытие родничков. Лицо одутловатое, глазные щели широко расставлены, переносица широкая, плоская, губы толстые, язык увеличен в объеме за счет отека, может не умещаться во рту. Дыхание у некоторых больных стридорозное.
Костный возраст отстает от паспортного, нарушается последовательность появления ядер окостенения.
Сердце увеличено в размере, нередко выслушивается систолический шум, который требует дифференциальной диагностики с выраженным пороком сердца. Тоны сердца приглушенные, наблюдается тенденция к брадикардии после 3 мес жизни. На ЭКГ вольтаж зубцов снижен, замедляется проводимость в желудочках.
Если заместительная терапия начата после года, то грубые изменения со стороны ЦНС остаются на всю жизнь.
В связи с трудностями клинической диагностики врожденного гипотиреоза в неонатальном периоде, с 1994 г. в нашей стране проводятся массовые обследования новорожденных на предмет данного заболевания. Скрининг позволяет выявить врожденный гипотиреоз на первом месяце жизни и начать своевременно заместительную терапию. Наибольшей информативностью для постановки первичного врожденного гипотиреоза, который встречается в 85–90% случаев, обладает исследование ТТГ.
В тех случаях, когда уровень ТТГ, взятого в роддоме, превышает 50 мк/Ед мл, требуется повторное исследование ТТГ и тироксина в крови в этом образце, но параллельно в поликлинике следует взять кровь из вены для определения тех же самых гормонов. Тиреоидные препараты таким детям назначаются до получения повторных результатов.
Аналогичная тактика повторных исследований ТТГ и тироксина, а также назначения тиреоидных препаратов, применяется при обнаружении уровня ТТГ выше 100 мк/Ед мл, который типичен для врожденного гипотиреоза.
Итак, определение уровня ТТГ дает объективную информацию о гормонопродуцирующей функции щитовидной железы. При гипотиреозе уровень ТТГ повышается, а концентрация Т4 и Т3 снижается.
Низкий уровень ТТГ при гипотиреозе свидетельствует о нарушении в гипофизе или гипоталамусе и исключает нарушение функции щитовидной железы.
У некоторых больных с вторичным гипотиреозом уровень ТТГ в крови находится в пределах нормы либо парадоксально повышен, что связывают с секрецией иммунореактивного, но биологически неактивного ТТГ.
Одновременно с заместительной терапией назначают витамины, глутаминовую кислоту, Церебролизин и другие препараты, улучшающие метаболизм в нервной клетке (Энцефабол, Ноотропил, Пантогам и др.), массаж, гимнастику.
Дети с врожденным гипотиреозом должны постоянно находиться под наблюдением эндокринолога. Помимо клинической оценки адекватности терапии, у больных контролируют показатели ТТГ, Т4 и Т3. После начала лечения забор крови на тиреоидный статус проводят через 2–3 нед и 1,5–2 мес. В дальнейшем до 1 года контроль ТТГ и Т4 проводят каждые 3 мес.
В последние годы в комплексное обследование больных с гипотиреозом включают ультразвуковое исследование щитовидной железы, а также определение тиреоглобулина, который является показателем наличия ткани щитовидной железы.
Прогноз психомоторного развития детей с врожденным гипотиреозом во многом зависит от возраста, начала лечения и адекватности подобранной дозы тиреоидных препаратов. Если терапия проводится с первых месяцев жизни, дети в основном развиваются нормально. Лечение гормонами щитовидной железы проводится пожизненно.
В. В. Смирнов, доктор медицинских наук, профессор
РГМУ, Москва
Позднее половое созревание.
Симптомы гипотиреоза у детей
Следует понимать, что симптомы гипотиреоза у детей отличаются от проявлений аналогичной болезни у взрослых людей, среди них можно выделить следующие признаки:
Эндемический кретинизм, глухота, мышечная спастичность, деформация скелета, карликововсть, недоразвитость половых желез и умственная отсталость наблюдаются у тех младенцев, которые недополучили тиреотропные гормоны от матери ещё на ранних сроках её беременности. Но чаще всего на первых неделях жизни ребенка гипотиреоз себя никак не проявляет.
Крупный вес при рождении, особенно когда ребенок весит более 4 килограмм, отеки век, языка и лица, а также тяжелое дыхание и грубый плач – все эти симптомы дают врачам возможность заподозрить гипотиреоз ещё до того, как придет результат скрининга на гормоны.
У некоторых новорожденных детей можно наблюдать долгое заживание пупочной раны, а также длительную желтуху и слабый сосательный рефлекс. Иногда у ребенка появляется пупочная грыжа.
Общая вялость, сонливость и мышечная слабость начинают проявляться позднее, когда ребенок становится чуть старше. Причем симптомы не будут слишком ярко выражены при условии того, что кроха находится на грудном вскармливании.
Отставание в росте и весе, а также позднее заживление родничка, запоздание в сроках прорезывания зубов – все это должно насторожить педиатра на предмет развития гипотиреоза.
Почти всегда дети с данным заболеванием долго не начинают держать голову, сидеть, стоять и переворачиваться, то есть наблюдается несформированность навыков.
Брадипсихия – яркий признак гипотиреоза. Выражается данный симптом в том, что эмоции ребенка скудны и неокрашены. Он практически не проявляет интереса к окружающему миру: отсутствует гуление, произношение слогов и впоследствии слов. На более поздних этапах развития ребенка он не играет самостоятельно, становится закрытым и не идёт на контакт.
Поражение сердечной мышцы, развитие анемии, частые запоры бледность кожных покровов и низкая температура тела – все это признаки гипотиреоза у детей, вышедших из младенческого возраста.
Что касается детей подросткового возраста, то у них гипотиреоз проявляется следующими симптомами:
Значительное увеличение веса, вплоть до ожирения.
Задержка роста скелета.
Позднее половое созревание.
Резкие смены настроения, ярко выраженные негативные реакции.
Снижение успеваемости в школе, как результат замедления мышления и внимания.
Выпадение волос и сухость кожи.
Так как гипотиреоз приводит к довольно серьезным проблемам, то необходима его своевременная диагностика и грамотное лечение.
Показатели тиреоидного статуса (снижение Т3 и Т4, повышение уровня ТТГ) являются основополагающими для верификации диагноза. Некоторые авторы рекомендуют дополнительно выполнять сцинтиграфию, которая позволяет выявить отсутствие или эктопическое положение тиреоидной ткани. В таких случаях заместительная гормональная терапия носит пожизненный характер. В случае нормального положения щитовидной железы гипотиреоз чаще носит транзиторный характер и терапия постепенно может быть отменена.
Заболевания щитовидной железы у матери могут привести к формированию патологических изменений со стороны сердечной мышцы плода и новорожденного.
1. Тиреотоксикоз новорожденных. Наиболее частая причина патологии — диффузный токсический зоб матери. Патогенез заболевания обусловлен проникновением через плаценту LATS-тиреоидстимулирующего иммуноглобулина G с последующим усилением функции щитовидной железы плода. Тиреоидные гормоны влияют на сердечнососудистую систему, повышая уровень метаболизма, потребление кислорода и соответственно — сердечный выброс. Кроме того, они увеличивают чувствительность миокарда к катехоламинам.

Лечение тиреотоксикоза новорожденных проводится эндокринологом и кардиологом. Применяют седативные препараты (реланиум, фенобарбитал, фенибут), адреноблокаторы (пропранолол), инфузионную терапию. При тиреотоксическом кризе с развитием симптомов надпочечниковой недостаточности назначают также глюко- и минералокортикоиды. В редких случаях используют антитиреоидные препараты (мерказолил). Лечение симптомов сердечной недостаточности проводят по общепринятым принципам.
Прогноз заболевания в большинстве случаев неблагоприятен.
На ЭКГ определяется низкий вольтаж, особенно в стандартных отведениях, удлинение интервалов PR и QT, низкоамплитудный зубец Т. На ЭхоКГ — дилатация полостей, снижение сократимости миокарда. Возможны также выпот в полость перикарда и асимметричная гипертрофия межжелудочковой перегородки.
Показатели тиреоидного статуса (снижение Т3 и Т4, повышение уровня ТТГ) являются основополагающими для верификации диагноза. Некоторые авторы рекомендуют дополнительно выполнять сцинтиграфию, которая позволяет выявить отсутствие или эктопическое положение тиреоидной ткани. В таких случаях заместительная гормональная терапия носит пожизненный характер. В случае нормального положения щитовидной железы гипотиреоз чаще носит транзиторный характер и терапия постепенно может быть отменена.
Дети с нераспознанным гипотиреозом отстают в психическом развитии, а затем у них появляются и серьезные неврологические нарушения. Только ранняя диагностика и адекватная заместительная терапия способны обеспечить нормальное гармоничное развитие ребенка.
Возможна дополнительная терапия ноотропными средствами, направленными на стабилизацию ЦНС (церебролизин, ноотропил и др.). Кардиологическая терапия проводится в соответствии с выявленными изменениями со стороны сердечно-сосудистой системы (сердечная недостаточность, выпот в полость перикарда и др.).
Заболевания щитовидной железы, проявившие себя в неонатальный период, требуют немедленного врачебного вмешательства. Такое нарушение функций эндокринной системы, как гипотиреоз у грудничка, объясняется множественными факторами, в том числе и наследственными. Иногда признаки не заметны, однако обследование на предмет развития данной патологии обязательно выполняется на 3-5-й день после рождения.
Клинические рекомендации и картина гипотиреоза у детей
В период развития плода внутриутробно до 10-ти недель роль щитовидной железы у ребенка играет мамин организм. Спустя это время, железа у грудничка начинает работать самостоятельно. Часто на этом этапе проявляются пороки развития, поэтому происходит гормональная дисфункция, отсутствует выделение гормонов тироксина, тройдотиронина, или они слабо функционируют. Данные компоненты отвечают за правильное развитие грудничка в неонатальный период.
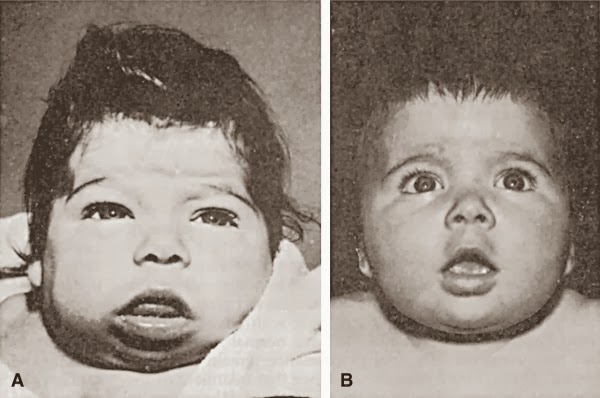
На фото очевидны симптомы, которые имеет гипотиреоз у грудничка
Благодаря правильной работе щитовидной железы, у малыша стабилизируется работа костного мозга, усовершенствуется работа кроветворной системы, а также заканчивается формирование внутренних органов. Если симптомы гипотиреоза никак не проявили себя в грудничковом возрасте, то эндокринное заболевание может проявиться спустя два-три года или в подростковом периоде, из-за чего нарушается половая функция. Гипотиреоз у грудничка зачастую отчетливо заметен к 3-6-ти месяцам жизни.
Говорят дети! Бабушке пенсию приносят домой. Дочь подходит к почтальону и говорит:
— Вы бы приходили к нам чаще и приносили денег больше.
Классификация заболевания: транзиторный и субклинический гипотиреоз
Детский гипотиреоз можно различать по нескольким направлениям: первичный, вторичный, врожденный и приобретенный. Также заболевание делится по степени тяжести: легкая, средняя и тяжелая.
- Первичный гипотиреоз у младенцев может иметь врожденный и приобретенный характер. Он проявляется из-за порока развития щитовидной железы на 9-й неделе беременности. Также негативным фактором считается дефицит йода для нормального формирования плода.
- Вторичный гипотиреоз сопровождается снижением количества гормонов, поступающих в кровь. Начинает прогрессировать при травмах или опухолях.
- Субклинический вид болезни обнаруживается, когда в крови младенца остается нормальным тироксин, однако заметно повышение ТТГ.
- Транзиторный гипотиреоз у новорожденного выявляется после проведения диагностического исследования в родильном доме, то есть по результатам неонатального скрининга.
Врожденный гипотиреоз (код по МКБ) 10 у детей вызывает особые опасения, так как в таком случае развивается несколько типов эндокринных патологий. В зависимости от интенсивности симптомов принято разделять эти болезни по степени тяжести, от этого и зависит дальнейшее лечение.
Рекомендуем посмотреть видео, где рассказывается об особенностях течения детского гипотиреоза. В нем также рассмотрены актуальные способы лечения.
(См. также Единые рекомендации Европейского общества детской эндокринологии [European Society for Paediatric Endocrinology] по скринингу, диагностике и лечению врожденного гипотиреоза [consensus guidelines]).
Диагностика
Рутинный неонатальный скрининг
Функциональные тесты щитовидной железы
Иногда УЗИ щитовидной железы или радионуклидное сканирование
(См. также Единые рекомендации Европейского общества детской эндокринологии [European Society for Paediatric Endocrinology] по скринингу, диагностике и лечению врожденного гипотиреоза [consensus guidelines]).
Тяжелый врожденный гипотиреоз даже при своевременном лечении все еще может вызывать проблемы в развитии и нейросенсорную тугоухость. Потеря слуха может быть настолько незначительной, что при первичном скрининге ее упускают, но она все же может нарушать овладение языком. Повторное тестирование по окончании детства рекомендуется проводить для обнаружения незначительной потери слуха.
Когда диагностируется врожденный гипотиреоз, радионуклидное сканирование ( 99m Тс пертехнетат или 123 I) или УЗИ может быть проведено, чтобы оценить размер и расположение щитовидной железы, и тем самым помочь отличить структурные аномалии (т. е. дисгенезию щитовидной железы) от дисгормоногенеза и переходных аномалий.
У детей старшего возраста и подростков с подозрением на гипотиреоз (повышеный ТТГ и низкий T4,/свободный T4), необходимо определить титры антител к щитовидной железе (к тиропероксидазе и тиреоглобулину), чтобы исключить аутоиммунный тиреоидит. УЗИ щитовидной железы не является необходимым для установления диагноза аутоиммунного тиреоидита и проводится только у детей с асиметрией щитовидной железы или пальпируемыми узлами щитовидной железы.
Центральный гипотиреоз проявляется в виде особенности, когда уровень T4 низкий и не повышен ТТГ. Детям с подтвержденным центральным гипотиреозом необходимо провести МРТ головного мозга и гипофиза, чтобы исключить поражения ЦНС.
Лечение тиреотоксикоза новорожденных проводится эндокринологом и кардиологом. Применяют седативные препараты (реланиум, фенобарбитал, фенибут), адреноблокаторы (пропранолол), инфузионную терапию. При тиреотоксическом кризе с развитием симптомов надпочечниковой недостаточности назначают также глюко- и минералокортикоиды. В редких случаях используют антитиреоидные препараты (мерказолил). Лечение симптомов сердечной недостаточности проводят по общепринятым принципам.
Заболевания щитовидной железы у матери могут привести к формированию патологических изменений со стороны сердечной мышцы плода и новорожденного.
1. Тиреотоксикоз новорожденных. Наиболее частая причина патологии — диффузный токсический зоб матери. Патогенез заболевания обусловлен проникновением через плаценту LATS-тиреоидстимулирующего иммуноглобулина G с последующим усилением функции щитовидной железы плода. Тиреоидные гормоны влияют на сердечнососудистую систему, повышая уровень метаболизма, потребление кислорода и соответственно — сердечный выброс. Кроме того, они увеличивают чувствительность миокарда к катехоламинам.

Лечение тиреотоксикоза новорожденных проводится эндокринологом и кардиологом. Применяют седативные препараты (реланиум, фенобарбитал, фенибут), адреноблокаторы (пропранолол), инфузионную терапию. При тиреотоксическом кризе с развитием симптомов надпочечниковой недостаточности назначают также глюко- и минералокортикоиды. В редких случаях используют антитиреоидные препараты (мерказолил). Лечение симптомов сердечной недостаточности проводят по общепринятым принципам.
Прогноз заболевания в большинстве случаев неблагоприятен.
На ЭКГ определяется низкий вольтаж, особенно в стандартных отведениях, удлинение интервалов PR и QT, низкоамплитудный зубец Т. На ЭхоКГ — дилатация полостей, снижение сократимости миокарда. Возможны также выпот в полость перикарда и асимметричная гипертрофия межжелудочковой перегородки.
Показатели тиреоидного статуса (снижение Т3 и Т4, повышение уровня ТТГ) являются основополагающими для верификации диагноза. Некоторые авторы рекомендуют дополнительно выполнять сцинтиграфию, которая позволяет выявить отсутствие или эктопическое положение тиреоидной ткани. В таких случаях заместительная гормональная терапия носит пожизненный характер. В случае нормального положения щитовидной железы гипотиреоз чаще носит транзиторный характер и терапия постепенно может быть отменена.
Дети с нераспознанным гипотиреозом отстают в психическом развитии, а затем у них появляются и серьезные неврологические нарушения. Только ранняя диагностика и адекватная заместительная терапия способны обеспечить нормальное гармоничное развитие ребенка.
Возможна дополнительная терапия ноотропными средствами, направленными на стабилизацию ЦНС (церебролизин, ноотропил и др.). Кардиологическая терапия проводится в соответствии с выявленными изменениями со стороны сердечно-сосудистой системы (сердечная недостаточность, выпот в полость перикарда и др.).








