Нарушение гонадотропной функции гипофиза обусловливает гипофункцию яичников, снижение или исчезновение полового влечения, аменорею или гипоменструальный синдром, исчезновение или уменьшение вторичных половых признаков, гипотрофию половых органов. Снижение секреции СТГ обусловливает сухость и бледность кожи и слизистых оболочек, потерю тургора тканями, дистрофические изменения ногтей и зубов [Teter, Sheehan, Devis].
Нарушение гонадотропной функции гипофиза обусловливает гипофункцию яичников, снижение или исчезновение полового влечения, аменорею или гипоменструальный синдром, исчезновение или уменьшение вторичных половых признаков, гипотрофию половых органов. Снижение секреции СТГ обусловливает сухость и бледность кожи и слизистых оболочек, потерю тургора тканями, дистрофические изменения ногтей и зубов [Teter, Sheehan, Devis].
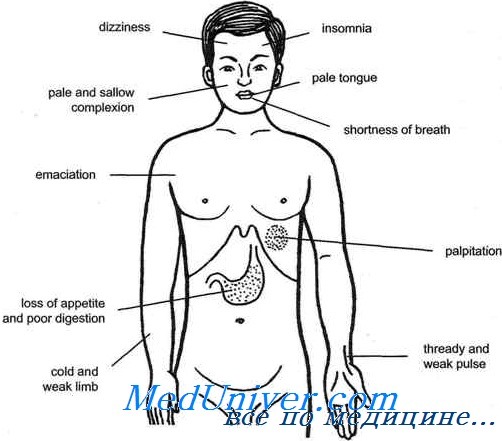
При тяжелой форме гипопитуитаризма иногда возникают нарушения психики, затяжное депрессивное состояние, апатия, потеря интереса к окружающему, резкое ослабление памяти, сонливость [Кузьменок В. Ф., Целибеев Б. А.].
Тяжесть заболевания определяется в основном размером повреждения аденогипофиза. Вместе с тем в развитии клинической картины заболевания имеет, несомненно, значение и повреждение гипоталамуса. Однако прижизненное определение степени повреждения гипоталамо-гипофизарной системы крайне затруднено. В связи с этим в практической деятельности для определения тяжести заболевания имеет основное значение изучение функции таких эндокринных желез, как надпочечники, их кора и щитовидная железа.
При крайне тяжелой форме заболевания наступает смерть при явлениях быстро развивающегося астенодепрессивного и гипотонического, синдромов на фоне значительного похудания (подобная форма сходна с диэнцефально-гипофизарной кахексией Симмондса) вследствие недостаточности надпочечников.
Развитию гипопитуитарной комы способствуют алиментарная гипогликемия (особенно опасно введение инсулина), инфекционные заболевания, пищевые отравления. Симптомы гипопитуитарной комы: упорная астения, резкая гипотония, брадикардия, сонливость, сильная зябкость, безразличие к окружающей обстановке, гипотермия. При обследовании выявляют гипогликемию, признаки микседемы, атрофию половых органов, выпадение волос на лобке и в подмышечных впадинах.
Однако необходимо учитывать, что, кроме крайне тяжелой формы гипопитуитаризма, наблюдаются значительно чаще легкие и стертые формы заболевания. Стертые формы гипопитуитаризма имеют ряд особенностей. Они чаще возникают после септического аборта, чем после патологических родов. Объем кровопотери при гипопитуитаризме обычно меньше и коллапс наблюдается реже, чем у больных с тяжелой формой заболевания.
Такой характерный признак гипопитуитаризма, как агалактия, отмечается при стертой форме лишь у каждой третьей больной, а аменорея еще реже — у каждой шестой. Артериальное давление при стертой форме заболевания снижается меньше, чем при тяжелой. Значительно реже отмечаются обморочные состояния, головокружение, зябкость, выпадение волос на лобке и в подмышечных впадинах, гипотрофия половых органов.
- пролактин, гормон, стимулирующий лактацию;
- гонадотропины (лютеинизирующий гормон [ЛГ] и фолликулостимулирующий гормон [ФСГ]), которые регулируют функцию яичников;
- тиреотропный гормон (ТТГ), который стимулирует работу щитовидной железы;
- АКТГ, адренокортикотропин, стимулирующий кору надпочечников;
- гормон роста (ГР).
Признаки и симптомы
Клинические признаки синдрома Шихана сильно различаются и зависят от степени нарушения секреции гормонов гипофиза, включая:
- пролактин, гормон, стимулирующий лактацию;
- гонадотропины (лютеинизирующий гормон [ЛГ] и фолликулостимулирующий гормон [ФСГ]), которые регулируют функцию яичников;
- тиреотропный гормон (ТТГ), который стимулирует работу щитовидной железы;
- АКТГ, адренокортикотропин, стимулирующий кору надпочечников;
- гормон роста (ГР).
То, сколько гипофиза погибает и насколько снижается уровень гормонов в кровотоке, определяет, что происходит с матерью. Пациенты с хронической формой имеют меньшую часть поврежденной ткани гипофиза, и симптомы могут не проявляться в течение нескольких недель или даже лет после рождения.
В наиболее тяжелой форме состояние связано с нарушением лактации после рождения ребенка. Менструация не начинается снова, сексуальный интерес (либидо) снижается, волосы в подмышечных впадинах медленно исчезают, грудь уменьшается в размере (атрофия), а слизистая оболочка влагалища истончается, иногда вызывая боль во время полового акта. У некоторых женщин менструальный цикл повторяется, и сообщалось о последующих беременностях.
Характерные симптомы (утомляемость, сухость кожи, запор, увеличение веса, вялость) гипотиреоза обычно развиваются постепенно. Тяжелый дефицит АКТГ связан с утомляемостью, хронической гипотонией с обмороком и неспособностью реагировать на стресс. Если эти симптомы возникают, они обычно появляются в течение недель или месяцев после рождения ребенка.
Поскольку синдром Шихана — это заболевание, поражающее взрослых, последствия дефицита гормона роста ограничиваются некоторой потерей мышечной силы, увеличением жировых отложений и повышенной чувствительностью к инсулину.
Менее распространенная острая или более тяжелая форма потенциально очень опасна. В этих случаях остается менее 10 процентов нормального объема ткани гипофиза. Пациенты могут иметь стойкое низкое кровяное давление (гипотония), нерегулярное и учащенное сердцебиение (тахикардия), а также недостаточность лактата и низкий уровень сахара в крови (гипогликемия) сразу после родов.
Как при хронической, так и при острой формах могут наблюдаться признаки несахарного диабета, такие как непреодолимая жажда и чрезмерное потребление воды, а также большой объем выделяемой мочи.
Все причины синдрома Шихана являются результатом гиповолемического шока, который развивается при резком уменьшении объема циркулирующей крови и падении кровяного давления, обусловленных кровотечением во время родов.
Причины синдрома Шихана
Все причины синдрома Шихана являются результатом гиповолемического шока, который развивается при резком уменьшении объема циркулирующей крови и падении кровяного давления, обусловленных кровотечением во время родов.
При массивной кровопотере (более 800 мл) нарушается кровоснабжение органов и поступление к ним кислорода. И, в первую очередь, это касается головного мозга. Синдром Шихана возникает из-за повреждения гипофиза (pituitary gland) – железы головного мозга, ответственной за синтез важнейших гормонов.
Больше всего страдают гормонпродуцирующие клетки его передней доли – аденогипофиза. В период вынашивания ребенка – под действием гормонов плаценты – размер этой железы увеличивается, по некоторым оценкам, на 120-136%. В частности, происходит гипертрофия и гиперплазия лактотропоцитов – клеток, синтезирующих пролактин, необходимый для развития и подготовки молочных желез к выработке молока.
[15]
Итак, при синдроме Шихана часть клеток гипофиза необратимо разрушается, а значит, снижается (или вообще прекращается) выработка его гормонов. Железы внутренней секреции оказываются «обезглавленными», они не могут выполнять свою функцию без руководящей роли гормонов гипофиза. Недостаток выработки гормонов приводит к появлению клинических признаков синдрома Шихана.
Лечение
Синдром Шихана лечится с помощью заместительной терапии. Проще говоря, производится восполнение недостающих гормонов их аналогами извне. Чем раньше начато лечение, тем меньше пагубных последствий для организма. Вовремя выставленный диагноз позволяет избежать катастрофического похудения, облысения, атрофии молочных и половых желез и так далее.
Основными препаратами заместительной терапии при синдроме Шихана являются:
- глюкокортикоиды;
- половые гормоны и гонадотропины;
- гормоны щитовидной железы.
Из глюкокортикоидов чаще всего применяют Преднизолон и Гидрокортизон. Так, например, Преднизолон назначают по 5 мг утром и в обед в течение месяца, затем после небольшого перерыва курс вновь повторяют. Возможна и иная схема применения Преднизолона.
Половые гормоны чаще всего назначают в виде комбинированных препаратов, использующихся обычно для гормональной контрацепции (Линдинет, Ярина, Логест, Марвелон, Норколут и другие). Такие препараты содержат и эстрогены, и прогестерон, поэтому с помощью одной таблетки восполняется дефицит всего комплекса половых гормонов женщины.
Помимо вышеизложенных препаратов, могут понадобиться анаболические стероиды (когда похудание зашло слишком далеко). Это такие лекарственные средства, как Ретаболил (Нандролон), Метандриол. Конечно, питание при этом должно быть полноценным, сбалансированным и максимально витаминизированным, чтобы позволить препаратам в полной мере реализовать свою функцию.
Для лечения анемии используют препараты железа (Сорбифер Дурулес, Тотема, Фенюльс, Тардиферон, Актиферрин). Иногда для восстановления нормальных показателей крови приходится употреблять эти препараты продолжительное время.
Также при синдроме Шихана полезными могут быть витамины всех групп, препараты, улучшающие метаболизм и энергообеспечение тканей (Милдронат, Рибоксин, АТФ, Левокарнитин и другие), средства, повышающие иммунные силы организма (экстракт Алоэ, ФиБС, настойки женьшеня, лимонника, элеутерококка и так далее).
 Тяжелые случаи синдрома Шихана с развитием кахексии, обездвиженностью лечат в условиях стационара с помощью инъекционных форм препаратов (те же гормоны, витамины, общеукрепляющие средства). После улучшения состояния таких больных переводят на таблетированные формы препаратов.
Тяжелые случаи синдрома Шихана с развитием кахексии, обездвиженностью лечат в условиях стационара с помощью инъекционных форм препаратов (те же гормоны, витамины, общеукрепляющие средства). После улучшения состояния таких больных переводят на таблетированные формы препаратов.
Постоянная заместительная терапия при синдроме Шихана способствует исчезновению симптомов заболевания и возврату к полноценной жизни.
Строение гипофиза
Симптомы
Симптомы и клинические проявления зависят от того, какой отдел гипофиза пострадал. В зависимости от преобладающих симптомов, врачам удается определить, секреция каких веществ нарушена. Это позволяет выявить локализацию пораженного участка. Наиболее распространенными вариантами течения Шихана является:
Зачастую, первые признаки выявляются спустя 2-3 месяца после родов. Из-за того, что вначале преобладает неспецифическая симптоматика, часто болезнь диагностируют на поздних стадиях.
Важно! Если при появлении признаков не обратиться к врачу для диагностирования и определения тактики лечения, заболевание может привести к летальному исходу.
- резкая слабость в теле;
- изменения в тканях молочных желез;
- выраженная апатия;
- снижение артериального давления.
Симптомы синдрома Шихана
Если у женщины развивается синдром Шихана симптомы такого состояния следующие:
- резкая слабость в теле;
- изменения в тканях молочных желез;
- выраженная апатия;
- снижение артериального давления.
Через некоторое время начинается алопеция, потеря веса и развивается истощение. Если не оказать грамотную медицинскую помощь женщине в таком состоянии, то существует высокая вероятность развития летального исхода.
Иногда гипофиз может самовосстанавливаться после такого поражения. Впоследствии есть возможность восстановления нормальной овуляции. Следовательно, у женщины может наступить повторная беременность.
В крови обнаруживается заметное понижение секреции гормонов гипофиза. Из-за продолжительного нарушения гормонального фона начинают страдать кора надпочечников, яичники и щитовидка. Понижается концентрация таких гормонов, как кортизол, альдостерон, прогестерон и другие.
Для точной диагностики заболевания необходимо точное определение гонадотропина, СТГ, пролактинов, АКТГ и ТТГ. В сомнительных случаях, особенно при латентной недостаточности аденогипофиза, рекомендуется проведение функциональных нагрузочных тестов. Они оправдывают себя в тех случаях, когда патологическим процессом нарушена значительная часть гипофиза.
Систематизация форм послеродового гипопитуитаризма осуществляется с учетом тяжести клинической картины и степени повреждения аденогипофиза. По выраженности симптоматики заболевание бывает легким, средним и тяжелым. На основании глубины поражения железистой ткани современные специалисты в сфере акушерства и гинекологии выделяют следующие варианты синдрома Шихана:
Морфологическая основа для развития послеродового гипопитуитаризма — гибель клеток аденогипофиза с последующим развитием гормональной недостаточности. Деструктивно-некротические процессы в гипофизарной ткани обычно связаны с нарушением кровоснабжения железы, компенсаторно увеличивающейся во время беременности. Непосредственными причинами артериальной гипотонии, приводящей к необратимым повреждениям клеток гипофиза, являются:
Предрасполагающими факторами к возникновению болезни Шихана являются гестоз, протекающий с повышенным артериальным давлением и нарушением функции почек, идиопатические и вторичные тромбоцитопении, артериальная гипертония и симптоматические артериальные гипертензии, выраженная почечная недостаточность. В группу риска также входят пациентки с многоплодной беременностью и стремительными родами.
Спровоцировать развитие синдрома могут следующие факторы и недуги:
Причины
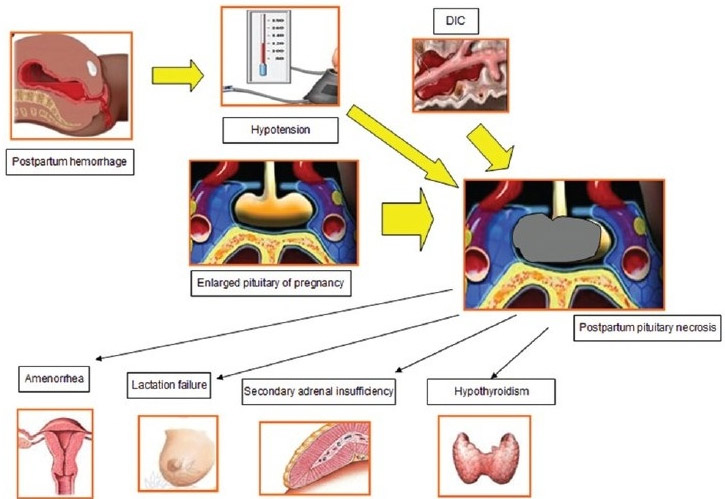
Разрушение части гипофиза приводит к дефициту соматотропина, пролактина, а также гормонов, обеспечивающих адекватное функционирование периферических желез. У больных нарушаются биосинтетические и обменные процессы, возникают дисфункции щитовидной и молочных желез, замедляется рост фолликулов яичника и выработка кортикостероидов, пропадает овуляция.
Причины обильного кровотечения в родах:
- Эктопическая беременность,
- Преждевременная отслойка нормально расположенной плаценты,
- Низкая плацентация,
- Глубокое и сильное прикрепление плаценты к матке,
- Гипотонус матки,
- Родовой травматизм,
- Наличие нескольких плодов в матке,
- Быстрое родоразрешение.
Спровоцировать развитие синдрома могут следующие факторы и недуги:
- Синдром токсического шока;
- Заболевания сердца и сосудов;
- ДВС-синдром;
- Преэклампсия или гестоз, протекающий с почечной дисфункцией и гипертензией;
- Образование в организме аутоантител против собственных клеток гипофиза, которые организм воспринимает как чужеродные;
- Прием медикаментов или народных средств, стимулирующих родовую деятельность;
- Обширные отеки периферических тканей;
- Повышенный гемолиз, обусловленный почечной недостаточностью.
Синдром Шихана является проявлением травм гипофиза, тромбоэмболии его сосудов, опухолей, кист и гранулем, локализующихся в железе.
Недуг чаще возникает у лиц:
- Перенесших гипофизэктомию — операцию по удалению или разрушению железы,
- Подвергавшихся когда-либо ионизирующему излучению,
- Длительно получавших лечение кортикостероидами и цитостатиками.
Синдром Шихана относится к эндокринным расстройствам, которые возникают на фоне гибели некоторой части клеток гипофиза. Довольно часто это наблюдается во время большой кровопотери, которая случается при родах или после аборта.
Не существует международной классификации синдрома, но в медицинских кругах идет разделение по двум критериям. Первый — это гормональный статус, с его учетом у синдрома Шихана выделяют следующие формы:
- Глобальный. Наблюдается нехватка гонадолиберинов, тиреотропного гормона и адренокортикотропного.
- Частичный синдром проявляется недостатком тиреотропной функции, адренокортикотропной и гонадотропной.
- Комбинированная форма характеризуется сочетанием частичного синдрома и глобального.
Второй критерий — это тяжесть патологии, учитывая ее, выделяют:
- Легкую форму заболевания.
- Среднюю.
- Тяжелую.
Терапия при постановке диагноза будет отличаться, в зависимости от формы заболевания и ее тяжести.
Возникновение Шихена синдрома связано с ишемическим некрозом передней доли гипофиза (аденогипофиза), развившимся после родов, осложнившихся массивным кровотечением, коллапсом, а у некоторых женщин и сепсисом. Известны случаи Шихена синдрома, возникшего после аборта, сопровождающегося большой кровопотерей.
Возникновение Шихена синдрома связано с ишемическим некрозом передней доли гипофиза (аденогипофиза), развившимся после родов, осложнившихся массивным кровотечением, коллапсом, а у некоторых женщин и сепсисом. Известны случаи Шихена синдрома, возникшего после аборта, сопровождающегося большой кровопотерей.
По данным многих исследователей, выраженная клин, картина заболевания развивается в случае поражения более 80% ткани передней доли гипофиза. При меньшем объеме поражения заболевание протекает в стертой (латентной) форме или не возникает совсем, так как неповрежденная часть железы полностью компенсирует функцию органа.
После 40 лет используют андрогены, учитывая их анаболический эффект: метилтестостерон по 5 мг в день в течение 2–3 мес. Успешно применяют анаболические препараты: нандролол, метандриол и др. Питание должно быть полноценным, следует избегать дефицита белка. Часто необходим приём препаратов железа под контролем анализа крови. Больных с тяжёлой формой заболевания лечат только в условиях эндокринологического стационара.
Послеродовый гипопитуитаризм (синдром Шихана) — послеродовый нейроэндокринный синдром.
Синонимы
Шихана, Шиена (H. Sheehan), Шихена (H. Schiken), послеродовый некроз гипофиза.
КОД ПО МКБ-10
E23 Гипофункция и другие нарушения гипофиза.
E23.0 Гипопитуитаризм.
E23.1 Медикаментозный гипопитуитаризм.
E89 Эндокринные и метаболические нарушения, возникшие после медицинских процедур, не классифицированные в
других рубриках.
E89.3 Гипопитуитаризм, возникший после медицинских процедур.
ЭПИДЕМИОЛОГИЯ
КЛАССИФИКАЦИЯ
В зависимости от недостаточности тропных гормонов гипофиза выделяют следующие формы синдрома Шихана:
·глобальная форма — с клиническими проявлениями недостаточности ТТГ, гонадолиберинов, АКТГ;
·частичная форма — с недостаточностью гонадотропной, тиреотропной, адренокортикотропной функций;
·комбинированная недостаточность гонадотропной и тиреотропной, тиреотропной и адренокортикотропной функций.
ПАТОГЕНЕЗ
Синдром Шихана развивается вследствие некротических изменений в гипофизе, возникающих на фоне внутрисосудистого свёртывания крови или спазма сосудов передней доли гипофиза после кровотечения и/или резкого падения АД, а также на фоне бактериального шока при родах или аборте. Предрасполагающим фактором развития синдрома считают гестоз, так как беременные с тяжёлой формой данного заболевания склонны к тромбообразованию.
Кроме того, после родов отмечают физиологическое снижение выработки АКТГ, что вызывает ишемию гипофиза.
КЛИНИЧЕСКАЯ КАРТИНА
Выявляют различные степени гипофункции эндокринных желёз — прежде всего, половых, щитовидной, надпочечников. Считают, что клинические проявления синдрома находятся в прямой зависимости от величины поражений гипофиза и их локализации. Выраженные клинические проявления отмечают при поражении 80% структур аденогипофиза.
Выделяют три клинические формы синдрома: лёгкую, средней тяжести, тяжёлую.
ДИАГНОСТИКА
Самым важным опорным пунктом в диагностике заболевания считают характерный анамнез, где отражена связь начала заболевания с кровотечением или септическим шоком при предыдущих родах или аборте. Первый и основной признак синдрома Шихана — отсутствие нагрубания молочных желёз и агалактия после родов.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
При исследовании гормонов получают разные степени снижения в крови уровня гонадотропинов, АКТГ, ТТГ, а также эстрадиола, кортизола, Т3 и Т4. При введении тропных гормонов соответственно отмечают повышение уровня периферических гормонов в крови. Также отмечают гипогликемию и гипогликемический тип кривой после сахарной нагрузки. В моче снижено содержание 17-КС.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Проводят с нервной анорексией, опухолью гипофиза, болезнью Аддисона, микседемой. Большую помощь при этом оказывает анамнез — кровотечение или септический шок при предыдущих родах или аборте.
ЛЕЧЕНИЕ
При клинических проявлениях гипофункции соответствующих желёз проводят заместительную терапию глюкокортикоидами и препаратами ТТГ. Преднизолон назначают по 5 мг 2 раза в день в течение 2–3 нед курсом один раз в 2–3 мес. При аменорее или олигоменорее женщинам до 40 лет рекомендуют циклическую гормонотерапию.
После 40 лет используют андрогены, учитывая их анаболический эффект: метилтестостерон по 5 мг в день в течение 2–3 мес. Успешно применяют анаболические препараты: нандролол, метандриол и др. Питание должно быть полноценным, следует избегать дефицита белка. Часто необходим приём препаратов железа под контролем анализа крови. Больных с тяжёлой формой заболевания лечат только в условиях эндокринологического стационара.
Профилактика и прогнозирование осложнений гестации
Необходима рациональная тактика ведения беременных с гестозом, своевременная коррекция гемостатических сдвигов. Родоразрешение осуществляют с профилактикой кровотечения, а при его возникновении проводят адекватное лечение. Следует также проводить профилактику осложнений абортов, своевременное и адекватное их лечение.








