Кроме анализов на гормоны, диагностика адреногенитального синдрома включает УЗИ яичников, при котором врач определяет ановуляцию (ее можно выявить, если наблюдаются фолликулы разного уровня зрелости, не превышающие преовуляторных объемов). В таких случаях яичники имеют увеличенные размеры, но объем стромы находится в норме и отсутствуют фолликулы под капсулой органов. Только после проведения развернутого обследования и подтверждения диагноза начинается лечение адреногенитального синдрома.
Врождённая гиперплазия надпочечников является самым распространенным типом верулизующих патологий. Адреногенитальный синдром — это заболевание, которое известно мировой медицине, как синдром Апера-Гаме. Его развитие связано с повышенной выработкой андрогенов и выраженным снижением уровня кортизола и альдостерона, причиной чему служит врожденная дисфункция коры надпочечников.
Последствия отклонения могут быть серьезными для новорожденного, поскольку кора надпочечников отвечает за производство огромного количества гормонов, которые регулируют работу большинства систем организма. В результате патологии в теле ребенка (это может наблюдаться как у мальчиков, так и у девочек) становится слишком много мужских гормонов и очень мало женских.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
При значительном дефиците 21-гидроксилазы гиперплазированная кора надпочечников не синтезирует кортизол и альдостерон в необходимых количествах. при этом на фоне гиперандрогенемии развивается синдром потери солей или надпочечниковая недостаточность — сольтеряющая форма заболевания.
Неклассическая форма 21-гидроксилазной недостаточности проявляется в пре- и пубертатном возрасте в виде адренархе, умеренного гирсутизма и нарушения менструального цикла у девочек. Умеренная или лёгкая вирилизация при этом является результатом точечной мутации V281L и P30L.
При данной постпубертатной форме заболевания симптомы адреногенитального синдрома у девушек заметны лишь после полового созревания. Довольно часто симптомы становятся ярко выраженными после медицинского аборта, во время неразвивающейся беременности либо после самопроизвольного выкидыша. Выражается в нарушении менструального цикла, промежутки между менструациями значительно увеличиваются, менструальные выделения становятся скудными, нередко возникают задержки.
Симптомы адреногенитального синдрома
Дети, страдающие таким заболеванием, нуждаются в постоянном контроле со стороны детских эндокринологов. Современные медицинские методики предусматривают своевременное хирургическое лечение адреногенитального синдрома, чтобы операционным путем произвести коррекцию пола и в дальнейшем ребенок развивался по женскому типу. Сейчас к гинекологам-эндокринологам нередко обращаются пациентки, у которых адреногенитальный синдром характеризуется поздней формой.
Менструальный цикл при данном заболевании достаточно неустойчив, менструации протекают нерегулярно, у девочек возникает тенденция к олигоменорее. Промежуток между менструациями значительный, как правило, он составляет 30-45 дней.
При данной постпубертатной форме заболевания симптомы адреногенитального синдрома у девушек заметны лишь после полового созревания. Довольно часто симптомы становятся ярко выраженными после медицинского аборта, во время неразвивающейся беременности либо после самопроизвольного выкидыша. Выражается в нарушении менструального цикла, промежутки между менструациями значительно увеличиваются, менструальные выделения становятся скудными, нередко возникают задержки.
В данном случае гиперандрогения характеризуется относительно мягкими признаками проявления, гирсутизм почти не выражен и проявляется лишь в незначительном оволосении на белой линии на животе, немного волос может быть на голенях, около сосков, либо над верхней губой. Молочные железы у девушки развиваются таким же образом, как у ее сверстниц, телосложение формируется по женскому типу, метаболических нарушений не проявляется.
Женщины с АГС предъявляют жалобы на стойкую угревую сыпь, пористость и повышенную жирность кожи. Менархе наступает поздно — к 15-16 годам. Менструальный цикл неустойчив, интервалы между менструациями достигают 35-45 дней и более. Кровянистые выделения во время месячных скудные. Молочные железы небольшие. Клитор несколько увеличен. Такие девушки и женщины могут иметь высокий рост, узкий таз, широкие плечи.
Симптомы
Сольтеряющий и простой вирильный
При антенатальных формах заболевания основным клиническим симптомом является видимая вирилизация гениталий. У новорожденных девочек обнаруживаются признаки женского псевдогермафродитизма. Клитор большой по размерам или имеет пенисообразную форму, преддверие влагалища углублено, сформирован урогенитальный синус, большие и малые половые губы увеличены, промежность высокая. Внутренние половые органы развиты нормально.
У младенцев-мальчиков увеличен половой член и гиперпигментирована мошонка. Кроме того, при сольтеряющем адреногенитальном расстройстве выражена симптоматика надпочечниковой недостаточности с тяжелыми, зачастую несовместимыми с жизнью соматическими нарушениями (понос, рвота, судороги, обезвоживание и др.), которые проявляются с 2-3-недельного возраста. У девочек с простым вирильным АГС по мере взросления признаки вирилизации усиливаются, формируется диспластическое телосложение.
Из-за ускорения процессов окостенения пациентки отличаются невысоким ростом, широкими плечами, узким тазом, короткими конечностями. Трубчатые кости массивные. Половое созревание начинается рано (до 7 лет) и протекает с развитием вторичных мужских половых признаков. Отмечается увеличение клитора, снижение тембра голоса, нарастание мышечной силы, формирование типичной для мужчин формы перстневидного хряща щитовидной железы. Грудь не растет, менархе отсутствует.
Неклассический
Менее специфичны клинические симптомы при неклассических формах вирилизирующего синдрома, возникшие в пубертате и после стрессовых нагрузок (выкидыша на ранних сроках беременности, медицинского аборта, операции и др.). Обычно пациентки вспоминают, что у них еще в младшем школьном возрасте появилось небольшое оволосение в подмышечных впадинах и на лобке. В последующем развились признаки гирсутизма с ростом стержневых волос над верхней губой, по белой линии живота, в области грудины, в сосково-ареолярной зоне.
Женщины с АГС предъявляют жалобы на стойкую угревую сыпь, пористость и повышенную жирность кожи. Менархе наступает поздно — к 15-16 годам. Менструальный цикл неустойчив, интервалы между менструациями достигают 35-45 дней и более. Кровянистые выделения во время месячных скудные. Молочные железы небольшие. Клитор несколько увеличен. Такие девушки и женщины могут иметь высокий рост, узкий таз, широкие плечи.
По наблюдениям специалистов в сфере акушерства и гинекологии, чем позже развиваются адреногенитальные расстройства, тем менее заметны внешние признаки, характерные для мужчин, и тем чаще ведущим симптомом становится нарушение месячного цикла. При более редких генетических дефектах пациентки могут жаловаться на повышение артериального давления или, наоборот, гипотонию с низкой работоспособностью и частыми головными болями, гиперпигментацию кожи с минимальными симптомами вирилизации.
Постпубертатный тип. Выявляют в молодом возрасте. Приобретенная форма возникает после появления опухоли в надпочечниках или при их повышенной активности.
Методы диагностики адреногенитального синдрома
При обследовании беременных о возможности гиперплазии надпочечников может свидетельствовать аномальное формирование половых органов плода. Это можно увидеть на втором скрининговом акушерском УЗИ. В таких случаях рекомендуется дополнительное обследование, назначается анализ амниотической жидкости или после 21 недели берут кровь плода (из пуповины под контролем УЗИ).
Большее значение диагностический поиск приобретает при позднем клиническом дебюте или скрытом течении с минимальными внешними проявлениями вирилизации. В подобных ситуациях для выявления адреногенитального синдрома используют следующие лабораторные и инструментальные методы:
гормональный профиль (кортизол и предшественники, 17-ОНП, ДЭА-с и ДЭА, АКТГ и др.);
рентгенография костей кисти (раннее завершение роста);
УЗИ органов малого таза (признаки ановуляторного цикла), надпочечников (гиперплазии); в ряде случаев назначается МРТ, МСКТ исследование;
измерение базальной температуры. Температурная кривая типична для ановуляторного цикла: первая фаза растянута, вторая укорочена, что обусловлено недостаточностью желтого тела, которое не образуется из-за отсутствия овуляции).
Дифференциальная диагностика адреногенитальных расстройств, возникших в пубертатном и детородном возрасте, проводится с синдромом поликистозных яичников, овариальными андробластомами, андростеромами надпочечников, вирильным синдромом гипоталамического происхождения и конституциональным гирсутизмом. В сложных случаях к диагностике привлекают эндокринологов, урологов, врачей-генетиков.
1. Глюкокортикоиды: преднизолон от 2,5 — 15 мг в сутки, кортизол 20-25 мг в сутки в зависимости от возраста и степени вирилизации
Тактика лечения
Цели лечения:
— нормализация секреции кортикостероидов;
— борьба с дегидратацией при сольтеряющей форме заболевания;
— нормализация секреции андрогенов и прекращение вирилизации организма.
Немедикаментозное лечение:
— режим зависит от тяжести состояния;
— диета с дополнительным присаливанием пищи и ограничением продуктов с повышенным содержанием калия;
Медикаментозное лечение:
1. Глюкокортикоиды: преднизолон от 2,5 — 15 мг в сутки, кортизол 20-25 мг в сутки в зависимости от возраста и степени вирилизации
2. Минералокортикоиды: кортинеф или флоринеф 0,05-0,2 мг в сутки
3. Натрия хлорид 0,9% раствор, 200,0
4. Глюкоза 5% раствор, 200,0
5. Аскорбиновая кислота, 5% раствор, амп.
Профилактические мероприятия: профилактика аддисонического криза при стрессовых ситуациях (интеркуррентные заболевания, инфекции, операции, травмы и др.).
Дальнейшее ведение: постоянная заместительная терапия глюкокортикоидами и минералокортикоидами (по показаниям).
Основные медикаменты:
1. Преднизолон 5 мг, тб
2. Натрия хлорид, раствор, 200 мл
3. Аскорбиновая кислота, 5% раствор, амп.
4. Глюкоза 5% раствор, 200,0 мл
Дополнительные медикаменты:
1. Гидрокортизон 500 мг, в/м
2. Флудрокортизон 0,1 мг, тб
Индикаторы эффективности лечения:
— нормализация экскреции 17-КС в суточной моче;
— физиологические темпы физического и полового развития ребенка;
— нормализация уровня электролитов крови;
— нормализация артериального давления.
Уровень 17-ОН-прогестерона. Высокая концентрация 17-гидроксипрогестерона, являющегося предшественником кортизола — ключевой признак недостаточности 21-гидроксилазы.

Адреногенитальный синдром — это генетическое заболевание с аутосомно-рецессивным типом наследования, в основе которого лежит дефект одного из ферментов или транспортных белков, принимающих участие в биосинтезе кортизола в коре надпочечников. На сегодняшний день известно 7 форм адреногенитального синдрома (АГС), или врожденной дисфункции коры надпочечников (ВДКН), в зависимости от типа ферментативного дефицита:
- Дефект STAR;
- Дефицит 20,22-десмолазы (11α-гидроксилазы);
- Дефицит 17α-гидроксилазы/17,20-лиазы;
- Дефицит 3β-гидроксистероиддегидрогеназы;
- Дефицит 21-гидроксилазы;
- Дефицит 11β-гидроксилазы;
- Дефицит оксидоредуктазы.
Недостаточность фермента 21-гидроксилазы вызывает нарушение синтеза кортизола, что по механизму отрицательной обратной связи стимулирует корковый слой надпочечников и приводит к его гиперплазии. В то же время данный ферментативный блок служит причиной чрезмерного накопления предшественников кортизола и андрогенов. Схема патогенеза ВДКН представлена ниже.
В клинической картине адреногенитального синдрома выделяют два ведущих симптома. Это, во-первых, надпочечниковая недостаточность из-за сниженного синтеза кортизола и альдостерона, а во-вторых — гиперандрогения из-за повышенной продукции половых стероидов. На основании уровня активности фермента 21-гидроксилазы выделяют две классические формы АГС: сольтеряющую и вирильную.
Для сольтеряющей формы АГС характерен дефицит как минералокортикоидов, так и глюкокортикоидов. При этом отсутствие компенсаторных реакций может привести к сольтеряющему кризу, обусловленному снижением реабсорбции натрия в канальцах почки, а также снижением ОЦК и АД, что приводит к резко выраженному обезвоживанию уже в первые дни после рождения.
При вирильной форме АГС снижается только синтез кортизола, что проявляется мышечной слабостью, повышенной утомляемостью и потемнением кожных покровов на фоне симптомов гиперандрогении.
Для женщин с гиперандрогенией при классической форме дефицита 21-гидроксилазы характерна вирилизация наружных половых органов, аменорея, выраженная алопеция и гирсутизм. При несвоевременной диагностике пациентки с женским кариотипом могут иметь мужской фенотип. У мужчин данный синдром проявляется бесплодием и акне средней и тяжелой степени тяжести.
Основным осложнением АГС является бесплодие, и, чем раньше произошла манифестация заболевания, тем меньше вероятность беременности в будущем. При неклассической форме заболевания на ранних сроках беременности возникают самопроизвольные выкидыши, а во время родов возможно развитие истмико-цервикальной недостаточности.
Диагностика осуществляется лабораторными и инструментальными методами.
Уровень 17-ОН-прогестерона. Высокая концентрация 17-гидроксипрогестерона, являющегося предшественником кортизола — ключевой признак недостаточности 21-гидроксилазы.
Содержание андростендиона в сыворотке крови. Повышенные показатели этого высокоспецифичного маркера подтверждают усиленную секрецию предшественников мужских половых гормонов.
Уровень АКТГ в крови. Для классических форм заболевания характерна компенсаторная гиперсекреция адренокортикотропного гормона передней долей гипофиза.
УЗИ яичников. В корковом веществе определяются фолликулы на разных стадиях созревания, не достигающие преовуляторных размеров.
Молекулярно-генетическая диагностика. Исследование гена CYP21 и определение его мутаций, что позволяет определить форму заболевания и прогноз течения синдрома, а также вероятность рождения больного ребенка.
Для сольтеряющего варианта АГС характерна повышенная концентрация ренина в плазме крови.
Список литературы:
Адреногенитальный синдром (АГС) также известен как врожденная дисфункция коры надпочечников (ВДКН) или врожденная гиперплазия коры надпочечников (ВГКН). Синдром объединяет заболевания с аутосомно-рецессивным типом наследования, в основе которых лежит дефект одного из ферментов метаболического пути синтеза стероидов.
Адреногенитальный синдром (АГС) также известен как врожденная дисфункция коры надпочечников (ВДКН) или врожденная гиперплазия коры надпочечников (ВГКН). Синдром объединяет заболевания с аутосомно-рецессивным типом наследования, в основе которых лежит дефект одного из ферментов метаболического пути синтеза стероидов.
Частота встречаемости заболевания от 1:5000 до 1:67000.
Патогенетической сущностью синдрома является нарушение процесса перехода 17-гидроксипрогестерона и 11-дезоксикортикостерона в 11-дезоксикортизол (рис 1). Развивается гормональная дисфункция, которая сводится к снижению синтеза кортизола альдостерона и избыточному накоплению предшественников кортизола. Избыток прегненолона, прогестерона, 17-гидроксипрогестерона конвертируется в надпочечениковые андрогены.
Рис.1. Недостаточность 21-гидроксилазы. Штриховкой выделены стероиды, синтез которых заблокирован.
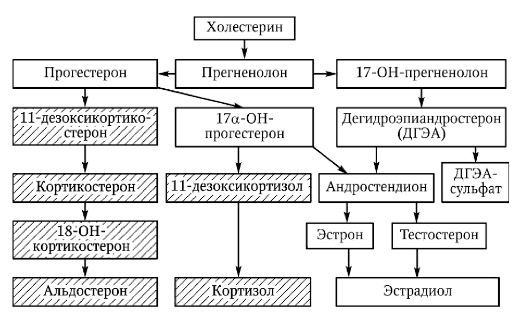 |
Так происходит угнетение выработки одних кортикостероидов при одновременном увеличении выработки других, вследствие дефицита того или иного фермента, обеспечивающего один из этапов стероидогенеза.
При сольтеряющей форме 21-гидроксилазной недостаточности, помимо вышеописанных симптомов, у детей с первых дней жизни отмечают признаки надпочечниковой недостаточности. Появляются вначале срыгивания, затем рвоты, возможен жидкий стул. Ребёнок быстро теряет массу тела, развиваются симптомы дегидратации, нарушения микроциркуляции, снижается артериальное давление, начинается тахикардия, возможна остановка сердца вследствие гиперкалиемии.
Назначается кортизон или его аналоги, например, Преднизолон. Гормональная терапия проводится под контролем концентрации андрогенов, натрия и калия. Биохимический анализ необходим для исключения потери соли.
Основным способом лечения является заместительная гормональная терапия.
Назначается кортизон или его аналоги, например, Преднизолон. Гормональная терапия проводится под контролем концентрации андрогенов, натрия и калия. Биохимический анализ необходим для исключения потери соли.
При ярко выраженных изменениях половых признаков применяют хирургические методы. Операция проводится обычно по достижению ребенком 2-3 лет – исправляется размер клитора, при необходимости корректируется форма половых губ. Дополнительную коррекцию проводят в подростковом возрасте.
В дальнейшем для нормализации менструального цикла вводят оральные контрацептивы, в состав которых входят гестагены. Продолжительность лечения достигает полугода. При отсутствии стойкого эффекта его продолжают. При бесплодии назначают глюкокортикоиды. Девочкам и девушкам оказывается психологическая и психиатрическая помощь.
Патогенез (процессы, происходящие во время заболевания) адреногенитального синдрома заключается в чрезмерной выработке гормона андрогена по причине дефицита определенного фермента. При этом аномально снижается процесс продуцирования иных гормонов (кортизола, побуждающего синтез белка, и альдостерона, ответственного за обмен минералов в организме). Степень заболевания определяется интенсивностью секреции (выработки) избыточных веществ.
Адреногенитальный синдром – что это такое?
Адреногенитальным синдромом – это унаследованное расстройство работы надпочечной коры. Оно тянет за собой косметические, физические и психологические проблемы.
Патология имеет врожденный (наследственный) характер, сопровождается расстройством процессов синтеза гормонов в надпочечной коре. При этом происходит выработка чрезмерного количества андрогена – мужского полового гормона. Вследствие подобного процесса наблюдается вирилизация (появление или обострение мужских черт как у мужчин, так и у женщин).
Гипертоническая форма адреногенитального синдрома встречается редко. При этой форме у детей также сильно проявляется андрогенизация, которая сопровождается длительной артериальной гипертензией. Через некоторое время заболевание осложняется кровоизлиянием в мозг, нарушением работы сердца, почечной недостаточностью, ухудшением зрения.
Адреногенитальный синдром – группа нарушений, проявляющихся чрезмерной секрецией гормонов коры надпочечников.
Признаки
Существует три формы адреногенитального синдрома: вирильная, сольтеряющая и гипертоническая. Симптомы их различны.
Для страдающих сольтеряющей формой адреногенитального синдрома характерны рвота «фонтаном», не связанная с приемом пищи, жидкий стул и постоянно пониженное артериальное давление. Из-за этих проявлений через некоторое время нарушается водно-солевой баланс, нарушается работа сердца и ребенок погибает.
Гипертоническая форма адреногенитального синдрома встречается редко. При этой форме у детей также сильно проявляется андрогенизация, которая сопровождается длительной артериальной гипертензией. Через некоторое время заболевание осложняется кровоизлиянием в мозг, нарушением работы сердца, почечной недостаточностью, ухудшением зрения.
Описание
В случае вирильной формы адреногенитального синдрома в организме ребенка просто образуется слишком много мужских половых гормонов, и, как следствие, у ребенка развивается маскулинизация. Особенно это заметно у девочек.
Однако чаще развивается сольтеряющая форма адреногенитального синдрома. Эта форма связана с низкой концентрацией альдостерона в крови. Она очень опасна, так как может привести к летальному исходу. К сожалению, именно она встречается чаще всего. А вот гипертоническая форма развивается редко.
В большинстве случаев адреногенитальный синдром – патология врожденная. Однако он может быть и приобретенным. Приобретенный адреногенитальный синдром развивается как следствие альдостеромы – доброкачественной или злокачественной опухоли, развивающейся в сетчатой зоне коры надпочечников.
Диагностика
Чтобы поставить диагноз «адреногенитальный синдром». Нужно пройти обследование у генетика, акушера-гинеколога, уролога-андролога, дерматовенеролога, детского кардиолога, эндокринолога и окулиста.
Также необходимо сдать анализы. Нужно определить уровень калия и натрия и хлоридов в крови, сделать анализ крови на гормоны, клинический анализ крови, биохимический анализ крови, общий анализ мочи.
Девочкам необходимо провести ультразвуковое исследование матки и придатков, мальчикам – ультразвуковое исследование мошонки. Кроме того, нужно сделать УЗИ органов забрюшинного пространства.
Обязательно для правильной диагностики делают электрокардиограмму и магнитно-резонансную томографию головного мозга.
Дифференцируют адреногенитальный синдром с надпочечниковой недостаточностью, гермафродитизмом, андрогенпродуцирующей опухолью надпочечников. Сольтеряющую форму дифференцируют с пилоростенозом.
Лечение
Для лечения адреногенитального синдрома министерство здравоохранения рекомендует гормональные препараты. Причем принимать эти препараты пациент должен пожизненно.
В некоторых случаях при поздней диагностике адреногенитального синдрома девочкам требуется хирургическое вмешательство.
При сольтеряющей форме заболевания нужно употреблять больше соли.
Так как страдающие адреногенитальным синдромам остаются невысокого роста, а девочки еще и часто с косметическими дефектами, им может потребоваться помощь психолога.
В случае вирильной формы при своевременной диагностике, правильном лечении и, возможно, при хирургическом вмешательстве, прогноз благоприятный.
Пациенты, страдающие адреногенитальным синдромом, пожизненно находятся под наблюдением эндокринолога, а также гинеколога или андролога.
Профилактика
В качестве профилактики адреногенитального синдрома предлагается только медико-генетическое консультирование.








