При панкреатите капуста в свежем и квашенном виде противопоказана, так как сможет спровоцировать резкое ухудшение состояния. Это происходит из-за того, что в капусте содержится большое количество клетчатки и эфирные масла.
В настоящее время очень много людей страдают от заболеваний желудочно-кишечного тракта. Самыми распространёнными заболеваниями является холецистит и панкреатит. При таких болезнях требуется обязательно придерживаться специального питания и тщательно подходить к выбору продуктов для употребления. Многим интересно, можно ли употреблять капусту при таких болезнях и как лучше её готовить, чтобы не навредить организму.

Правильное питание при панкреатите и холецистите должно производиться не только с подбором необходимых продуктов, но и придерживаться правил приготовления.
Особенности диеты при холецистите и панкреатите
Правильное питание при панкреатите и холецистите должно производиться не только с подбором необходимых продуктов, но и придерживаться правил приготовления.
Диета предусматривает частое питание, но совсем небольшими порциями. То есть, человек должен кушать по 5–6 раз за день, но при этом не переедать. Только таким образом ,можно получить все необходимые калории за день и не нагружать поджелудочную железу, протоки и тело жёлчного пузыря.
Диета при холецистите и панкреатите должна придерживаться определенных правил приготовления блюд. Стол № 5 не позволяет, чтобы еда была жаренной, копченой, вяленной, соленой, квашеной или моченой. Продукты должны подвергаться термической обработке на пару или отвариваться.

Также не стоит при холецистопанкреатите употреблять твердую пищу без предварительного измельчения. Желудку будет гораздо проще справиться с мелкими кусочками, нежели с большими, при этом поджелудочная железа и жёлчный пузырь не будут сильно нагружены.
Подобные свойства позволяют употреблять данный продукт при панкреатите, но только при ремиссии острого воспалительного процесса, так как пектин в ее составе может спровоцировать развитие диареи и усугубить симптоматику острого воспаления.
После стихания воспаления – примерно через месяц от начала обострения, врачи разрешают добавить капусту к рациону. Но, выбирая тот или иной вид овоща, следует знать, как лучше его приготавливать (отварить, потушить), чтобы не нанести вред поджелудочной железе.
Белокочанная капуста
Этот овощ содержит большое количество витаминов, минералов, минимум крахмала, простых углеводов (сахаров), поэтому он разрешен при диабете.
В свежем виде белокочанную капусту есть нельзя во избежание обострения панкреатита. Во время стойкой ремиссии разрешается ее варить, тушить, запекать, готовить на пару, добавлять в суп, рагу, запеканки, голубцы.
Кольраби
Она богата витаминами C, A, PP, группы B, микроэлементами (железо, магний, цинк), клетчаткой, растительным белком. Такой состав благоприятно влияет на обмен веществ, иммунитет, состояние сердечно-сосудистой системы.
Но при панкреатите, на любом этапе заболевания, этот овощ кушать не рекомендовано.
Морская капуста
Ламинария, или морская капуста, содержит большое количество микроэлементов, особенно йода. В составе ее нет эфирных масел, органических кислот, раздражающих стенки желудочно-кишечного тракта, желчного пузыря, панкреатических протоков. Кроме того, ламинария содержит мягкую клетчатку и слизистые вещества, которые обволакивают эпителиальные оболочки, способствуют стиханию воспаления.

Подобные свойства позволяют употреблять данный продукт при панкреатите, но только при ремиссии острого воспалительного процесса, так как пектин в ее составе может спровоцировать развитие диареи и усугубить симптоматику острого воспаления.
Цветная, брюссельская, краснокочанная капуста, брокколи
Эти овощи наиболее безопасные при патологиях поджелудочной железы среди всех видов капусты. Они содержат более мягкую по структуре клетчатку, которая усиливает моторику пищеварительного тракта меньше, чем другие разновидности овоща. Таким образом, они не усугубляют симптоматику хронического панкреатита, особенно если их правильно приготовить.
Употреблять их можно в отварном, тушеном виде с добавлением других овощей, приготовив овощное пюре. Термическая обработка устраняет негативные влияния клетчатки и других компонентов на органы пищеварения при их заболеваниях.
Питание является важнейшей составляющей послеоперационного восстановительного периода. Через 12 часов после операции разрешается пить воду без газа небольшими глотками (до 500 мл в день). На вторые сутки в рацион вводят нежирный кефир, несладкий чай, кисель порциями не более 0,5 стакана с периодичностью в 3 часа.
Общие правила
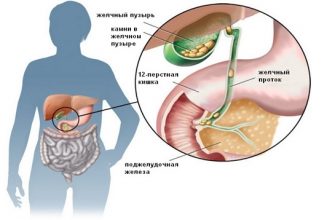
Холецистит — воспаление желчного пузыря инфекционной природы (бактериальной, вирусной паразитарной).
Немаловажной причиной развития этого заболевания является также застой желчи и изменение ее состава. Существует две формы заболевания: бескаменный и калькулезный холецистит, а воспаление может быть катаральным и гнойным.
Характерны следующие симптомы заболевания:
При симптомах воспаления желчного пузыря лечение диетой является важной составляющей общего лечения. Она назначается при острых формах, обострении хронических форм холецистита (калькулезного и некалькулезного), холангите, дискинезии желчевыводящих путей.
Диета при холецистите в период обострения
В первые дни при обострении с целью максимального щажения ЖКТ проводят полное голодание. Разрешается питье: некрепкий чай, разбавленные соки, отвары шиповника. На 3 сутки назначается противовоспалительный вариант — Диета №5В, исключающая любые механические и химические раздражители. Она рекомендуется на короткий срок (4-5 дней) — на время пребывания больного на строгом постельном режиме.
В ней ограничиваются углеводы до 200 г (за счет простых — сахар, джемы, мед, варенье), снижается содержание белка (до 80 г), а также количество жира. Пища готовится без соли и только протертая: в виде суфле, пюре и слизистых супов. Важно соблюдать дробность питания (не менее 5 раз) и принимать пишу малыми порциями. Калорийность дневного рациона на уровне 1600 ккал, предусматривается употребление жидкости (до 2,5 л/сутки).
В рацион вводятся только:
- легкая протертая пища на воде и без сливочного масла;
- слизистые супы (на основе овсяной, рисовой и манной крупы);
- жидкие протертые каши (овсяная и рисовая) с добавлением молока;
- протертые компоты, желе, соки овощные;
- постепенно вводят протертое вареное мясо (немного), нежирный творог, отварную рыбу;
- хлеб пшеничный или сухари.
Такая диета назначается, если у больного некалькулезный холецистит. Лечебное питание при остром калькулезном холецистите базируется на таких же принципах. Всех больных при любой форме холецистита на 8-10 сутки переводят на Диету 5А, которая должна соблюдаться 1-2 недели.
В ней исключаются:
Список продуктов, которые разрешены:
Диета при хроническом холецистите
Вне обострения основным принципом питания является умеренное щажение желчного пузыря и печени, нормализация функции желчевыделения и уровня холестерина у пациента. Назначается базовая Диета № 5, которая является физиологически полноценным питанием и в ней предусмотрен дробный прием пищи, который также способствует регулярному оттоку желчи.
Калорийность питания составляет 2400-2600 ккал (белки — 80 г, жиры — 80 г, углеводы — 400 г). Ограничено употребление соли (10 г), жидкость в пределах 1,5-2 л. В питании несколько ограничиваются жиры (особенно тугоплавкие). Блюда готовят отварными, на пару, и уже разрешено запекание без корочки.
Овощи для блюд не пассеруют и перетирают только овощи, богатые клетчаткой, а также жилистое мясо. Необходим чёткий режим и прием пищи 5-6 раз в день. Питание при хроническом холецистите вне обострения направлено на умеренную стимуляцию желчевыделения, поэтому содержит:
- Салаты и винегреты, заправленные нерафинированным растительным маслом (их нужно менять).
- Различные овощи, ягоды и фрукты.
- Большое содержание клетчатки (за счет употребления круп, овощей и фруктов), что необходимо при наличии запоров.
- Куриные яйца (не более одного), поскольку желтки оказывают желчегонное действие. При болях и появлении горечи во рту, которые могут появиться при употреблении яиц, разрешаются только блюда из яичных белков.
Из рациона исключаются:
- Продукты с эфирными маслами (чеснок, цитрусовые).
- Высоко экстрактивные блюда (все бульоны, капустный отвар).
- Овощи, содержащие щавелевую кислоту (щавель, шпинат).
- Слоёное и сдобное тесто.
- Жирное мясо и субпродукты, содержащие холестерин (печень, почки, мозги).
- Алкоголь.
- Ограничиваются легкоусвояемые углеводы (варенье, сахар, конфеты, мед) и жирное молоко, сливки, ряженка, сметана.
Диета № 5 может применяться до 1,5-2 лет. При обострении хронического холецистита проводится соответствующее лечение и назначается диетическое питание, как при остром холецистите, то есть больного переводят на Стол №5А.
Диета при калькулезном холецистите в период ремиссии не отличается от вышеописанной. В данном случае также показан базовый стол. Ограничения касаются только употребления желтков яиц — можно только 0,5 желтка в блюда, запрещены трудноперевариваемые жиры, растительные масла в количестве, которое не вызывает приступы.
В силу топографической близости, общности кровоснабжения и иннервации, при ЖКБ и холецистите в патологический процесс вовлекаются гастродуоденальная система, поджелудочная железа и кишечник.
Если основному заболеванию сопутствует гастродуоденит, то питание несколько видоизменяют в пределах Стола №1. Диеты имеет много общего: исключают блюда — возбудители секреции желудка, а также очень горячие и очень холодные блюда. Пища рекомендована жидкая или кашицеобразная в вареном и протертом виде. Исключают прием продуктов, богатых клетчаткой (репа, горох, редька, фасоль, редис, спаржа), фруктов с грубой кожицей (крыжовник, виноград, финики, смородина), цельнозерновой хлеб, а также грубое жилистое мясо, кожу птицы и рыбы.
Нужно отметить, что не всегда медикаментозным лечением и соблюдением диеты можно достичь ремиссии. В случае частых обострений холецистита, при его осложнениях (гнойный, флегмонозный), а также при ЖКБ рекомендуют оперативное лечение.
Питание является важнейшей составляющей послеоперационного восстановительного периода. Через 12 часов после операции разрешается пить воду без газа небольшими глотками (до 500 мл в день). На вторые сутки в рацион вводят нежирный кефир, несладкий чай, кисель порциями не более 0,5 стакана с периодичностью в 3 часа.
На 3-4 день разрешается уже прием пищи и питание организуется до 8 раз в день, порциями по 150 г: картофельное пюре (полужидкое), протертые супы на воде, омлет из яичных белков, перетертая отварная рыба, фруктовое желе. Из жидкостей можно пить соки (яблочный, тыквенный) и чай с сахаром.

Подсушенный пшеничный хлеб
На пятый день вводят галетное печенье и подсушенный пшеничный хлеб. Через неделю добавляют перетертые каши (гречневую, овсяную), отварное прокрученное мясо, нежирный творог, кисломолочные продукты и овощное пюре. После этого больной может переводиться на Стол № 5А, несколько позже — Стол №5.
Очень важно соблюдать определенные правила и режим питания, самое главное — употребление небольшого количества пищи, достаточно часто, желательно каждые 3 часа, ограничивать прием пищи на ночь и, конечно, не употреблять некоторые виды продуктов.
Правильное питание — что можно кушать при панкреатите?
Известно всем, что поджелудочная железа при обострении любит — ГОЛОД, ХОЛОД и ПОКОЙ. А вне обострения очень важно сколько, как часто, когда и что ест человек, страдающий панкреатитом.
Очень важно соблюдать определенные правила и режим питания, самое главное — употребление небольшого количества пищи, достаточно часто, желательно каждые 3 часа, ограничивать прием пищи на ночь и, конечно, не употреблять некоторые виды продуктов.
Соблюдение этих правил — залог длительной ремиссии и полноценной жизни с панкреатитом. Что можно есть при панкреатите, не вредя этому маленькому органу?
- Завтрак: овсяная каша, стакан травяного чая, яблоко;
- Ланч: стакан кефира или кусочек нежирного сыра;
- Обед: овощное рагу или суп-пюре, запеченная красная рыба;
- Полдник: фруктовый салат или йогурт;
- Ужин: творог, салат из свежих овощей.
Примерный рацион

Диета предусматривает дробное питание 5-6 раз в день маленькими порциями. Это облегчает переваривание пищи и снижает нагрузку на железы внутренней секреции. Основой рациона должны стать супы и каши: полужидкая отварная пища легко усваивается. Варить их лучше без мяса. Молочные супы на основе вермишели не следует заправлять маслом.
Мясо и овощи желательно готовить в духовке или на пару. Можно тушить их без масла. Небольшое количество растительного масла разрешено добавлять в салаты, чтобы разнообразить их вкус и удовлетворить потребность организма в ненасыщенных жирах.
Примерный рацион для больного, на который следует ориентироваться при составлении собственного меню:
- Завтрак: овсяная каша, стакан травяного чая, яблоко;
- Ланч: стакан кефира или кусочек нежирного сыра;
- Обед: овощное рагу или суп-пюре, запеченная красная рыба;
- Полдник: фруктовый салат или йогурт;
- Ужин: творог, салат из свежих овощей.
В течение недели заменяйте по вкусу указанные продукты теми, которые приведены ранее в таблице под грифом «можно». При этом должны сохраняться правила и принципы, перечисленные выше. Также можете воспользоваться вкусными рецептами, которые рассмотрим далее.
Причиной холецистита чаще всего становится неправильное и сильно обильное питание, запоры. Заболевание проявляется в виде рвоты, тошноты, боли живота справа. Возможно даже желтушность кожи и зуд. Если холецистит не начать вовремя лечить, то возможны процессы воспаления пищеварительного тракта, что впоследствии приведет к панкреатиту.
Особенности питания при холецистите и панкреатите
Лучше отказаться от мясных бульонов в пользу овощных супов. Пищу стоит употреблять только в теплом виде, от всего горячего и холодного необходимо отказаться. В период обострения заболеваний продукты нужно употреблять в хорошо измельченном виде. Особенно важно перетирать продукты, которые организму тяжело переваривать. В обратном случае повышается секреция пищеварительного сока, которая повышает газообразование. Если пища кусочками, то пережевывать ее нужно тщательно.
Продукты, которые следует употреблять при холецистите:
- Напитки: натуральные некислые фруктовые и ягодные соки, компоты и кисели, черный некрепкий чай, натуральный кофе с молоком.
- Мучные: черный хлеб, вчерашний белый хлеб, бездрожжевое печенье и бублики.
- Молочные: твердый нежирный сыр, творог и сметана.
- Супы: овощной, молочный, с мелкими макаронами.
- Жиры: растительное, сливочное масло.
- Каши: можно употреблять любые каши, но самые полезные – овсянка и гречка.
- Овощи: цветная капуста, огурец, помидор, брокколи, картофель, свекла, морковь, любая зелень.
- Яйца: желток лучше не употреблять, а белок можно 1 штуку в день.
- Фрукты: фрукты и ягоды некислых сортов.
- Сладости: варенье, мед. Сахар лучше ограничивать или заменять фруктозой.
Продукты, которые нельзя употреблять при холецистите:
- Мучные изделия: дрожжевую свежую выпечку.
- Бульоны: любые мясные, рыбные либо грибные бульоны.
- Мясо: любое жирное мясо.
- Рыба: любые сорта сильно жирной рыбы.
- Овощи: редиска, редька, щавель, лук, чеснок.
- Напитки: алкоголь, крепкий кофе и чай, какао.
- Сладости: мороженое, жирный крем, шоколад.
- Приправы: хрен, горчица, кетчуп, майонез.
Хотите узнать, как делается фгс желудка? Описание и видео процедуры.
Чтобы узнать почему болит поджелудочная железа, достаточно перейти сюда.
Продукты, которые следует включить в свой рацион питания при панкреатите:
- Напитки: черный чай, лучше с сахарозаменителем и с молоком, натуральные фруктовые и ягодные соки, минеральная вода, лучше без газа.
- Мучные: вчерашний хлеб, сухари, бублики, бездрожжевое печенье.
- Молочное: нежирное молоко, кефир и творог, твердый сыр.
- Супы: из овощей, с крупой, с макаронами. Из заправки – только маленький кусок масла или ложку сметаны.
- Яйца: желток – половина одного в сутки, желток – до двух в сутки.
- Мясо: любые нежирные сорта.
- Рыба: любые нежирные сорта.
- Каши: гречка, овсянка, манка, рис.
- Жиры: подсолнечное и оливковое масло (до столовой ложки в день), сливочное масло (небольшой кусок в готовые блюда).
- Фрукты: фрукты и ягоды некислых сортов, лучше в запеченном виде.
- Овощи: картошка, морковь, брокколи, тыква. Лучше употреблять в отварном или запеченном виде.
- Сладости: желе из сахара, муссы.
- Продукты, которые нельзя употреблять при панкреатите:
- Напитки: крепкий кофе и чай, соки и компоты из кислых фруктов, алкоголь.
- Мучные изделия: дрожжевую выпечку, черный свежий хлеб.
- Бульоны: рыбный, грибной, мясной, борщ, холодный суп.
- Мясо: любые жирные сорта рыбы, сало, печень, копченые продукты.
- Рыба: любые жирные сорта рыбы.
- Каши: пшенная, кукурузная, перловая, ячневая.
- Овощи: капуста, редиска,лук, чеснок и любые сырые овощи, грибы.
- Фрукты: виноград, бананы, инжир.
- Сладости: шоколад, мороженое, варенье, сладкие и жирные кондитерские изделия.
Очень полезно так же принимать настои лечебных трав. Такие как настой бессмертника, овса, кора барбариса, пустырник, календулу и листья брусники.
Любое включение в меню белокочанной капусты лучше проводить вместе со специалистом. Перед тем как дополнить меню капустными блюдами, необходимо обязательно проконсультироваться с врачом.
Особенности заболевания
Панкреатитом врачи называют патологию поджелудочной железы, сопровождающуюся сильным воспалением этого органа. Патология может быть как острой, так и хронической. Характерный симптом панкреатита – появление сильного болевого синдрома в верхней половине живота. Обычно боль настолько нестерпима, что существенно влияет на общее состояние заболевшего человека. Справиться с симптомами панкреатита без применения лекарственных препаратов бывает крайне сложно.
Люди, которым был установлен диагноз хронического панкреатита, вынуждены пожизненно принимать лекарства и следить за своим питанием. Из рациона питания человека, страдающего этой болезнью, исключаются все продукты, которые могут спровоцировать ее обострение.
Включение в рацион питания капусты является отдельным вопросом. Врачи рекомендуют своим пациентам, страдающим хроническим панкреатитом, тщательно соблюдать диету. Это необходимо для того, чтобы снизить риск появления новых обострений.


При острой или хронической форме заболевания обязательным является соблюдение диетического стола, также как и при холецистите, гастрите. Дневной рацион рекомендуется разбивать на 5-6 приемов пищи небольшими порциями. Полностью исключаются:
Лечебная диета
При острой или хронической форме заболевания обязательным является соблюдение диетического стола, также как и при холецистите, гастрите. Дневной рацион рекомендуется разбивать на 5-6 приемов пищи небольшими порциями. Полностью исключаются:
- копченые, жареные мясные изделия и блюда;
- жирные виды мяса, рыбы;
- острые специи, маринады;
- спиртные напитки (в том числе слабоалкогольные).
Желательно сократить до минимума потребление сахара в чистом виде. Рацион должен быть богат белками животного и растительного происхождения. Первое время после приступа рекомендуется не есть, далее можно употреблять пищу, предварительно приготовленную на пару, в протертом виде.
В капусте богатейший подбор микро и макроэлементов. В ней содержатся:
Какой бывает капуста и как влияет на поджелудочную?
Кроме привычной белокочанной, существуют другие виды:

Белокочанная
Самый распространенный в России овощ после картошки. В ней нет сахарозы и крахмала, но содержится множество витаминов, микро и макроэлементов. Ее солят на зиму, готовят с ней борщи, щи, голубцы, запеканки, зразы и прочее. Свою популярность капуста заслужила недаром. Ее витаминный состав уникален. Помимо привычных витаминов группы B, витаминов C и A, присутствуют:

В капусте богатейший подбор микро и макроэлементов. В ней содержатся:
- Микроэлементы – йод, медь, молибден, хром, селен.
- Макроэлементы – железо, магний, калий, кальций, фосфор, хлор, сера, цинк.
Белокочанная капуста нормализует жировой обмен, содержащаяся в овоще клетчатка выводит шлаки.
Однако она стимулирует выработку желудочного и панкреатического соков. Кроме этого, обладает желчегонным эффектом. Именно поэтому капуста белокочанная вредит при воспалении поджелудочной железы и находится в черном списке.
 При панкреатите нужно знать, можно ли квашеную капусту при панкреатите, или она под запретом. Квашеная капуста – это ферментированный продукт, она ускоряет метаболизм.
При панкреатите нужно знать, можно ли квашеную капусту при панкреатите, или она под запретом. Квашеная капуста – это ферментированный продукт, она ускоряет метаболизм.
Для больного органа подобный продукт очень груб, усиление секреции способно вызвать обострение болезни. Поэтому квашеная капуста при панкреатите, как и свежая, запрещена.
Свежий овощ можно использовать для приготовления различных блюд в период ремиссии: борщ, овощной плов, запеканки, тушеная капуста.
Это низкокалорийный овощ (27 ккал в 100 г), однако, при тушении калорийность увеличивается, и тушеная капуста имеет энергетическую ценность около 100 ккал.
Чтобы купить полезный продукт, необходимо обратить внимание на внешний вид. Кочан должен быть упругим, не иметь гнили на кочане, черных пятен, налета на листьях.
Внимание! Белокочанную капусту едят только в термически обработанном виде один-два раза в неделю при длительной ремиссии.
Морская
 В понимании ботаники морская капуста вовсе не капуста, а морская водоросль ламинария. Она обладает слабительным эффектом, поэтому запрещена в острой фазе панкреатического воспаления. При ремиссии ее можно употреблять в сушеном виде.
В понимании ботаники морская капуста вовсе не капуста, а морская водоросль ламинария. Она обладает слабительным эффектом, поэтому запрещена в острой фазе панкреатического воспаления. При ремиссии ее можно употреблять в сушеном виде.
В состав ламинарии входят никель и кобальт, которые помогают продуцированию инсулина. К тому же, водоросль восстанавливает клетки поджелудочной железы в начале заболевания. Ламинария – богатейший источник йода, благодаря чему незаменима при некоторых патологиях щитовидной железы.
Особенными противопоказаниями к использованию в пищу при воспалении поджелудочной железы обладает именно белокочанная капуста. Гастроэнтерологи более благосклонны в отношении других сортов этого овоща, некоторые из них разрешается есть даже в период обострений и только на употребление белокочанного вида капусты существуют строгие ограничения. Чем обусловлены противопоказания в отношении этого и других сортов капусты?
Основное требование к употребляемым блюдам — это не есть этот овощ в сыром виде, тщательно пережевывать и не подвергать жарке. Овощи при панкреатите необходимо отваривать, допускается их тушение, запекание и приготовление на пару. Следуя этим несложным требованиям, удастся сохранить свое здоровье, устранить возникшие изменения в состоянии отдельных органов и не допустить возможность обострений.
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о капусте при панкреатите в комментариях, это также будет полезно другим пользователям сайта.