Спровоцировать холецистит способны такие факторы, как наследственная предрасположенность, загиб желчного пузыря, сидячий образ жизни, ведущий к застою желчи и др. А главной его причиной остается неправильное питание.

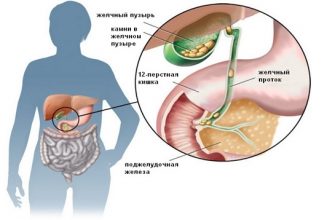
Печень и поджелудочная железа — это самые крупные железы внутренней секреции. Процесс пищеварения полностью зависит от их работы. И, поскольку они тесно связаны друг с другом, воспаление желчного пузыря или холецистит часто встречается одновременно с панкреатитом (воспалением поджелудочной железы).
Спровоцировать холецистит способны такие факторы, как наследственная предрасположенность, загиб желчного пузыря, сидячий образ жизни, ведущий к застою желчи и др. А главной его причиной остается неправильное питание.
То же самое можно сказать о панкреатите: иногда он развивается из-за аутоиммунных процессов, иногда из-за стрессов, иногда как осложнение инфекционных заболеваний, однако в большинстве случаев к нему ведет избыток жирной, сладкой и острой пищи.
Еще одной распространенной причиной обоих воспалений может служит употребление спиртных напитков. Часто обострения заболеваний случаются после праздников, когда алкоголь и нездоровая пища наносят по поджелудочной железе двойной удар.
Из-за общих причин холецистит и панкреатит нередко развиваются у больного практически одновременно. А порой холецистит и камни в желчном пузыре ведут к развитию панкреатита при изначально здоровой поджелудочной железе. В данной статье рассмотрены главные правила питания, приведен пример меню диеты, которая поможет справиться с указанными недугами.
При холецистите и панкреатите необходимо ограничить поступление жиров, поэтому в рацион рекомендуют включать только диетические сорта мяса (курятину, крольчатину, телятину, говядину) и исключить жирную свинину и баранину, которые тяжело усваиваются. Запрет распространяется на сало, копчености и колбасные изделия с высоким содержанием жира. Мясо перед приготовлением тщательно зачищают от пленок и кожи и готовят его в рубленом или протертом виде (паровые котлеты, суфле, кнели, тефтели, фрикадельки).
Панкреатит и холецистит: какую диету назначить?

Чтобы понять, для чего нужна диета, следует подробно изучить особенности каждого заболевания. Воспалительный процесс, развивающийся в желчном пузыре, называется холециститом. Он может привести к самым неприятным последствиям – образованию камней, закупорке желчных протоков, полному отключению функций органа.
Течение болезни сопровождается неприятными симптомами, в тяжелых случаях требует немедленного хирургического вмешательства, так как несет серьезную угрозу жизни больного.
Хронический холецистит нередко провоцирует распространение воспалительного процесса на соседние органы и тогда в зоне поражения оказывается и поджелудочная железа, играющая важную роль в процессах пищеварения. В итоге развивается панкреатит (воспаление поджелудочной железы).
На этом фоне пищеварительная система дает сбой и без медикаментозного лечения обойтись уже невозможно. Но для нормализации пищеварительных процессов одного приема лекарств недостаточно. На помощь приходит диета, которая практически полностью меняет привычный рацион питания. Это диета номер 5 при холецистите и панкреатите, соблюдать которую придется всю оставшуюся жизнь. Только так можно не допустить дальнейшего прогрессирования недугов и предотвратить рецидивы и возможные осложнения.
Основные принципы диеты №5

Чтобы диетическое питание было максимально эффективным, необходимо строго придерживаться некоторых рекомендаций:
К составлению меню на каждый день нужно подходить с особой тщательностью, с учетом того, что можно есть при заболевании холециститом и панкреатитом, а от каких продуктов необходимо отказаться.
Составляем меню: что можно, а что нельзя?

Только обезжиренные кисломолочные продукты!
Диета номер 5 при холецистите и панкреатите накладывает запрет на многие привычные продукты питания. При составлении меню следует понимать, какие продукты можно включить в рацион, а какие – нет:
Разрешенные продукты
- нежирные сорта мяса и рыбы;
- пшеничный хлеб вчерашней выпечки (2-3 кусочка в день);
- сухое печенье (галеты, крекеры), сухарики;
- обезжиренные кисломолочные продукты (кефир, йогурт, творог);
- крупы (гречка, пшено, овсянка, рис);
- макаронные изделия (из пшеницы твердых сортов);
- свежие овощи (картофель, морковь, свекла, томаты, брокколи, кабачки, цветная капуста);
- сладкие фрукты и ягоды (персики, груши, арбуз, дыня, абрикосы, вишня, клубника, малина);
- зелень (укроп, петрушка), листовые салаты;
- яйца куриные;
- растительное масло;
- вегетарианские крупяные и овощные супы;
- из напитков – минеральная вода без газа, соки, морсы, компоты, кисели, травяные и зеленые чаи.
Запрещенные продукты

Продукты под вопросом
Отдельно следует остановиться на некоторых продуктах питания, которые вызывают больше всего вопросов у пациентов.
При холецистите и панкреатите необходимо ограничить поступление жиров, поэтому в рацион рекомендуют включать только диетические сорта мяса (курятину, крольчатину, телятину, говядину) и исключить жирную свинину и баранину, которые тяжело усваиваются. Запрет распространяется на сало, копчености и колбасные изделия с высоким содержанием жира. Мясо перед приготовлением тщательно зачищают от пленок и кожи и готовят его в рубленом или протертом виде (паровые котлеты, суфле, кнели, тефтели, фрикадельки).
Молоко
Молочные продукты с высоким содержанием жира исключают из рациона, отдавая предпочтение обезжиренным кисломолочным напиткам. Молоко лучше использовать для приготовления каш, супов, соусов, а сливочное масло понемногу добавлять в готовые блюда. При обострении холецистита и панкреатита запрещены твердые сыры, а также плавленые и копченые (в которых много консервантов). Но в периоды ремиссии можно понемногу добавлять неострый полутвердый сыр к отарным макаронным изделиям.

Орехи
Это высококалорийный продукт, источник белка, необходимых витаминов и микроэлементов. Но многие сорта орехов (арахис, грецкие орехи, миндаль) содержат высокий процент жиров, поэтому в большом количестве употреблять их не стоит. Достаточно съедать небольшую горсточку этого вкусного продукта 2-3 раза в неделю. То же самое требование касается и семян подсолнуха.
Мед и варенье
Можно понемногу кушать в периоды ремиссии. А вот такие фрукты, как инжир, бананы, виноград, финики лучше исключить из рациона, так как он вызывают бродильные процессы в кишечнике и провоцируют вздутие живота.
Салаты
Полезны салаты из свежих овощей, заправленные растительным маслом, овощные супы, пюре, тушеные и отварные овощи. Но из рациона следует исключить свежие овощи с грубой клетчаткой или содержанием эфирных масел. Это капуста белокочанная, тыква, болгарский перец, редька, редис, репа. Не стоит включать в рацион лук, чеснок, шпинат, щавель, имбирь. Они раздражают кишечник и вызывают повышенное газообразование.

Яйца куриные
Можно кушать только в виде паровых омлетов или сваренные всмятку. В них содержится полезный лецитин, поэтому разрешено съедать по одному яйцу в день или по 2 яйца 2- 3 раза в неделю.

Меню на день и на неделю при холецистите и панкреатите
Что нужно учесть при составлении рациона, мы выяснили. Теперь предлагаем вашему вниманию разные варианты меню, которые дают представление о том, как нужно питаться при воспалительных заболеваниях поджелудочной железы и желчного пузыря.
Меню на 1 день

овощной суп пюре
На завтрак лучше всего приготовить паровой омлет из 2- х яиц, либо разварную вязкую кашу на воде или молоке пополам с водой. Это может быть рисовая, овсяная или пшенная каша, которую разрешается заправить небольшим кусочком сливочного масла. Полезно утром выпить стакан обезжиренного кефира, отвар шиповника или сок.
На обед хорошо подать протертый овощной или крупяной суп на слабом курином бульоне, либо картофельный крем- суп. На второе можно выбрать разные варианты- отварную куриную грудку, нежирную рыбу, паровые котлеты, мясную запеканку. И подать их с тушеными овощами, крупяным гарниром или салатом из свежих овощей.
На ужин готовят крупяные пудинги, сырники, макаронные изделия, подают их с рыбными паровыми котлетами, изделиями из фарша. Дополняют салатом из отварной свеклы, моркови, огурцов или томатов, заправленных растительным маслом. Полезно на ночь выпить стакан нежирного кефира, простокваши или натурального йогурта, съесть немного орехов, сладких фруктов или ягод, выпить зеленый или травяной чай с маленькой ложкой меда.
Меню на неделю
паровая рыбная котлета с картофельным пюре, минеральная вода без газа.
В перерыве между основными приемами пищи рекомендуется делать небольшие перекусы, во время которых можно скушать сладкое яблоко, грушу, горсточку орехов, фруктовое желе, выпить кисломолочный напиток или некрепкий чай с молоком и галетами.
Рецепты при холецистите и панкреатите
Не стоит думать, что диета № 5 связана со строгими ограничениями и лишает пациента многих радостей жизни, оставляя их без любимых блюд и десертов. На самом деле, набор разрешенных продуктов настолько разнообразен, что дает возможность разгуляться кулинарной фантазии и даже готовить любимые сладости, которые можно без опасений включать в меню. В подтверждение предлагаем несколько оригинальных рецептов, которые можно использовать для приготовления праздничных блюд.
Картофельный омлет

Фруктовый тортик

Не бойтесь экспериментировать и разнообразить свое меню. Диета при холецистите и панкреатите должна стать образом жизни и соблюдать ее придется всю оставшуюся жизнь. Поэтому уточните у диетолога или лечащего врача набор разрешенных продуктов и на основе этого списка готовьте новые, интересные блюда и составляйте свои варианты лечебного меню.
Тяжелая степень (распространенный некроз железы) проявляется мучительной рвотой, жестокими болями и тяжелым общим состоянием. Нередко появляется желтуха и симптомы перитонита.
Общие правила
Панкреатит — заболевание поджелудочной железы воспалительного характера. Причины поражения ее многообразны: обструкция (закупорка) панкреатического протока, токсическое отравление, воздействие лекарственных препаратов, сосудистые нарушения, инфекционные и паразитарные заболевания, травмы.
Различают острый и хронический панкреатит. В основе острых панкреатитов — ферментативное поражение поджелудочной железы. Часто возникает при приеме лекарственных препаратов (метилдопа, Азатиоприн, 5-аминосалицилаты, тетрациклины, Фуросемид, Циметидин, Метронидазол). В половине случаев причиной его является ЖКБ, а 25% связаны со злоупотреблением алкоголем.
Симптомы и лечение болезни зависят от степени поражения железы и интоксикации. Легкая степень (серозный отек) характеризуется умеренными болями, однократной рвотой, тошнотой и, в целом, удовлетворительным состоянием больного.
Среднюю степень интоксикации (мелкоочаговый некроз железы) характеризуют упорные боли в эпигастрии, повторная рвота, бледность кожных покровов, подъем температуры.
Тяжелая степень (распространенный некроз железы) проявляется мучительной рвотой, жестокими болями и тяжелым общим состоянием. Нередко появляется желтуха и симптомы перитонита.
Лечение решает следующие задачи:
- борьба с шоком и токсемией;
- ликвидация боли и спазма;
- подавление активности ферментов железы (голод, ингибиторы протонной помпы, аспирация желудочного содержимого).
Пациентам с тяжелой формой требуется инфузионная терапия, непрерывное кормление с помощью зондов (смеси для энтерального питания).
Хронический панкреатит — это длительно текущее, прогрессирующее заболевание и каждый эпизод обострения вызывает замещение ткани железы фиброзной тканью. В следствие этого развивается экзокринная и эндокринная недостаточность органа. Признаками экзокринной недостаточности являются стеаторея и проявления недостаточности питания (дефицит веса, нарушения кальциевого обмена).

Разрешенные продукты в первую неделю диеты при панкреатите
Базовая Диета 5 при панкреатите несколько видоизменяется и называется Диета 5П. При остром и обострении хронического заболевания она имеет ряд особенностей, и ведущими принципами диетотерапии при панкреатите являются:
Диета Стол номер 5 при панкреатите определяется состоянием больного и зависит от его тяжести, в связи с этим имеет 2 варианта.
Первый вариант — показан при остром панкреатите и резком обострении хронического. Питание этого стола создает максимальный покой поджелудочной железе и способствует устранению болевого синдрома. Эта максимально щадящая диета назначается после голодных дней с третьего дня заболевания, но поскольку она не соответствует физиологическим нормам питания и потребностям человека назначается на 3-7 дней. Характеризуется низкокалорийным питанием с содержанием белков — 60-70 г, жиров — 50 г и углеводов — 200-250 г.

Разрешенные при панкреатите овощи
Рекомендуются частые приемы пищи (до 8 раз) и малыми порциями (от 100 до 300 г). Все продукты отвариваются и имеют полужидкую консистенцию, а к 5-6 дню больному разрешают употреблять уже полувязкую пищу.
Поскольку жидкая и углеводная пища являются наименьшим стимуляторами панкреатической и желудочной секреции, то после голода начинают прием пищи именно с углеводной:
- слизистые супы на основе разных круп (пшенная, кукурузная крупы исключаются) или на овощных отварах;
- протертые жидкие каши на воде;
- некрепкий чай с сахаром;
- кисели, желе и муссы из фруктового сока на ксилите;
- овощные пюре без масла (картофельное, морковное, тыквенное, кабачковое) и паровые овощные пудинги;
- протертые компоты из сухофруктов;
- белый, вчерашний хлеб, сухое печенье и сухари.
Через 1-2 дня после углеводной пищи разрешается вводить белковые продукты:
- суп-крем из вываренного мяса;
- 1-2 яйца в виде парового омлета, сваренные всмятку и в виде белкового омлета;
- суфле, паровые котлеты, кнели из говядины, курицы, рыбы, индейки (перед приготовлением мясо освобождают от жира, сухожилий, рыбу и курицу от кожи);
- творожная паста и суфле, паровые творожные пудинги из пресного творога (лучше кальцинированный);
- сливочное масло — в готовые блюда, растительное еще не вводится в рацион.
Основные характеристики
- Повышено содержание белка по сравнению с первым вариантом, а также количество жира и простых углеводов. Тем не менее, общее количество жиров не более 80 г, причем они вводятся постепенно с третьего для пребывания больного на этом варианте диеты.
- При ухудшении переваривания белковой пищи возможно уменьшение количества белков на время и увеличение углеводов.
- Блюда преимущественно отварные и паровые не только в протертом, но и измельченном виде, переход от протертых блюд к измельченным также проводится постепенно.
- Ограничено количество соли (6-8 г).
- Исключены экстрактивные вещества и грубая клетчатка. Для большего снижения экстрактивных веществ мясо варят небольшими кусочками (по 100 г), сливая первую воду после 10 минутной варки. Мясо используют как полуфабрикат для рубленых блюд, пудингов, суфле.
- Не допускаются горячие и чрезмерно холодные блюда.
- Дробное питание (5-6 раз в сутки) небольшими порциями.
- Запрещены обильные приемы пищи.

Разрешенные при панкреатите фрукты и ягоды
При наличии запоров основная панкреатическая диета изменяется — увеличивается количество овощей и фруктов, уменьшается содержание углеводов (в основном легкоусвояемых для избегания брожения и вздутия).
Тенденция хронического панкреатита к прогрессирующему течению, наличие периодических болей и диспепсического синдрома влечет необходимость постоянного соблюдения диеты. Большое значение имеет прекращение употребления алкоголя.
Цель пятой диеты – это химическое щажение печени при условиях полноценного здорового питания и нормальной функций желчевыводящей системы организма (щадящее питание).
- белки – до 80 гр. (50% из которых животного происхождения);
- жиры – до 80-90 гр. (30% из которых растительного происхождения);
- углеводы – до 400 гр.;
- жидкость 1,5 — 2 литров минимум;
- общая энергетическая ценность – приблизительно 2400 — 2800 ккал (рассчитать блюдо на калькуляторе калорий);
- Употребление соли не более 10 г.
Для поддержания работы печени в случае, если назначен стол №5 рекомендуется прием гепатопротекторов (напр. Урсосан).
Продукты питания, которые МОЖНО употреблять при диете
Продукты питания, которые НЕЛЬЗЯ употреблять при диете
При обострении панкреатита и холецистита питание прекращают на время, поскольку даже небольшая порция пищи будет требовать выработки желчи и ферментов, что при панкреатите и холецистите в период рецидива не только крайне нежелательно, но и опасно для здоровья.
Особенности диеты при холецистите и панкреатите
Правильное питание при панкреатите и холецистите должно производиться не только с подбором необходимых продуктов, но и придерживаться правил приготовления.
Диета предусматривает частое питание, но совсем небольшими порциями. То есть, человек должен кушать по 5–6 раз за день, но при этом не переедать. Только таким образом ,можно получить все необходимые калории за день и не нагружать поджелудочную железу, протоки и тело жёлчного пузыря.
Диета при холецистите и панкреатите должна придерживаться определенных правил приготовления блюд. Стол № 5 не позволяет, чтобы еда была жаренной, копченой, вяленной, соленой, квашеной или моченой. Продукты должны подвергаться термической обработке на пару или отвариваться.

Также не стоит при холецистопанкреатите употреблять твердую пищу без предварительного измельчения. Желудку будет гораздо проще справиться с мелкими кусочками, нежели с большими, при этом поджелудочная железа и жёлчный пузырь не будут сильно нагружены.
Фрукты и ягоды: после термической обработки. Клюкву, бруснику, виноград, финики, киви, апельсины, мандарины, груши, хурму, дыню лучше исключить.
Для чего предназначена диета №5
Стол №5 призван обеспечить организм всеми необходимыми питательными веществами: такую диету можно соблюдать годами без вреда для здоровья. Она помогает:
- восстановить функции желчевыводящих путей и печени,
- разгрузить жировой и холестериновый обмен;
- стимулировать нормальную деятельность кишечника.
Такое питание механически и термически щадит желудок и кишечник, функции которых тоже, как правило, нарушаются при патологиях печени или поджелудочной железы.
Завтрак: творожное суфле со сметаной и вареньем, чай с лимоном.
Ланч: кисель.
Обед: овощной борщ без капусты, рисово-куриные котлетки на пару.
Полдник: банан.
Ужин: разваренный рис, паровое мясное суфле, морковно-свекольный салат с растительным маслом.
Что можно есть при диете №5а:
 Супы: вегетарианские супы с разрешенными крупами и протертыми овощами, супы-пюре, молочные супы (1:1 с водой). Заправлять суп можно сливочным маслом или сметаной.
Супы: вегетарианские супы с разрешенными крупами и протертыми овощами, супы-пюре, молочные супы (1:1 с водой). Заправлять суп можно сливочным маслом или сметаной.
Крупы: молочные каши (1:1 с водой): гречка, манная, протертый геркулес, разваренный рис. Рисовое, манное и гречневое суфле.
Овощи: в сыром и протертом виде, в виде пюре или суфле, приготовленные на пару. Тыква и кабачок должны быть вареные или тушеные кусочками.
Мясо, рыба: нежирные и не жилистые сорта мяса (говядина, курица и индейка без кожи) в виде котлетной массы. Можно варить или готовить на пару. Также, нежирная вареная или паровая рыба, рыбное пюре или суфле, блюда из рыбного фарша, заливная рыба на овощном отваре.
Яйца: белковый паровой омлет и 0,5-1 желток в день в блюдах.
Свежие фрукты и ягоды: спелые сладкие фрукты и ягоды сырые и непротертые, вареные и печеные.
Молочные продукты: молоко (если есть переносимость), кисломолочные напитки, протертые и паровые блюда из некислого и нежирного творога, сметана ограничено в основных блюдах, тертый неострый сыр.
Сладости: желе, мусс, зефир, пастила, мёд, варенье.
Мучные изделия: вчерашней выпечки или подсушенный хлеб и несдобное печенье.
Жиры: сливочное масло и растительные рафинированные масла ограничено в блюда.
Напитки: чай с молоком, c лимоном, заменитель кофе с молоком, томатный сок, сладкие фруктовые и ягодные соки, кисель, отвар шиповника.
Что нельзя есть при диете №5а:
- рыбные, мясные и грибные бульоны, супы с непротертыми овощами и крупами;
- пшено, перловку, ячневую крупу, рассыпчатые каши, бобовые и макароны;
- капусту, репу, редьку, редис, щавель, шпинат, лук, чеснок, грибы, квашеные, соленые и маринованные овощи;
- жирные и жилистые сорта мяса и рыбы, утку, гуся, мозги, печень, почки, колбасы, копчености, консервы, жаренное и тушеное мясо и рыбу куском, соленую рыбу, консервы и икру;
- кислые и твердые фрукты, ягоды с жесткими зернами;
- кислый и жирный творог, острый сыр, сливки и натуральное молоко (при энтероколите);
- шоколад, халву, мороженое и сладости с кремом;
- свежий и ржаной хлеб, сдобу и слоеное тесто;
- натуральный кофе, какао, газированные напитки, напитки в холодном виде, алкоголь.
- пряности, горчица, хрен, перец, уксус.
У системы питания есть и минусы. Так как она рассчитана больше, чем на месяц, пациенту придется долгие недели терпеть отсутствие привычного питания. Необходимо следить за своим ежедневным рационом, возможно, готовить для себя отдельно, в то время как остальные члены семьи будут питаться обычно. Неожиданные срывы могут обернуться вздутием, повышенным газообразованием и резкими болями. А уже при периодическом переходе на запрещенные продукты повышается риск развития хронической формы заболеваний.
Результаты диетического питания
Диета необходима для лечения заболевания так же, как и медикаменты. Она призвала помочь в устранении воспаления и заживления последствий. Система питания создает условия для облегченной и продуктивной работы поджелудочной, а также она помогает снизить нагрузку на мочевой пузырь, предотвращая развитие холецистита. Для быстрого выздоровления необходимо обогатить рацион витаминами и липотропными веществами, которые уменьшают поступление вредных жиров в печень.
Рекомендуется дробное питание полезными, приготовленными на пару или в печи продуктами. Диетологи предупреждают, что срывы на запрещенные блюда недопустимы. В этом случае никакое лечение медикаментами не может быть продуктивным. Пациент сам в ответе за свое здоровье в период пребывания вне медицинского стационара.
У парных болезней холецистита и панкреатита похожие основания проявления. При холецистите воспаляется желчный пузырь, в связи с наличием камней в области желчевыводящих путей, препятствующие протеканию желчной жидкости.
Питание для больных, страдающих хроническим холециститом и панкреатитом
Холециститом и панкреатитом называют болезни, способные незаметно развиваться, а также за короткое время приобретать хронический характер, если не подвергаются своевременному лечению. Лечение подобных заболеваний производится с помощью медикаментозной терапии и соблюдением соответствующего режима питания. Правильная диета при хроническом холецистите и панкреатите сводится к минимальному риску обострений этих заболеваний.Больные должны соблюдать диету, в соответствии со столом №5.

Данный рацион заключается в приеме еды от четырех до пяти раз за одни сутки – в умеренном количестве. Очень важно исключить переедание и длительный голод. Не допустимо употреблять пищу, с температурным режимом, превышающим 45 градусов. У всех блюд должны отсутствовать грубые волокна, которые могут создать нагрузку на область желудочно-кишечного тракта. Пищу необходимо измельчать либо перетереть для легкого усвоения. Клетчатку следует употреблять в ограниченном количестве.
Основной рацион питания
У парных болезней холецистита и панкреатита похожие основания проявления. При холецистите воспаляется желчный пузырь, в связи с наличием камней в области желчевыводящих путей, препятствующие протеканию желчной жидкости.
Диета при панкреатите и холецистите – это основной метод их лечения. С ее помощью улучшается самочувствие больного. Это связано с ослаблением проявляющихся симптомов. Для максимального эффекта, который позволяет создать диета при панкреатите и холецистите, требуется придерживаться главных правил:
Основные продукты, которые входят в лечебную диету
Правильное питание для страдающих панкреатитом и холециститом чрезвычайно важно при обострениях этих болезней. Специальный рацион позволяет устранять нагрузку на воспаленные органы и восстанавливает организм за короткое время. На протяжении начальных трех суток, когда случается приступ, пострадавший должен абсолютно исключить любую еду, кроме кипяченой воды или небольшого количества минеральной воды Боржоми, в объеме – не большем двухсот миллилитров.
При условии нормальной реакции органов желудочно-кишечного тракта, то есть, когда человек не испытывает тошноту, рвоту, понос, боль, разрешается дополнить рацион следующими продуктами:
- паровой рыбой;
- суфле;
- паровыми котлетами из грудок курицы или индейки;
- манной и гречневой кашей.
Продукты при панкреатите и холецистите включают в себя:

Перечень запрещенной пищи, которая служит исключением при данных болезнях состоит из:
- крепко заваренного черного чая;
- кофе;
- газированных напитков;
- алкоголя.
Перечисленные продукты могут спровоцировать обострение симптомов подобных заболеваний.
Под запретом находится жирное свиное мясо и сало. Оно насыщено животными жирами, провоцирующими нагрузку на работу пищеварительных органов, вызывая желчь и панкреатический сок. Ограничения касаются:
- свежей сдобной выпечки;
- насыщенных мясных бульонов;
- грибов. Грибные блюда и бульоны необходимо полностью исключить из рациона;
- овощей, вызывающих раздражение слизистой желудка: чеснока, лука, редиса, щавеля;
- шоколадных изделий и кремов;
- соусов, острых приправ;
- соленых и копченых блюд, влияющих на слизистую желудка, раздражая.
Диета при панкреатите и холецистите включает целый ряд продуктов, которые можно вводить в рацион с некоторыми оговорками.
Диета при панкреатите и холецистите включает целый ряд продуктов, которые можно вводить в рацион с некоторыми оговорками.

Для этого в питьевой воде комнатной температуры растворяют полную чайную ложку продукта. Мёд способствует устранению застойных явлений в желчном пузыре. Эта рекомендация справедлива исключительно для пациентов, у которых не нарушена эндокринная функция поджелудочной железы и они не страдают диабетом.
Пациенты с панкреатитом и холециститом также могут в ограниченном количестве питаться бананами, но вне периодов обострений. При отсутствии сахарного диабета разрешена хурма.
В блендере измельчить сырую куриную грудку, добавить мякиш белого хлеба (50 г), молоко (50 мл), 1 яйцо, посолить. Вместо хлеба можно использовать манную крупу. Сформировать небольшие котлеты, заложить в пароварку, готовить 30 мин.
 Острая форма заболевания опасна для жизни человека, так как поджелудочная железа, а также желчный пузырь подвергаются повреждениям, страдают от этого мягкие ткани и даже соседние органы. Возникает сильная, порой нестерпимая боль.
Острая форма заболевания опасна для жизни человека, так как поджелудочная железа, а также желчный пузырь подвергаются повреждениям, страдают от этого мягкие ткани и даже соседние органы. Возникает сильная, порой нестерпимая боль.
Программа питания, назначаемая специалистом, при панкреатите и холецистите должна быть особенно сбалансированной, а меню и диета продуманными.
В период течения острой формы строгая диета предопределяет полный отказ от пищи. Затем постепенно в рацион вводятся следующие блюда:
- каши;
- супы;
- протертое мясо, курица, рыба.
Этот рацион под контролем врача постепенно расширяют. И со временем пациент переходит на потребление продуктов, разрешенных на стадии ремиссии, блюда становятся более разнообразными.