В его жизни присутствует вдохновение, полноценный секс и наслаждение жизнью во всех ее проявлениях.
Тестостерон — это мужской гормон, относящийся к классу стероидов.
Он обладает андрогенной и анаболической активностью.
При нормальном уровне мужчина чувствует себя энергичным, полным сил.
В его жизни присутствует вдохновение, полноценный секс и наслаждение жизнью во всех ее проявлениях.
В то время, как у женщин:
Повышенный тестостерон – значения выше нормы
Значения уровня тестостерона – у мужчин и женщин – измеряется с помощью специальных анализов, которые позволяют оценить как суммарную концентрацию, так и показатели свободного или активного тестостерона.
Тестостерон в крови находится в двух формах: свободной и связанной с белком.
Свободный тестостерон представляет собой биологически активную форму, которая может взаимодействовать с рецепторами практически для всех тканей нашего организма.
Тестостерон связанный с белком (составляет 98% общей концентрации у мужчин и 99% – у женщин), представляет большую часть циркулирующего в крови гормона.
Белки необходимы для создания баланса между свободным и общим уровнем гормона. На практике, белки гарантируют, что в крови будет только 1-2% активного тестостерона, независимо от производства желёз.
Как правило, не существует четкой границы повышенного уровня тестостерона, но руководящие принципы указывают на:
Тестостерон – это гормон, вырабатываемый половыми железами, и в меньшей степени, надпочечниками. Железы секретируют тестостерон под стимуляцией другого гормона – LH, являющегося продуктом гипофиза (железа в мозге), что, в свою очередь, зависит от выделения гормонов гипоталамусом (область мозга, расположенная прямо над гипофизом).
В нормальных условиях гипоталамус регулирует гормональный каскад через простой контроль концентрации тестостерона в крови, если его мало, стимулирует синтез, и наоборот, если много, ограничивает стимуляцию.
На производство тестостерона в крови влияют следующие условия:
Нормальный уровень гормона
Нормальный уровень гормона зависит от возраста мужчины. В интернете легко найти таблицы, которые расписывают возрастные показатели свободного полового гормона у мужчин:
- до 12 месяцев – до 3 нг/дл;
- до 8 лет – до 0,11 нг/дл;
- 11–18 лет – до 21,6 нг/дл;
- до 30 лет – 19,8 нг/дл;
- 30–45 лет – до 17 нг/дл;
- 45–55 лет – до 15 нг/дл.
Затем с каждым следующим возрастным периодом уровень тестостерона все больше падает. Для мужчин старше 95 лет нормой считается уровень гормона до 7,9 нг/дл.
Редко встречаются примеры, когда в яичниках сохранившиеся с эмбрионального периода клетки могут превращаться в опухоль, продуцирующую гигантское количество андрогенов у женщин. Примером опухоли такого типа может быть арренобластома. Нормальные яичники также продуцируют ничтожные количества андрогенов, но какого-либо значения они не имеют.
Секреция тестостерона интерстициальными клетками Лейдига в семенниках. Семенники секретируют различные мужские половые гормоны, которые носят общее название андрогенов — тестостерону дигидротестостерон и андростендион. Тестостерон продуцируется в несколько большем количестве, чем другие гормоны, и можно считать, что он является единственным значимым гормоном, секретируемым семенниками. Но этот гормон в основном превращается в тканях-мишенях в более активный гормон дигидротестостерон.
В течение этих периодов жизни семенники производят большое количество тестостерона. Более того, при развитии опухоли из интерстициальных клеток Лейдига, она начинает вырабатывать огромное количество тестостерона. Если герминативный эпителий семенников при лечении был разрушен радиоактивным излучением или чрезмерно высокой температурой, клетки Лейдига, которые не так легко повреждаются, часто продолжают продуцировать тестостерон.
 Норму тестостерона и признаки его недостатка можно узнать по статье Как узнать, в норме ли уровень тестостерона у мужчины? Признаки недостатка тестостерона
Норму тестостерона и признаки его недостатка можно узнать по статье Как узнать, в норме ли уровень тестостерона у мужчины? Признаки недостатка тестостерона
Но если возникает адреналовая андроген-продуцирующая опухоль надпочечников, количество андрогенных гормонов может стать достаточно большим, чтобы вызвать появление мужских вторичных половых признаков даже у женщин.
Редко встречаются примеры, когда в яичниках сохранившиеся с эмбрионального периода клетки могут превращаться в опухоль, продуцирующую гигантское количество андрогенов у женщин. Примером опухоли такого типа может быть арренобластома. Нормальные яичники также продуцируют ничтожные количества андрогенов, но какого-либо значения они не имеют.
Химическая структура андрогенов. Все андрогены являются стероидными соединениями, на что указывают приведенные на рис. 80-8 формулы гормонов тестостерона и дигидротестостерона. Эти гормоны присутствуют в семенниках и надпочечниках. Андрогены могут синтезироваться как из холестерола, так и непосредственно из ацетилКоА.
Комплексное исследование, позволяющее определить уровень андрогенов и их метаболитов в суточной моче. Андрогены – стероидные половые гормоны, производимые половыми железами: яичками у мужчин и яичниками у женщин. У обоих полов синтез андрогенов может происходить в клетках сетчатого слоя коры надпочечников. Отвечают за развитие мужских вторичных половых признаков и вирилизацию при их избытке у женщин либо при нарушении их превращения в эстрогены.
Комплексное исследование, позволяющее определить уровень андрогенов и их метаболитов в суточной моче. Андрогены – стероидные половые гормоны, производимые половыми железами: яичками у мужчин и яичниками у женщин. У обоих полов синтез андрогенов может происходить в клетках сетчатого слоя коры надпочечников. Отвечают за развитие мужских вторичных половых признаков и вирилизацию при их избытке у женщин либо при нарушении их превращения в эстрогены.
Исследование не предназначено для пациентов в возрасте до 16 лет. При регистрации заявок для исследования стероидных гормонов у женщин обязательно указывать наличие/отсутствие беременности.
- Дегидроэпиандростерон (ДГЭА)
- Андростендион
- Тестостерон
- Андростерон
- Эпиандростерон
- Этиохоланолон
- Соотношение андростерон/этиохоланолон
- Соотношение тестостерон/эпитестостерон
Газовая хроматография-масс-спектрометрия (ГХ-МС).
Мкг/сут. (микрограмм в сутки).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- При отсутствии указаний врача женщинам рекомендуется проводить исследование на 3-5 день менструального цикла.
Общая информация об исследовании
Андрогены – стероидные половые гормоны, производимые половыми железами: яичками у мужчин и яичниками у женщин. У обоих полов синтез андрогенов может происходить в клетках сетчатого слоя коры надпочечников. Отвечают за развитие мужских вторичных половых признаков и вирилизацию при их избытке у женщин либо при нарушении их превращения в эстрогены.
Тестостерон – главный андрогенный стероидный гормон. Около 57 % тестостерона, поступающего в кровь, связывается с глобулином, связывающим половые стероиды (ГСПС). Эта связь мешает проникновению гормона в андроген-чувствительные клетки, что практически блокирует его андрогенную активность. Остальная часть тестостерона биологически доступна: связанный с альбумином тестостерон (около 40 %); свободный тестостерон (примерно 3 %). В тканях тестостерон превращается в активную форму 5-альфа-дигидротестостерон.
Эпитестостерон – изомер тестостерона со слабой андрогенной активностью, отражающий метаболизм преимущественно эндогенного тестостерона. Применяется для расчета соотношения тестостерон/эпитестостерон.
Андростерон – метаболит андростендиона и/или тестостерона, образующийся в ходе 5α-резуктазной реакции. Обладает низким андрогенным действием (в 5-7 раз слабее тестостерона), стимулирует развитие вторичных мужских половых признаков. Определение андростерона применяют для оценки уровня продукции андрогенов в организме и расчета соотношения андростерон/этиохоланолон.
Эпиандростерон (изоандростерон) – изомер андростерона и метаболит ДГЭА со слабой андрогенной активностью (в 5-6 раз меньше, чем у андростерона), отражающий активность 5 альфа-редуктазы.
Этиохоланолон – метаболит андростендиона, образующийся в ходе 5β-редуктазной реакции. Не обладает андрогенной активностью. Определение уровня этиохоланолона применяют для оценки функции надпочечников и расчета соотношения андростерон/этиохоланолон.
Соотношение андростерон/этиохоланолон отражает соотношение активности ферментов 5α-редуктазы и 5β-редуктазы, которые превращают тестостерон или андростендион в активные и неактивные формы соответственно. Применяют для оценки эффективности вирилизующей трансформации тестостерона, андростендиона и ДГЭА.
Соотношение тестостерон/эпитестостерон отражает емкость ферментных систем, способных трансформировать тестостерон в неактивные метаболиты. Применяется для оценки эффективности метаболизма тестостерона и в особенности при применении экзогенных форм гормона.
Когда назначается исследование?
- Выявление врождённой и приобретенной дисфункции коры надопочечников;
- лабораторная диагностика надпочечниковой гиперандрогении;
- гипогонадизм, задержка или ускорение полового развития;
- привычное невынашивание, бесплодие у женщин;
- синдром поликистозных яичников;
- гормонпродуцирующие опухоли коры надпочечников.
Что означают результаты?
Результаты исследования выдаются в соответствии с референсными диапазонами для мужчин и женщин старше 16 лет.
Мужчины, 16 лет и старше
Женщины, 16 лет и старше
Дегидроэпиандростерон
(ДГЭА) (мкг/сут.)
Кроветворение: тестостерон влияет на созревание эритроцитов (красных кровяных клеток) в костном мозге.
Помимо физиологических факторов, к гипогонадизму могут приводить острые и хронические заболевания, прием медикаментов, что в итоге усиливает связанное с возрастом снижение уровня тестостерона.
Среди заболеваний внутренних органов низкий уровень тестостерона могут обуславливать:
- хроническая обструктивная болезнь легких, бронхиальная астма
- ишемическая болезнь сердца
- артериальная гипертония
- сахарный диабет
- ожирение
- цирроз печени
- хронический алкоголизм
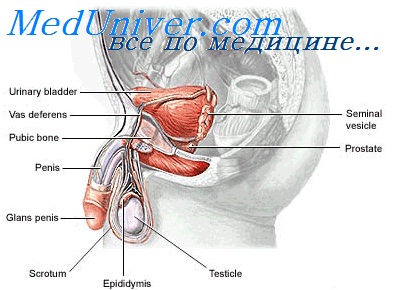
Рис. 4. Поперечный разрез мочевого пузыря и мочеиспускательного канала у мужчины. (По Кишш—Сентаготаи. Анатомический атлас человеческого тела)
Патология гипофиза
Около 80% мужчин, больных гемохроматозом, имеют нарушение функции яичек. У этих пациентов гипогонадизм может развиваться вторично на фоне отложения железа в печени или может быть первичным, в результате отложения железа в ткани яичек. Отложения железа при гемохроматозе также обнаружены в гипофизе, делая гипофиз главным источником нарушений.
Иногда чрезмерное использование глюкокортикоидов при лечении неспецифического язвенного колита, бронхиальной астмы, ревматоидного артрита приводит к снижению сперматогенеза. Возможная причина вторичной дисфункции яичек — подавление секреции ЛГ повышенным уровнем кортизола плазмы. Коррекция избытка глюкокортикоидов сопровождается улучшением сперматогенеза.
Нарушение сперматогенеза возможно вследствие нарушения функции щитовидной железы. Гипер- и гипотиреоз могут влиять на сперматогенез. Гипетиреоз влияет как на работу гипофиза, так и на яички, изменяя секрецию рилизинг-гормонов и активизируя конверсию андрогенов в эстрогены в периферических тканях.
Благодаря очевидной эффективности применения препаратов тестостерона с 1940 г. многие врачи стали признавать наличие ряда симптомов, сходных с проявлениями женской менопаузы, у мужчин среднего возраста.
Тестостерон является основным половым гормоном, определяющим функционирование мужского организма. Вместе с дигидротестостероном, андростендионом и их метаболитами тестостерон создает соответствующий тонус центральной нервной системы, подкорковых образова
Тестостерон является основным половым гормоном, определяющим функционирование мужского организма. Вместе с дигидротестостероном, андростендионом и их метаболитами тестостерон создает соответствующий тонус центральной нервной системы, подкорковых образований, центров автономной нервной системы, поддерживая функциональную активность половых желез и обеспечивая копулятивную функцию.

Андрогенная активность тестостерона и его активного метаболита — дигидротестостерона определяется их эффективным взаимодействием с андрогенными рецепторами. Основное место образования и секреции тестостерона — интерстициальные клетки тестикул — клетки Лейдига. Кроме того, биосинтез определенных, но значительно меньших количеств этого гормона может осуществляться в коре надпочечников.
Тестостерон, наряду с андрогенными эффектами, способен оказывать мощное анаболическое действие на различные ткани человека (мышцы, почки, печень, матку), т. е. увеличивать в них синтез белка. В результате действия на клетки-мишени реализуется ряд эффектов тестостерона (рис. 1).
По данным Массачусетского исследования по изучению вопросов старения мужчин (MMAS), количество общего тестостерона снижается с 30–35-летнего возраста на 0,8%, а свободного тестостерона и связанного с альбумином — на 2% в год, при этом уровень глобулина, связывающего половые гормоны (ГСПГ), повышается на 1,6% в год (J Clin Endocrinol Metab, 2002).
В клинической картине андрогенной недостаточности можно выделить несколько групп симптомов.
– увеличение грудных желез,
– уменьшение оволосения на лице.
– снижение мышечной массы,
– неадекватный физическим нагрузкам прирост мышечной массы,
– лабильность настроения со склонностью к депрессиям,
– снижение творческой продуктивности,
Изменения нервно-эмоционального статуса проявляются повышенной раздражительностью, снижением способности к концентрации внимания, а также когнитивных функций, творческой продуктивности, функций памяти; депрессией, нарушениями сна, ощущением снижения жизненной энергии. Поскольку тестостерон является основным анаболическим гормоном, его дефицит приводит к развитию соматических нарушений: снижению мышечной массы и силы, увеличению количества жировой ткани, развитию остеопороза, уменьшению тонуса и толщины кожи.
Считающиеся «прерогативой» женского климакса вегето-сосудистые расстройства — приливы, потливость, кардиалгии, колебания уровня артериального давления, чувство нехватки воздуха — также беспокоят мужчин в период развития синдрома возрастного гипогонадизма.
Тестостерон играет основную роль в становлении сексуальной функции и формировании полового поведения, поэтому снижение его уровня сопровождается уменьшением либидо и эректильной дисфункцией.
На сегодняшний день у большинства специалистов не вызывает сомнений как само существование синдрома дефицита андрогенов (или возрастного гипогонадизма) у мужчин, так и необходимость его коррекции. Ежегодно на фармацевтическом рынке появляются все новые и новые препараты тестостерона. Но так было не всегда.
Спустя неделю Ружичка сообщил в швейцарский химический журнал о получении патента на способ производства тестостерона из холестерола (L. Ruzichka et al., 1935).
С этого времени началась новая эра лечения проявлений недостаточности тестостерона.
Благодаря очевидной эффективности применения препаратов тестостерона с 1940 г. многие врачи стали признавать наличие ряда симптомов, сходных с проявлениями женской менопаузы, у мужчин среднего возраста.
Соматическая патология (атеросклероз, ожирение, сахарный диабет, заболевания печени) вносит значительный вклад как в снижение секреции тестостерона, так и в его метаболизм. В отличие от здоровых мужчин содержание тестостерона в крови у мужчин, страдающих перечисленными болезнями, в аналогичном возрасте значительно ниже (D. Handelsman, 1994; G. Lunglmayr, 1997).
Таким образом, налицо взаимосвязь пола, гормонального статуса и развития кардиоваскулярной патологии (рис. 2).
В это же время появляются первые сообщения о положительном влиянии лечения тестостероном на течение стенокардии у мужчин, которое проявлялось в уменьшении выраженности симптомов заболевания и повышении толерантности к физическим нагрузкам (T. C. Walker et al., 1942). Антиишемическое действие тестостерона было показано M. D. Jaffe в 1977 г., и позднее (S. Z. Wu, X. Z. Weng, 1993) на фоне лечения выявлено уменьшение степени депрессии сегмента ST на ЭКГ.
В подавляющем большинстве одномоментных (поперечных) исследований, проведенных во второй половине XX в., была доказана отрицательная корреляционная связь между уровнем тестостерона и кардиоваскулярной патологией.
В частности, удалось получить корреляцию между уровнем свободного тестостерона и степенью окклюзии коронарных артерий: чем ниже был уровень тестостерона, тем больше степень окклюзии (G. B. Phillips et al., 1994).
В исследовании The South Yorkshire Study (2003) показана высокая распространенность гипогонадизма у мужчин с ишемической болезнью сердца — 23,4%, при этом наличие атеросклероза верифицировалось с помощью ангиографии. В данном исследовании также выявлена положительная корреляция наличия гипогонадизма и артериальной гипертонии.
За последние 25 лет проведен ряд исследований, результаты некоторых из них продемонстрировали связь между уровнем тестостерона в сыворотке и показателями липидного спектра.
Результаты исследования, в котором приняли участие 22 мужчины с острым инфарктом миокарда, позволяют предположить возможность снижения показателей смертности от инфаркта миокарда при терапии экзогенным тестостероном.
Динамика уровней тестостерона, эстрадиола и инсулина в течение 6 дней после развития инфаркта миокарда свидетельствует о том, что низкий исходный уровень тестостерона ассоциируется с недостаточным инсулиновым «ответом», а также худшим прогнозом у нестрадающих сахарным диабетом больных с инфарктом миокарда (Peter J. Pugh, 2001).
У участников данного исследования средний уровень тестостерона плазмы резко падал в течение первых 2 сут после развития инфаркта миокарда, затем повышался и к 6-му дню превышал исходные показатели.
В 2004 г. в журнале Heart те же авторы опубликовали результаты плацебоконтролируемого исследования, посвященного эффективности применения смеси эфиров тестостерона (сустанон) у мужчин с сердечной недостаточностью. После 12 нед терапии в группе вмешательства была достигнута достоверно лучшая переносимость физической нагрузки (R. Pugh, D. Jones, 2004).
Kevin S. Channer и его коллеги (Клиника Royal Hallamshire Hospital, Шеффилд) провели небольшое по объему плацебоконтролируемое исследование, в ходе которого мужчины со стабильным течением хронической сердечной недостаточности получали тестостерон по 60 мг/сут.
По сравнению с плацебо тестостерон приводил к существенному повышению сердечного выброса (p
А. Л. Верткин, доктор медицинских наук, профессор
Л. Ю. Моргунов, кандидат медицинских наук
Е. Н. Аринина
Е.С. Колосова
МГМСУ, Москва
Уколы. Считаются наиболее предпочтительным методом терапии, поскольку так препараты с наибольшей скоростью разносятся по кровеносному руслу и дают минимум побочных эффектов. Среди препаратов: Небидо, Деластерил и иные. Это лекарства пролонгированного действия, которые вводятся внутримышечно 1 раз в несколько месяцев (в случае с последним препаратом — раз в месяц).
Целесообразность лечения определяется на основе анализа крови на свободный тестостерон. Он составляет не более 2-4% от всего объема андрогена и обладает наибольшей активностью. В зависимости от характера понижения андрогенного вещества требуется подбор соответствующей дозировки лекарственного средства.
Уколы. Считаются наиболее предпочтительным методом терапии, поскольку так препараты с наибольшей скоростью разносятся по кровеносному руслу и дают минимум побочных эффектов. Среди препаратов: Небидо, Деластерил и иные. Это лекарства пролонгированного действия, которые вводятся внутримышечно 1 раз в несколько месяцев (в случае с последним препаратом — раз в месяц).
Есть и другие, менее длительного действия препараты: Сустанол-250, Депо-тестостерон. Главный минус данного метода введения заключается в возможности быстрых и существенных скачков андрогена в кровеносном русле.
Капсулы или же препараты в таблетированной форме. Назначаются в случае, если представитель сильного пола готов принимать лекарственные средства ежедневно без пропусков. В таком случае назначаются такие фармацевтические препараты, как: Галостетин, Андриол, Вистимон, Митадрен и другие.
Главный плюс таблеток заключается в простоте применения: не нужно искать медперсонал для постановки инъекций, не требуется покупать шприцы. Однако именно данный метод введения дает наибольшее количество побочных, нежелательных реакций.
Трансдермальные лекарственные средства в форме мазей и пластырей. Дают местные аллергические реакции, однако это единственный существенный минус данной лекарственной формы. Наиболее частые наименования, это Андромен в форме крема, Тестодерм (в форме пластыря), Андрогель.
Имплантация лекарственных средств. В России, в Украине и в странах СНГ данная методика не получила значительного распространения, поскольку велика вероятность становления осложнений после операции. Требуется большой профессионализм оперирующего медицинского персонала. Тем не менее, данный способ дает наиболее выраженный пролонгированный результат на срок свыше полугода.
Выделяют два метода лечения:
Причины снижения тестостерона
Постепенное падение уровня тестостерона – это естественный процесс, связанный с угасанием репродуктивной функции. Изменения начинаются после 45 лет, когда происходит снижение концентрации тестостерона в крови. В ответ на низкую выработку гормона активизируется гипофиз: увеличивается продукция лютеинизирующего гормона (ЛГ), усиливается влияние на тестикулы. В идеале такая схема должна была бы привести к закономерному повышению уровня тестостерона, но с наступлением андропаузы система дает сбой.
По статистике почти у половины мужчин в возрасте 45-55 лет отмечаются те или иные симптомы нехватки тестостерона.
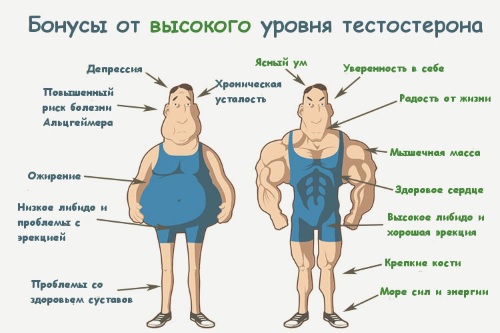
Специалисты утверждают: основная проблема адропаузы – это вовсе не низкий уровень тестостерона. Причина плохого самочувствия кроется в дисбалансе всех гормонов и в частности – соотношения тестостерона и эстрогена. У молодых мужчин эстроген вырабатывается в небольших концентрациях. С возрастом усиливается переработка тестостерона в эстроген. Исследования показывают, что уровень эстрогена у мужчин в возрасте 54 лет и женщин в 59 лет примерно одинаков.
Нехватка тестостерона не только усиливает выработку эстрогена, но и стимулирует прикрепление женского гормона к специфическим рецепторам во всех органах и тканях. И если в молодости эстроген шел на поддержание анаболических процессов, то с возрастом организм перестает справляться с такой нагрузкой.
Избыток эстрогена и нехватка тестостерона в комплексе и приводят к возникновению симптомов андропаузы.
Кафедра эндокринологии Московской Медицинской Академии им. И.М. Сеченова
Андропауза: возрастное снижение уровня половых гормонов у мужчин
И.И. Бузиашвили, Г.А. Мельниченко
Кафедра эндокринологии Московской Медицинской Академии им. И.М. Сеченова
Изменения в мужской репродуктивной системе при старении
У здорового человека секреция тестостерона имеет выраженный циркадный ритм с максимальными уровнями гормона в ранние утренние часы, и минимальные — в 15:00-17:00. С возрастом у многих мужчин суточный ритм секреции тестостерона стерт или не выражен совсем. Тем не менее, большинство авторов рекомендует измерение уровня тестостерона в ранние утренние часы как у молодых, так и у пожилых лиц.
Многими авторами отмечено изменение сперматогенной функции тестикул с возрастом. У мужчин старше 60 лет часто снижен объем эякулята, а также количество сперматозоидов с нормальной морфологией и подвижностью. О снижении сперматогенеза у пожилых лиц свидетельствует и сниженное количество клеток Сертоли, а также сниженный уровень ингибина и повышенный уровень фолликулостимулирующего гормона (ФСГ).
Проявления возрастного снижения уровня андрогенов
Интенсивность описанных выше изменений в стероидогенезе и в сперматогенезе при старении подвержена значительным индивидуальным колебаниям. Тем не менее, у многих мужчин в возрасте старше 50-60 лет наблюдаются симптомы, характерные для клинической картины гипогонадизма. К ним относятся: